淋巴結
| 淋巴結 | |
|---|---|
 淋巴結結構 | |
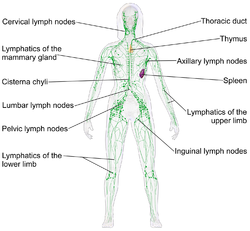 Lymph nodes form part of the lymphatic system, and are present in most parts of the body, and connected by small lymphatic vessels. | |
| 基本資訊 | |
| 系統 | 淋巴系統,屬於免疫系統 |
| 標識字符 | |
| 拉丁文 | nodus lymphaticus (singular); nodi lymphatici (plural) |
| MeSH | D008198 |
| TA98 | A13.2.03.001 |
| TA2 | 5192 |
| FMA | FMA:5034 |
| 《解剖學術語》 [在維基數據上編輯] | |
淋巴結(lymph node)是屬於淋巴系統和適應性免疫系統的腎形器官,全身各處有大量的淋巴結,它們藉由淋巴管連接。舊稱淋巴腺(lymph gland),但後來發現其並無分泌物質的功能而更名。
淋巴結屬於次級淋巴器官,在獲得性免疫中發揮着重要作用[1]。其功能類似過濾器,內部蜂窩狀的結構聚集了淋巴球,能夠將病毒與細菌摧毀。當身體在對抗入侵的病菌時,淋巴結內部的淋巴球會快速增殖,而淋巴結則會腫脹。人體內大部分的器官都有淋巴結,一般從外表可以觸摸到的像是在頸部、腋下,以及鼠蹊部。
人體全身有大量的淋巴結由淋巴管相互連接成網絡。有包括B細胞和T細胞在內的淋巴細胞聚集於此。淋巴結在免疫系統中的具體功能是作為「異己」物質(包括腫瘤細胞)的過濾器,但是並不具有解毒的作用。
在很多病理情況下,淋巴結會變得發炎腫大。有可能是常見的咽喉感染,也有可能是威脅生命的惡性腫瘤。對許多惡性腫瘤病患而言,淋巴結轉移的狀況是分期(staging)的重要依據,決定着醫生對患者的治療手段和預後。發炎腫大的淋巴結可能是堅硬的,也可能是柔軟的。
結構[編輯]
淋巴結一般呈腎形或卵圓形,直徑一般0.1-2.5厘米[1]。每個淋巴結都由一個纖維狀外套膜(capsule)包裹,纖維質延伸至內部形成小梁。淋巴結的實質分為外部的皮質(cortex)和內部的髓質(medulla)[2]。淋巴結的凹陷處稱為門,是淋巴管的出口和血管的出入口[1]。
淋巴通過多個傳入淋巴管進入淋巴結的凸面,隨之進入一系列淋巴竇中。淋巴竇就是淋巴組織中細胞較少的區域,一般被網狀細胞、成纖維細胞和組織細胞(無法移動的巨噬細胞)包圍。淋巴首先進入囊下竇,然後是皮質竇,最後匯入髓質竇。經過淋巴結過濾的淋巴將從門處的傳出淋巴管流出[2]。一般而言,一個淋巴結只有一個傳出淋巴管,但偶爾也可能有兩個[3]。
位置[編輯]
淋巴結分佈在全身,在軀幹處相對密集。一個成年人的體內大約有450個淋巴結[1]。某些淋巴結在腫大時可以被觸到(也偶爾有未腫大時就可以摸到的情況),例如頸部、腋下,以及鼠蹊部的淋巴結。大部分的淋巴結在軀幹深處,靠近其他的重要結構,例如主動脈旁淋巴結和支氣管淋巴結。
在中樞神經系統中沒有淋巴結的分佈,因為這一部分是和身體的其他部分被血腦屏障分隔開的。腦膜中的淋巴管最終將匯入頸部深處的淋巴結[4]。
分區[編輯]
一個淋巴結分為很多小結(小葉),每個小結的外部皮質部分主要是濾泡B細胞,副皮質部分主要是T細胞,還包括一部分的髓質[5]。外部皮質中的濾泡B細胞平時是沒有被活化的,一旦活化,它們就會開始形成所謂的生發中心[1]。副皮質是皮質中靠近髓質的部分,其中的T細胞會和樹突狀細胞相互作用[6]。淋巴結髓質包括了大血管、淋巴竇和髓質索。其中的細胞數量相對較少。 髓質索中含有能夠分泌抗體的漿細胞、巨噬細胞和B細胞[1]。
淋巴結中的濾泡樹突狀細胞和成纖維性網狀細胞組成了網狀細胞網絡。網狀細胞網絡為淋巴結的結構提供了支持,並為樹突狀細胞、巨噬細胞和其他淋巴細胞提供了附着的平面。它通過高內皮靜脈確保了淋巴結和血液間的物質交換,並為免疫細胞的活化和成熟提供了必要的生長調節因子[7]。
功能[編輯]
淋巴結的主要功能是過濾淋巴,並對外來的感染做出反應。為了完成這一功能,淋巴結收容了一類白細胞——淋巴細胞,包括B細胞和T細胞。這些細胞在血液中循環,進入並留在淋巴結中[8]。B細胞可以生產抗體,每一種抗體都可以結合一種預先決定的抗原。抗體在血液中循環,一旦結合到特異性的抗原上,就可以起始免疫反應。每一個B細胞生產的抗體都不一樣,這是由它們在淋巴結中的發育所決定的。B細胞最初作為「幼稚」B細胞從骨髓中進入血液,然後再進入淋巴結的淋巴濾泡中。B細胞在濾泡內分裂增殖,每個子細胞產生的抗體略有不同。機體將根據產生的抗體對B細胞進行篩選。能產生合適抗體的B細胞將繼續分裂,分化成為漿細胞來產生更多的抗體,或者成為記憶細胞來為將來的感染做準備;不能產生合適抗體的B細胞將會凋亡死去[8]。
抗原可以是細菌細胞壁的組成物質、細菌的分泌物、甚至是自身組織中含有的分子。抗原會被遍佈在全身的抗原呈遞細胞(例如樹突狀細胞)捕獲[8]。抗原呈遞細胞將進入淋巴系統,再進入淋巴結,將捕獲到的抗原呈遞給T細胞。如果T細胞的T細胞受體可以識別這種抗原,T細胞就會被活化,並開始一輪免疫反應[8]。
B細胞不需要抗原呈遞細胞的幫助,可以直接從傳入淋巴中結合抗原。一旦結合了合適的抗原,淋巴結中的B細胞就會被活化。接下來,一些B細胞會立刻發育為可以分泌IgM抗體的漿細胞;另一些B細胞會內吞抗原,再把抗原呈遞給B、T細胞分區界面上的濾泡輔助T細胞。如果濾泡輔助T細胞也可以識別這種抗原,它將會上調CD40L,並促進B細胞的體細胞突變和免疫球蛋白類型轉換。經過處理的B細胞,分泌的抗體結合力更高,效應功能也會改變。淋巴結中細胞的增殖,是造成淋巴結腫大的直接原因。
淋巴通過淋巴管在全身完成單向的循環。淋巴最初來自於各個組織的組織液,它們從傳入淋巴管進入淋巴結,從傳出淋巴管流出,再流過更靠近中樞的淋巴結,最終匯入中央鎖骨下靜脈的血流中。
臨床意義[編輯]
淋巴結腫大[編輯]
淋巴結的腫大也稱為淋巴結病[9]。淋巴結腫大可能有各種各樣的原因,包括感染、腫瘤、自身免疫病、藥物反應、某些疾病(比如澱粉樣變性和肉狀瘤病)或者淋巴瘤和白血病[8]。取決於誘因,淋巴結的腫大可能伴隨着疼痛。特別是淋巴結擴張速度過快,或者來源於感染和炎症的情況。淋巴結腫大可能局限於某一區域,這可能意味着局部感染,或者附近的腫瘤擴散到了淋巴結。淋巴結腫大也可能是彌散性的,意味着廣泛的感染、結締組織疾病或者自身免疫病、以及淋巴瘤和白血病。偶爾,特定區域的淋巴結腫大會阻礙呼吸和血流(例如上腔靜脈堵塞[9]),更加危險。
腫大的淋巴結可能在醫學觸診中發現,也可能在影像學檢查中被發現。可以從病史特徵,例如腫大的速度、疼痛、並發體重減輕或發熱的情況,判斷原因。[9]例如,乳腺癌可能導致手臂下部的淋巴結腫大,而並發的體重減輕和盜汗症狀可能是來自於淋巴瘤。此外,為了進一步確定病因,也可能需要進行血液檢查和淋巴結的活體切片檢查[9]。
癌症[編輯]
淋巴組織的原發癌、其他癌組織的浸潤都有可能影響淋巴結。淋巴組織的原發癌,稱為淋巴瘤,分為霍奇金淋巴瘤和非霍奇金淋巴瘤。淋巴結的癌變可能造成各種症狀:長期無痛的緩慢擴張,或者在幾天幾周間快速的腫大。大部分的淋巴瘤都屬於B細胞的癌變[9]。
其他組織的原發癌遠端轉移至淋巴結時,淋巴結也會腫大[9]。在癌症的診斷和治療中,淋巴結的狀況往往會被作為一個重要的指征,在TNM分期和其他分期系統中都有使用。
淋巴水腫[編輯]
淋巴水腫指由於淋巴系統缺陷,引起的組織水腫。原發性的淋巴水腫,往往是由於先天性的淋巴結缺失或發育缺陷。繼發性淋巴水腫則一般是因為腫瘤切除時同時清除了淋巴結,或者其他的干預手段(例如放射線)破壞了淋巴結,也有可能是某些寄生物的感染[10]。
家畜食品安全[編輯]
「淋巴肉」是帶有明顯淋巴結的肉。豬肉中淋巴多的部分不宜食用。《生豬屠宰產品品質檢驗規程》說明了生豬病變的淋巴結是病原微生物積存的部位,若被食用易造成感染和中毒,規定了生豬檢疫後,需要摘除甲狀腺、腎上腺、病變的淋巴結,即俗稱的「摘三腺」(因淋巴結舊稱淋巴「腺」)。
相似的淋巴器官[編輯]
脾臟和扁桃體也屬於次級淋巴器官,功能也和淋巴結類似。有時扁桃體也會被錯認為是淋巴結。雖然它們之間有相似之處,但是也有很多關鍵性的不同,例如它們的位置、結構和大小。此外,淋巴結負責過濾淋巴液,脾臟負責過濾血液,扁桃體則負責過濾組織液[11]。
闌尾中也有淋巴組織的存在,所以闌尾除消化功能之外還有免疫功能[12]。
參考文獻[編輯]
- ^ 1.0 1.1 1.2 1.3 1.4 1.5 Standring, Susan. Lymphoid tissue. Gray's anatomy : the anatomical basis of clinical practice Forty-first edition. Philadelphia. [2020-05-01]. ISBN 978-0-7020-5230-9. OCLC 920806541. (原始內容存檔於2020-06-14).
- ^ 2.0 2.1 Young, Barbara; Woodford, Phillip. Wheater's functional histology : a text and colour atlas. Sixth edition. Philadelphia, PA: Elsevier. [2020-05-01]. ISBN 978-0-7020-5488-4. OCLC 861650889. (原始內容存檔於2020-12-19).
- ^ Henrikson, Ray C; Mazurkiewicz, Joseph E. Histology 1st ed. Baltimore: Williams & Wilkins. 1997 [2020-05-01]. ISBN 0-683-06225-5. OCLC 36761602. (原始內容存檔於2009-06-22).
- ^ Dupont, Graham; Schmidt, Cameron; Yilmaz, Emre; Oskouian, Rod J.; Macchi, Veronica; de Caro, Raffaele; Tubbs, R. Shane. Our current understanding of the lymphatics of the brain and spinal cord: Lymphatics of the Brain and Spinal Cord. Clinical Anatomy. 2019-01, 32 (1): 117–121. doi:10.1002/ca.23308 (英語).
- ^ Willard-Mack, Cynthia L. Normal structure, function, and histology of lymph nodes. Toxicologic Pathology. 2006, 34 (5): 409–424 [2020-05-01]. ISSN 0192-6233. PMID 17067937. doi:10.1080/01926230600867727. (原始內容存檔於2020-05-08).
- ^ Katakai, T. A novel reticular stromal structure in lymph node cortex: an immuno-platform for interactions among dendritic cells, T cells and B cells. International Immunology. 2004-06-28, 16 (8): 1133–1142. ISSN 1460-2377. doi:10.1093/intimm/dxh113 (英語).
- ^ Kaldjian, E. P.; Gretz, J. E.; Anderson, A. O.; Shi, Y.; Shaw, S. Spatial and molecular organization of lymph node T cell cortex: a labyrinthine cavity bounded by an epithelium-like monolayer of fibroblastic reticular cells anchored to basement membrane-like extracellular matrix. International Immunology. 2001-10, 13 (10): 1243–1253 [2020-05-01]. ISSN 0953-8178. PMID 11581169. doi:10.1093/intimm/13.10.1243. (原始內容存檔於2020-05-08).
- ^ 8.0 8.1 8.2 8.3 8.4 Hoffbrand, V. Hoffbrand's essential haematology Seventh edition. Chichester, West Sussex: Wiley Blackwell. : 114. ISBN 978-1-118-40867-4. OCLC 909538759.
- ^ 9.0 9.1 9.2 9.3 9.4 9.5 Ralston, Stuart; Penman, Ian D.; Strachan, Mark W. J.; Hobson, Richard P.; Britton, Robert; Davidson, Stanley. Davidson's principles and practice of medicine 23rd edition. Edinburgh: Elsevier. : 1324. ISBN 978-0-7020-7026-6. OCLC 1041853327.
- ^ Maclellan, Reid A.; Greene, Arin K. Lymphedema. Seminars in Pediatric Surgery. 2014-08, 23 (4): 191–197 [2020-05-01]. doi:10.1053/j.sempedsurg.2014.07.004. (原始內容存檔於2021-03-07) (英語).
- ^ Lakna. What is the Difference Between Tonsils and Lymph Nodes. Pediaa.Com. 2019-01-31 [2020-05-01]. (原始內容存檔於2019-02-02) (美國英語).
- ^ Kooij, I. A.; Sahami, S.; Meijer, S. L.; Buskens, C. J.; te Velde, A. A. The immunology of the vermiform appendix: a review of the literature. Clinical and Experimental Immunology. 2016-10, 186 (1): 1–9 [2020-05-01]. ISSN 0009-9104. PMC 5011360
 . PMID 27271818. doi:10.1111/cei.12821. (原始內容存檔於2021-03-08).
. PMID 27271818. doi:10.1111/cei.12821. (原始內容存檔於2021-03-08).
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
