過敏性休克
| 此條目論述以部分區域為主,未必有普世通用的觀點。 (2012年10月5日) |
| 此條目翻譯品質不佳。 (2012年9月15日) |
| 過敏性休克 | |
|---|---|
 | |
| 臉部出現血管性水腫而不能開眼。本反應是由於暴露於過敏源所引起。 | |
| 類型 | 超敏反應、allergic response[*]、副作用 |
| 風險因子 | Nucynta[*] |
| 分類和外部資源 | |
| 醫學專科 | 急診醫學、免疫學 |
| ICD-11 | 4A84.3 |
| ICD-10 | T78.2 |
| ICD-9-CM | 995.0 |
| DiseasesDB | 29153 |
| MedlinePlus | 000844 |
| eMedicine | med/128 |
| MeSH | D000707 |
過敏性休克(英語:Anaphylaxis)反應係指一種嚴重的全身性過敏反應,發病極快且具有致命性[1][2]。通常會伴隨以下症狀:起癢疹、舌頭或咽喉腫脹、呼吸困難、嘔吐、頭暈及低血壓;以上症狀往往會在數分鐘到數小時之間發作。[3]
常見的引起過敏原因有昆蟲叮咬、食物過敏以及藥物過敏。其他可能的原因包含接觸乳膠或運動 ,有的病例甚至找不到明確誘因[3]。過敏的機制可能是因為免疫性或非免疫性的原因,誘發特定某些白血球釋放介質[4]。確診的方式是透過患者在接觸到潛在過敏原後顯露的症狀及病徵而定。[3]
過敏性休克的第一線治療是靜脈注射或肌肉注射腎上腺素,並將患者置於復甦姿勢[3][5]。此外,病人也可能需要注射追加的劑量。其他如抗組織胺藥及皮質類固醇都屬於輔助用藥。有過敏性休克病史者,醫師會建議隨身攜帶腎上腺素自動注射器及記錄有自身病史的文件[3]。
據估計,全球約有 0.05–2% 的人口會在人生某個時間點發生過敏性休克,此比例似乎也在持續增加中[6]。過敏性休克好發於年輕族群及女性[5][7]。在美國,約有 0.3% 因過敏型休克求醫的患者最後宣告不治[8]。過敏性休克的英文 (Anaphylaxis) 來自古希臘語的 " ἀνά (ana) ",意指抗拒,以及古希臘語的 "φύλαξις (phylaxis)",意指保護作用。[9]
體徵和症狀[編輯]
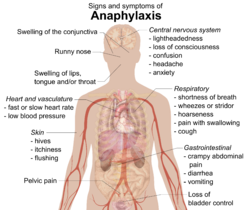
過敏性休克通常在數分鐘或小時內產生許多不同症狀。[5][10]如果是經由(靜脈)直接進入血管的物質所引起的話,症狀平均在5 至 30 分鐘內出現。如果是由病人所食用的食物所引起的話,平均會2 小時內出現。[11]最常見的患病部位包括:皮膚 (80–90%)、肺部及呼吸道(70%)、胃腸道(30–45%)、心臟及血管(10–45%) 和中樞神經系統 (10–15%)。[5]反應通常涉及兩個或多個系統。[6]
皮膚[編輯]

症狀通常包括皮丘(麻疹)、發癢、面部或皮膚潮紅,或口唇腫脹。[12]有皮下腫脹(血管性水腫)的人可能感到其皮膚有燒灼感而非發癢。[11]20%的病例可能會出現舌或咽喉腫脹。[13]其它特徵可能包括流鼻涕和眼及眼瞼表面上出現粘膜(結膜)腫脹。[14]皮膚還可能由於缺乏氧氣出現藍色(紫紺)。[14]
呼吸系統[編輯]
呼吸系統症狀和體徵包括呼吸短促、低音調的呼吸困難(喘息)音或高音調的呼吸困難(哮鳴)音。[12]低音調的呼吸困難音通常由下氣道肌肉痙攣(支氣管肌肉)所引起。[15]高音調的呼吸困難音是由於上氣道腫脹,導致呼吸通道變窄。[14]同時,聲音嘶啞、吞咽痛或咳嗽也可能出現。[11]
心臟[編輯]
心臟的血管可能由於心臟某些細胞釋出組織胺而突然收縮(冠脈痙攣)[15]。這樣會妨礙到達心臟的血流,由此導致的可能結果包括心臟細胞死亡(心肌梗死)、心臟搏動太慢或太快(心律失常)、心臟徹底停止跳動(心臟驟停)[5][6]。已患有心臟病的人是全身性過敏反應所致心臟效應的高危人群。[15]雖然低血壓所致的快速心率較常見,[14]但是曾患有全身性過敏反應中10%的人可能會同時有慢心率(心動過緩)和低血壓。(心動過緩和低血壓合併稱為貝-亞二氏反射(Bezold–Jarisch reflex))。[7]患者可能會由於血壓下降而出現頭暈或失去知覺。低血壓可能由血管擴張(分佈性休克)或心室衰竭(心源性休克)所引起。[15]在罕見病例中,極低血壓可能是全身性過敏反應的唯一體徵。[13]
其它[編輯]
胃腸道症狀可能包括腹部絞痛、腹瀉和嘔吐。[12]患者可能有思維混亂、膀胱失去控制及子宮痙攣樣的盆腔痛。[12][14]環繞腦部的血管擴張可能導致頭痛。[11]患者還可能感到煩躁不安或瀕死幻覺。[6]
誘發因素[編輯]
全身性過敏反應可以是身體對差不多任何異物所產生的反應[16]。常見誘因包括蟲咬或蟲螫毒液、食物(例如堅果類)和藥物(過敏原的萃取物、生物製劑、疫苗、診斷用藥)[7][17][18]。食物是兒童和青少年最常見的致敏誘因,而藥物和蟲咬或蟲螫則是老年人較常見的誘因[6]。較少見的誘因包括物理因素、生物製劑(如精液)、乳膠、激素水平變化、食物添加劑(如味精和食物色素)和皮膚用藥(外用藥)[14]。運動或(熱或冷)溫度也能使某些組織細胞(稱為肥大細胞)釋放可以啟動全身性過敏反應的化學物質,從而誘發全身性過敏反應[6][19]。運動引致的全身性過敏反應也經常與所進食的食物存在關聯[11]。如果進行麻醉時出現全身性過敏反應,最常見原因是某些引致麻痹的藥物(神經肌肉阻滯劑)、抗生素和乳膠。[20]在32-50%的病例中,未能查明病因(特發性全身性過敏反應)[21]。
食物[編輯]
許多食物在初次食用時便能夠誘發全身性過敏反應[7]。在西方文化中,最常見的致敏食物為花生、小麥、樹堅果、貝類、魚類、奶類和雞蛋[5][6]。在中東,芝麻是常見的誘發性食物。在亞洲,米飯和鷹嘴豆經常引起全身性過敏反應[6]。嚴重病例通常由所進食的食物所引起[7],但是當誘發性食物接觸到身體某部分時,有些人也會產生嚴重反應。同時,兒童長大後其過敏症會消失。到16歲時,80%對奶類或雞蛋有全身性過敏反應的兒童和20%單獨對花生有全身性過敏反應的兒童可以食用這些食物,而不發生任何問題。[16]
藥物[編輯]
任何藥物皆可引起全身性過敏反應。最常見的是β-內酰胺類抗生素(如青黴素),其次為阿司匹林和非甾體抗炎藥[5][22]。如果對非甾體抗炎藥過敏,通常可以轉用另一種替代藥物[22]。其它常見引致全身性過敏反應的原因包括化療、疫苗、魚精蛋白(存在於精子中)和草本植物所製成的藥物[6][22]。一些藥物包括萬古黴素、嗎啡和用以增強x光圖像的造影劑可以破壞組織中的某些細胞,使其釋放組織胺(肥大細胞脫顆粒)而導致全身性過敏反應[7]。藥物反應的次數部分地取決於給藥次數,也部分地取決於藥物在人體作用的方式。[23]青黴素或頭孢黴菌素的全身性過敏反應,只會在藥物與蛋白質的體內結合之後產生,其中某些藥物更容易與蛋白結合。[11]青黴素全身性過敏反應的風險為兩千至一萬分之一。而死亡的風險則低於五萬分之一。[11]阿司匹林和非甾體抗炎藥全身性過敏反應的風險約為五萬分之一。[11]如果病人對青黴素有反應,則對頭孢黴菌素有反應的風險較大但是其風險仍低於千分之一。[11]用於增強x光圖像的較早藥物(放射造影劑)導致全身性過敏反應的比例低於1%,而較新的低滲放射造影劑的全身性過敏反應比例為0.04%。[23]
毒液[編輯]
來自有針剌的昆蟲或咬蟲的毒液,如蜜蜂和黃蜂(膜翅目)或接吻蟲(錐獵蝽亞科)可以引起全身性過敏反應。[5][24]如果過去曾對毒液有反應,且不只是在針剌處周圍的局部反應,這些人將來存在着較大的全身性過敏反應風險[25][26]。然而,死於全身性過敏反應的半數人未曾出現廣泛(全身的)反應[27]。
危險因素[編輯]
患有特應性疾病如哮喘、濕疹或過敏性鼻炎的人是對食物、乳膠和放射造影劑出現全身性過敏反應的高風險人群。但這些人對於注射用藥物或針剌並無較高風險[6][7]。一項針對患有全身性過敏反應兒童的研究表明,其中60%的兒童過去曾有特應性疾病的病史。死於全身性過敏反應的90%以上兒童曾患有哮喘。[7]患有組織中存在大量肥大細胞(肥大細胞增生症)所致疾病的人或較富有的人風險較高。[6][7]距離上次暴露於引致全身性過敏反應的藥劑時間越長,則出現新反應的風險越低。[11]
機制[編輯]
全身性過敏反應是一種突然起病且影響多個身體系統的嚴重過敏反應。[2][4]它是由肥大細胞和嗜鹼性粒細胞所釋放的炎症介質和細胞因子所引起。通常是由免疫系統反應引起其釋放,但是也可以由與免疫反應無關的細胞損害所引起。[4]
免疫學機制[編輯]
當全身性過敏反應由免疫反應引起時,免疫球蛋白E(IgE)與啟動全身性過敏反應(抗原)的異物結合。然後,與IgE結合的抗原所形成的聯合體激活了肥大細胞和嗜鹼性粒細胞上的FcεRI受體。所以,肥大細胞和嗜鹼性粒細胞釋放炎症介質如組織胺而產生反應。這些介質增強了支氣管平滑肌的收縮,使血管擴張(血管舒張)及增加血管中的液體滲漏,最後抑制心肌作用。[4][11]現已發現存在一個不依賴IgE的免疫學機制,但是不知道會否存在於人類。[4]
非免疫學機制[編輯]
當全身性過敏反應不是由免疫反應引起時,反應是由直接損害肥大細胞和嗜鹼性粒細胞的藥劑所致,使其釋放組織胺和其它通常與全身性過敏反應有關的物質(脫顆粒)。 能夠損害這些細胞的藥劑包括x光造影劑、鴉片類藥物、(熱或冷)溫度和振動。[4][19]
診斷[編輯]
過敏是通過臨床表現來診斷的。[6]當患者在接觸過敏原後數分鐘到數小時內出現以下三種表現中的任何一種,則極可能發生了全身性過敏反應:[6]
- 皮膚或粘膜組織症狀加上呼吸困難或低血壓
- 兩種或多種以下症狀:
- 皮膚或粘膜症狀
- 呼吸困難
- 低血壓
- 胃腸道症狀
- 接觸已知過敏原後發生的低血壓
如果病人對昆蟲蜇咬或某種藥物有不良反應,血液胰蛋白酶或組織胺(由肥大細胞釋放)水平測試可能對斷症有一定價值。起因為食物,或病人血壓為正常時,這些測試的作用則不大,[6]而且它們也不能排除過敏症的診斷。[16]
分類[編輯]
全身性過敏反應主要有三類。發生過敏性休克時,整個身體的血管發生擴張(系統性血管舒張),導致血壓低於本人正常血壓值的30%或低於標準值的30%。[13]在沒有再次接觸引起首次反應的過敏原下,症狀在1-72小時內再次出現者,診斷為雙相全身性過敏反應。[6]一些研究聲稱有多達20%的全身性過敏反應病例為雙相病例。[28]這類反應的症狀通常在8小時內再次發生。[7]對第二次反應的處理方法與對首次反應的方法相同。[5]「假全身性過敏反應」或「類全身性過敏反應」是過去對由肥大細胞(肥大細胞脫顆粒反應)直接損傷引起的全身性過敏反應的稱呼,這些反應不是直接由全身性過敏反應引起的。[7][29],有意見認為過去的舊稱不應該再延續使用。[7]
過敏性測試[編輯]

過敏測試有時可以幫助確定導致全身性過敏反應的原因,如對某些食物及毒物可以進行相應的皮膚過敏測試(如過敏原皮膚點刺試驗等)。[16]特異性抗體的血液測試可以用來確認牛奶、雞蛋、花生、魚類及堅果的全身性過敏反應。[16]青黴素過敏是唯一一種可以用皮膚測試確診的藥物過敏。[16]非免疫性全身性過敏反應只能通過查詢病史或接觸可能曾引起反應的過敏原來診斷,但沒有可以確診的皮膚或血液測試。[29]
鑑別診斷[編輯]
全身性過敏反應與哮喘、由於缺氧引起的暈厥(syncopy)和恐慌症有時可能很難區別。[6]哮喘病人通常沒有癢感或胃腸症狀。暈厥發生時病人皮膚呈蒼白色並且無出疹。恐慌症病人可能皮膚呈紅色,但沒有風疹出現。[6]其它可能有類似症狀的病症包括因腐壞魚肉引起的食物中毒(scombroidosis) 和因某些寄生蟲引起的感染(anisakiasis)。[7]
預防[編輯]
防止全身性過敏反應的主要方法是避免任何曾引起反應的情況出現。 當不能避免這些情況時,有時可以進行使身體對已知過敏原停止發生反應的治療(脫敏desensitization)。 以膜翅目毒液進行的免疫系統治療(immunotherapy)在80-90%的成年人和98%的兒童中對蜜蜂、 黃蜂、 大黃蜂、胡蜂(yellowjacket)和火蟻引起的全身性過敏反應有效。 口服免疫治療對包括牛奶、雞蛋、堅果和花生等一些食物在一定人群中引起的全身性過敏反應可能有效;但這些療法往往有負面作用。 脫敏也可能對許多藥物過敏有效,但大部分病人只需避開引起反應的藥物。 對乳膠有反應的人,避免接觸含有造成類似免疫應答的食物(交叉反應食品 cross-reactive foods),例如鱷梨、 香蕉和馬鈴薯等等,也可能很重要。[6]
處理[編輯]
全身性過敏反應是內科急症,可能需要對患者進行氣道管理、吸氧、大量輸液及密切監測。[5]腎上腺素是首選治療劑,此外抗組織胺藥和類固醇也是常用藥物。[6]病人恢復正常後,應在醫院觀察2-24小時以確保症狀沒有再次發生,這種情況在雙相全身性過敏反應的人群中會出現。[7][11][28][30]
腎上腺素[編輯]

腎上腺素(adrenaline)是全身性過敏反應的主要治療方法,並且此藥物沒有不應使用的情況(沒有絕對禁忌症)。[5]建議的治療方法為在疑診全身性過敏反應後儘快將腎上腺素以肌肉注射注入前外側大腿中段肌肉內。[6]如果病人對治療反應不佳,可以每隔5-15分鐘進行重複注射。[6]有16%-35%的病例需要進行第二次注射,[7]但很少有需要超過兩次注射的情況出現。[6]首選肌肉注射是因為皮下注射(subcutaneous administration)時藥物的吸收可能對於療效要求過於緩慢。[31]腎上腺素引起的一些微小副作用包括震顫、焦慮、頭痛或心悸。[6]
腎上腺素對於正在使用貝塔阻抗劑(B-blocker)的人群可能不起效用。[7]在此情況下,如果腎上腺素無效,可以靜脈滴注胰高血糖素,胰高血糖素的藥用機制不涉及β-受體。[7]
如有必要,腎上腺素也可以使用稀釋溶液以靜脈注射(intravenous injection)。但靜脈注射腎上腺素已被證明可引起心律不齊 (dysrhythmia) 和心肌梗塞 (myocardial infarction)。[32]可以讓過敏病人自己肌肉注射腎上腺素的腎上腺素自助注射器(autoinjectors)通常有兩種劑量,一種用於成人或體重超過25公斤的兒童,另一種用於體重10-25公斤的兒童。[33]
有關藥物[編輯]
抗組織胺藥通常與腎上腺素聯用。理論上抗組織胺藥物應該有效,但事實上很少證據表明抗組織胺藥在全身性過敏反應的治療中有實際效用。2007年Cochrane的綜述中沒有發現可以用來推薦此類藥物使用的有質量的研究[34]。抗組織胺藥物對氣道中的液體聚集或氣道痙攣沒有作用。[7]在正在發生的全身性過敏反應發作中,皮質類固醇激素不太可能有所作為。這些藥物有望用於降低雙相全身性過敏反應發生的風險,但無法確定其在防止未來全身性過敏反應的有效性。[28]通過噴霧器(nebulizer)使用沙丁胺醇的療法對於腎上腺素無法緩解的支氣管痙攣症狀可能有效。[7]亞甲藍已在其它療法無效時加以使用,因為它可能會放鬆平滑肌。[7]
防病措施[編輯]
全身性過敏反應的危險人群宜備有一份"全身性過敏反應行動計劃"。父母應將子女的全身性過敏反應情況及應對措施告知子女就讀的學校。[35]此行動計劃通常包括如何使用腎上腺素自助注射器、攜戴病情通告手環及避免發病源的建議。[35]對於某些發病源,可以採用使身體降低對致敏物質敏感性的治療(過敏原免疫治療allergen immunotherapy)。這種類型的治療有可能預防全身性過敏反應。一種療程數年的皮下脫敏療法已被證明對昆蟲叮咬過敏有效,而口服脫敏對很多食物過敏有效。[5]
病症前景[編輯]
在過敏原為已知而病人得到迅速及時治療的情況下,病人康復的幾率很大。[36]即使在病原是未知的情況下,如果有停止反應的藥物可用,則病人通常可以得到良好康復。[11]死亡常由呼吸道(通常為氣道閉塞)或心血管(休克)原因所致。[4][7]0.7–20%的全身性過敏反應病例導致死亡。[11][15]一些病例在數分鐘內即導致死亡。[6]運動誘發全身性過敏反應的病例通常預後良好,隨着病人年長則發生率及嚴重程度降低。[21]
發病率[編輯]
每年過敏性休克的發生率為十萬分之4–5,[7]一生中發生全身性過敏反應的幾率為 0.5%–2%.[6]全身性過敏反應發生率似乎正在上升。在1980年代,發生全身性過敏反應的人數大約為每年萬分之2,但在1990年代卻為每年萬分之5。[5]發病率的增加似乎主要是由食物引起的全身性過敏反應所致。[37]青少年和女性的發病風險最大。[5][7]
目前統計,過敏性休克在美國每年導致500–1000 死亡病例(2.4/百萬),在英國導致每年20例死亡病例(0.33/百萬),在澳大利亞每年導致15例死亡病例 (0.64/百萬)。[7]自七十年代至本世紀初死亡率已下降。[38]在澳大利亞,女性的過敏死亡病例主要由食物引起,而男性的過敏死亡病例主要由昆蟲咬傷引起。[7]最常引起全身性過敏反應死亡的原因為藥物。[7]
相關歷史[編輯]
"Aphylaxis"一詞是 1902 年由Charles Richet開始使用,後來更改為" anaphylaxis",因為這樣聽起來更順。[16]後來他在1913 年因對全身性過敏反應的研究得到了醫學和生理學的諾貝爾獎。[11]其實此反應自古以來便有記錄。[29]這個詞來自希臘語|希臘字 ἀνά ana 表示「對…不利」、 和 φύλαξις 表示「保護」。[39]
研究[編輯]
對舌下含服腎上腺素(sublingual epinephrine)治療全身性過敏反應的研究正在持續進行。[7]對皮下注射抗 IgE 抗體 omalizumab 以防止復發的研究正在進行,但目前此療法並非推薦療法。[6][40]
參考資料[編輯]
- ^ Sampson HA, Muñoz-Furlong A, Campbell RL; et al. Second symposium on the definition and management of anaphylaxis: summary report—Second National Institute of Allergy and Infectious Disease/Food Allergy and Anaphylaxis Network symposium. The Journal of Allergy and Clinical Immunology. February 2006, 117 (2): 391–7. PMID 16461139. doi:10.1016/j.jaci.2005.12.1303.
- ^ 2.0 2.1 Tintinalli, Judith E. Emergency Medicine: A Comprehensive Study Guide (Emergency Medicine (Tintinalli)). New York: McGraw-Hill Companies. 2010: 177–182. ISBN 0-07-148480-9.
- ^ 3.0 3.1 3.2 3.3 3.4 Anaphylaxis. National Institute of Allergy and Infectious Diseases. April 23, 2015 [4 February 2016]. (原始內容存檔於2015-05-04).
- ^ 4.0 4.1 4.2 4.3 4.4 4.5 4.6 Khan, BQ; Kemp, SF. Pathophysiology of anaphylaxis. Current Opinion in Allergy and Clinical Immunology. August 2011, 11 (4): 319–25. PMID 21659865. doi:10.1097/ACI.0b013e3283481ab6.
- ^ 5.00 5.01 5.02 5.03 5.04 5.05 5.06 5.07 5.08 5.09 5.10 5.11 5.12 5.13 Simons FE. Anaphylaxis: Recent advances in assessment and treatment. The Journal of Allergy and Clinical Immunology. October 2009, 124 (4): 625–36; quiz 637–8. PMID 19815109. doi:10.1016/j.jaci.2009.08.025.
- ^ 6.00 6.01 6.02 6.03 6.04 6.05 6.06 6.07 6.08 6.09 6.10 6.11 6.12 6.13 6.14 6.15 6.16 6.17 6.18 6.19 6.20 6.21 6.22 6.23 6.24 6.25 Simons, FE; World Allergy, Organization. World Allergy Organization survey on global availability of essentials for the assessment and management of anaphylaxis by allergy-immunology specialists in health care settings (PDF). Annals of Allergy, Asthma & Immunology. May 2010, 1Aㄙ04 (5): 405–12 [2012-09-15]. PMID 20486330. doi:10.1016/j.anai.2010.01.023. (原始內容存檔 (PDF)於2012-04-26).
- ^ 7.00 7.01 7.02 7.03 7.04 7.05 7.06 7.07 7.08 7.09 7.10 7.11 7.12 7.13 7.14 7.15 7.16 7.17 7.18 7.19 7.20 7.21 7.22 7.23 7.24 7.25 7.26 Lee, JK; Vadas, P. Anaphylaxis: mechanisms and management. Clinical and Experimental Allergy. July 2011, 41 (7): 923–38. PMID 21668816. doi:10.1111/j.1365-2222.2011.03779.x.
- ^ Ma, L; Danoff, TM; Borish, L. Case fatality and population mortality associated with anaphylaxis in the United States.. The Journal of allergy and clinical immunology. April 2014, 133 (4): 1075–83. PMID 24332862.
- ^ Gylys, Barbara. Medical Terminology Systems: A Body Systems Approach. F.A. Davis. 2012: 269 [2017-12-15]. ISBN 9780803639133. (原始內容存檔於2016-02-05).
- ^ Oswalt ML, Kemp SF. Anaphylaxis: office management and prevention. Immunol Allergy Clin North Am. May 2007, 27 (2): 177–91, vi. PMID 17493497. doi:10.1016/j.iac.2007.03.004.
臨床上如果三個條件中任何一個在數分鐘至數小時內滿足的話,全身性過敏反應被認為可能存在
- ^ 11.00 11.01 11.02 11.03 11.04 11.05 11.06 11.07 11.08 11.09 11.10 11.11 11.12 11.13 11.14 Marx, John. Rosen's emergency medicine: concepts and clinical practice 7th edition. Philadelphia, PA: Mosby/Elsevier. 2010: 15111528. ISBN 9780323054720.
- ^ 12.0 12.1 12.2 12.3 Sampson HA, Muñoz-Furlong A, Campbell RL; et al. Second symposium on the definition and management of anaphylaxis: summary report—Second National Institute of Allergy and Infectious Disease/Food Allergy and Anaphylaxis Network symposium. J. Allergy Clin. Immunol. February 2006, 117 (2): 391–7. PMID 16461139. doi:10.1016/j.jaci.2005.12.1303.
- ^ 13.0 13.1 13.2 Limsuwan, T; Demoly, P. Acute symptoms of drug hypersensitivity (urticaria, angioedema, anaphylaxis, anaphylactic shock). (PDF). The Medical clinics of North America. 2010 Jul, 94 (4): 691–710, x [2012-09-15]. PMID 20609858. (原始內容 (PDF)存檔於2012-04-26).
- ^ 14.0 14.1 14.2 14.3 14.4 14.5 Brown, SG; Mullins, RJ, Gold, MS. Anaphylaxis: diagnosis and management.. The Medical journal of Australia. 2006-09-04, 185 (5): 283–9. PMID 16948628.
- ^ 15.0 15.1 15.2 15.3 15.4 Triggiani, M; Patella, V, Staiano, RI, Granata, F, Marone, G. Allergy and the cardiovascular system.. Clinical and experimental immunology. 2008 Sep,. 153 Suppl 1: 7–11 [2012-09-15]. PMC 2515352
 . PMID 18721322. (原始內容存檔於2019-09-11).
. PMID 18721322. (原始內容存檔於2019-09-11).
- ^ 16.0 16.1 16.2 16.3 16.4 16.5 16.6 Boden, SR; Wesley Burks, A. Anaphylaxis: a history with emphasis on food allergy.. Immunological reviews. 2011 Jul, 242 (1): 247–57. PMID 21682750.
- ^ Worm, M. Epidemiology of anaphylaxis.. Chemical immunology and allergy. 2010, 95: 12–21. PMID 20519879.
- ^ 全身型過敏性反應與過敏性休克 (頁面存檔備份,存於互聯網檔案館) - 馬偕醫院小兒科
- ^ 19.0 19.1 editors, Marianne Gausche-Hill, Susan Fuchs, Loren Yamamoto,. The pediatric emergency medicine resource Rev. 4. ed. Sudbury, Mass.: Jones & Bartlett. 2007: 69 [2012-09-15]. ISBN 9780763744144. (原始內容存檔於2014-10-06).
- ^ Dewachter, P; Mouton-Faivre, C, Emala, CW. Anaphylaxis and anesthesia: controversies and new insights.. Anesthesiology. 2009 Nov, 111 (5): 1141–50. PMID 19858877. doi:10.1097/ALN.0b013e3181bbd443.
- ^ 21.0 21.1 editor, Mariana C. Castells,. Anaphylaxis and hypersensitivity reactions. New York: Humana Press. 2010: 223 [2012-09-15]. ISBN 9781603279505. (原始內容存檔於2016-03-05).
- ^ 22.0 22.1 22.2 Volcheck, Gerald W. Clinical allergy : diagnosis and management. Totowa, N.J.: Humana Press. 2009: 442 [2012-09-15]. ISBN 9781588296160. (原始內容存檔於2016-03-05).
- ^ 23.0 23.1 Drain, KL; Volcheck, GW. Preventing and managing drug-induced anaphylaxis.. Drug safety : an international journal of medical toxicology and drug experience. 2001, 24 (11): 843–53. PMID 11665871.
- ^ Klotz, JH; Dorn, PL, Logan, JL, Stevens, L, Pinnas, JL, Schmidt, JO, Klotz, SA. "Kissing bugs": potential disease vectors and cause of anaphylaxis.. Clinical infectious diseases : an official publication of the Infectious Diseases Society of America. 2010-06-15, 50 (12): 1629–34. PMID 20462351.
- ^ Bilò, MB. Anaphylaxis caused by Hymenoptera stings: from epidemiology to treatment.. Allergy. 2011 Jul,. 66 Suppl 95: 35–7. PMID 21668850.
- ^ Cox, L; Larenas-Linnemann, D, Lockey, RF, Passalacqua, G. Speaking the same language: The World Allergy Organization Subcutaneous Immunotherapy Systemic Reaction Grading System.. The Journal of allergy and clinical immunology. 2010 Mar, 125 (3): 569–74, 574.e1–574.e7. PMID 20144472.
- ^ Bilò, BM; Bonifazi, F. Epidemiology of insect-venom anaphylaxis.. Current opinion in allergy and clinical immunology. 2008 Aug, 8 (4): 330–7. PMID 18596590.
- ^ 28.0 28.1 28.2 Lieberman P. Biphasic anaphylactic reactions. Ann. Allergy Asthma Immunol. September 2005, 95 (3): 217–26; quiz 226, 258. PMID 16200811. doi:10.1016/S1081-1206(10)61217-3.
- ^ 29.0 29.1 29.2 Ring, J; Behrendt, H, de Weck, A. History and classification of anaphylaxis. (PDF). Chemical immunology and allergy. 2010, 95: 1–11 [2012-09-15]. PMID 20519878. (原始內容存檔 (PDF)於2012-01-17).
- ^ Emergency treatment of anaphylactic reactions – Guidelines for healthcare providers (PDF). Resuscitation Council (UK). January 2008 [2008-04-22]. (原始內容存檔 (PDF)於2015-03-15).
- ^ Simons, KJ; Simons, FE. Epinephrine and its use in anaphylaxis: current issues.. Current opinion in allergy and clinical immunology. 2010 Aug, 10 (4): 354–61. PMID 20543673.
- ^ Mueller, UR. Cardiovascular disease and anaphylaxis.. Current opinion in allergy and clinical immunology. 2007 Aug, 7 (4): 337–41. PMID 17620826.
- ^ Sicherer, SH; Simons, FE, Section on Allergy and Immunology, American Academy of, Pediatrics. Self-injectable epinephrine for first-aid management of anaphylaxis.. Pediatrics. 2007 Mar, 119 (3): 638–46. PMID 17332221.
- ^ Sheikh A, Ten Broek V, Brown SG, Simons FE. H1-antihistamines for the treatment of anaphylaxis: Cochrane systematic review. Allergy. August 2007, 62 (8): 830–7. PMID 17620060. doi:10.1111/j.1398-9995.2007.01435.x.
- ^ 35.0 35.1 Martelli, A; Ghiglioni, D, Sarratud, T, Calcinai, E, Veehof, S, Terracciano, L, Fiocchi, A. Anaphylaxis in the emergency department: a paediatric perspective.. Current opinion in allergy and clinical immunology. 2008 Aug, 8 (4): 321–9. PMID 18596589.
- ^ Harris, edited by Jeffrey; Weisman, Micheal S. Head and neck manifestations of systemic disease. London: Informa Healthcare. 2007: 325 [2012-09-15]. ISBN 9780849340505. (原始內容存檔於2016-03-05).
- ^ Koplin, JJ; Martin, PE, Allen, KJ. An update on epidemiology of anaphylaxis in children and adults.. Current opinion in allergy and clinical immunology. 2011 Oct, 11 (5): 492–6. PMID 21760501.
- ^ Demain, JG; Minaei, AA, Tracy, JM. Anaphylaxis and insect allergy.. Current opinion in allergy and clinical immunology. 2010 Aug, 10 (4): 318–22. PMID 20543675.
- ^ anaphylaxis. merriam-webster.com. [2009-11-21]. (原始內容存檔於2015-09-12).
- ^ Vichyanond, P. Omalizumab in allergic diseases, a recent review.. Asian Pacific journal of allergy and immunology / launched by the Allergy and Immunology Society of Thailand. 2011 Sep, 29 (3): 209–19. PMID 22053590.
| ||||||||||||||||||||||||||||||||||||||||||
|
