肺挫伤
| 肺挫伤 | |
|---|---|
 | |
| 肺挫伤病人的胸部电脑断层影像 | |
| 分类和外部资源 | |
| 医学专科 | 急诊医学 |
| ICD-11 | NB32.30 |
| ICD-10 | S27.3 |
肺挫伤是由胸部创伤引起的肺部瘀伤。由于微血管受损,血液和其他液体会积聚在肺组织中。多余的液体会干扰气体交换,可能导致氧气水平不足(缺氧)。与肺裂伤(另一种肺损伤)不同,肺挫伤不涉及肺组织的割伤或撕裂。
肺挫伤通常由钝挫伤直接造成引起,但也可能由爆炸伤或与穿透伤相关的冲击波引起。[1]两次世界大战中大量的爆炸物伤害,使得爆炸导致的肺挫伤受到重视。到了1960年代,一般大众也渐渐注意到肺挫伤--通常是由交通事故造成的。使用安全带和安全气囊可降低车辆内乘客与驾驶的风险。
肺挫伤的诊断乃基于受伤机转、理学检查和胸部 X 光片。典型的病征和症状包括身体创伤的直接影响(例如胸痛和咳血),以及身体未能获得足够氧气的迹象(例如发绀)。一般而言,支持治疗下肺挫伤可自行恢复,通常只需要补充氧气和密切监测,不过病人可能需要重症监护。但如果呼吸受到严重影响,病人可能需要接受呼吸器治疗。此外,可能需要补充输液以使病人有足够的血管内容积,但输液治疗必须谨慎,因为体液过多会加重肺水肿而可能致命。
肺挫伤的严重程度变化很大。小挫伤可能对健康几乎没有影响,但肺挫伤却也是最常见的致命性胸部创伤(严重胸部伤害病人有 30-75% 发生肺挫伤)。肺挫伤病人的死亡风险约为 14-40%。肺挫伤通常伴有其他损伤;虽然病人经常死于相关伤害,但肺挫伤被认为是四分之一到一半的病人的直接死因。儿童发生肺挫伤的风险较高,因为儿童的骨骼较为柔韧、冲击力容易传递到肺部。肺挫伤的常见并发症是肺炎和急性呼吸窘迫症候群,可能导致长期呼吸功能障碍。
肺部外伤
[编辑]
肺挫伤和肺裂伤都是对肺组织的损伤。在肺裂伤,肺组织被撕裂或切割,但肺挫伤并无巨观构造遭到破坏。[1][2]肺裂伤导致伤口处充满血液,造成肺血肿(血液积聚成块,但并未沿着肺组织散布);肺挫伤则是肺泡(充满空气而负责气体交换的的小囊)出血。[3][4]当肋膜腔(肺外空间)积聚血液(血胸)、空气(气胸),或两者兼有(气血胸)时,可能会导致肺塌陷。这些情况并不直接伤及肺组织,但可能伴有肺组织的损伤。胸壁损伤(包括肋骨骨折和连枷胸)也不等同于肺损伤,但仍可能伴有肺损伤。在连枷胸,病人的多根肋骨断裂,使得胸壁的某区域与胸壁的其余部分分离并独立移动。
病征与症状
[编辑]肺挫伤的临床表现可能并不明显。轻微肺挫伤的病人可能根本没有症状。[5]但肺挫伤经常会出现与肺本身受损或是其它相伴损伤的病征(客观征像)和症状(主观感觉)。由于气体交换受到影响,病征与症状通常与低血氧饱和度有关,例如动脉血气体分析发现血中氧浓度过低,以及发绀(皮肤和粘膜泛蓝)。[6]病人常有呼吸困难,[6]对运动的耐受程度可能会降低。[7]其它征象还有呼吸急促和心率加快。[8][9]更严重的肺挫伤,以听诊器听诊可能发现呼吸音减弱,或是发现啰音(呼吸时的杂音)。[6][10]严重肺挫伤病人可能会有水样痰液。[11]病人呼吸可能会有喘鸣音,也可能会有咳嗽;高达一半的病人出现咳血或血痰。[12]病人的心脏输出量可能会减少,[11]低血压也是常见的现象。[6]此外,由于胸壁损伤,肺挫伤附近的胸壁可能会有疼痛,或是在触诊时发现压痛。[13]
但肺挫伤的病征与症状可能会因时间进展而渐渐出现,多达一半的病例最初并无症状。[5]损伤越严重,症状恶化越快。严重肺挫伤可能会在受伤后三、四个小时内迅速出现症状。[11]低血氧症一般通常在受伤后 24-48 小时内逐渐恶化。[14]肺挫伤的病程恶化常常需时数天,但如不及时治疗,可能迅速恶化或死亡。[6]
成因
[编辑]
肺挫伤通常导因于移动中的胸部撞击到固定物时的激烈减速,是胸部钝挫伤中最常见的损伤,可见于 25-35% 的病例。[15][16][12]大约 70% 的病例来自于车祸,最常见的是胸部撞击汽车内部。[17][6]其它原因还有跌倒、袭击和运动伤害。[17][18][19]爆炸伤害也可能导致肺挫伤;最容易受到爆炸伤害的器官是那些内含有气体的器官,例如肺,[20]结果导致严重的肺挫伤、出血或水肿,伴有肺泡和血管损伤。[21]这是爆炸中第一时间并未死亡的人后续的主要死因。[22]爆炸导致的肺挫伤特别之处在于胸壁可能并未受伤,而其它机转所致的肺挫伤常并存其他部位的伤害。[15]
穿透伤也可造成肺挫伤。[23]快速移动的物体穿透肺部所造成的挫伤,发生物体穿过组织路径的周边。[24]压力波将组织推开,暂时形成空腔,虽然组织轻易回到原位,但已受损。伴随于枪伤和刀伤的肺挫伤通常并不是受害者预后的主要决定因素;[25]与钝挫伤相比,穿透性创伤引起的肺损伤范围较小。[17]例外的是霰弹枪伤,可能因为爆炸伤而严重损害大范围的肺组织。[25]
创伤机制
[编辑]虽然肺挫伤发生过程中的物理现象仍不明了,但已知当胸壁遭受撞击时向内弯曲时,会压挤肺组织。[26]另外还有三种可能机制:惯性效应、剥落效应和内爆效应。
- 惯性效应:由于各种组织密度不同,受力时加速或减速的速率不同,[10]故较轻的肺泡组织从较重的肺门构造处撕裂下来,就像头部损伤时的弥漫性轴索损伤一样。[5]
- 剥落效应:冲击波接触肺组织时,在肺泡壁与肺泡中的空气形成气体-液体界面处,肺组织会破裂或撕裂。[20] [5][27] 剥落效应发生在密度差异很大的区域;致密组织的颗粒剥落而成较不致密的颗粒。[28]
- 内爆效应:当压力波穿过含有气泡的组织时,气泡先内爆然后反弹并膨胀到比原始体积还大。[29]气泡造成许多微小的爆炸而损伤组织;[29]气泡过度膨胀会拉伸并撕裂肺泡。[30][31]当气道中的压力急剧增加时,据信会发生此微观效应。[26]
挫伤通常发生在撞击部位正下方的肺部,但与脑部外伤一样,撞击对面的部位也可能发生对冲挫伤。[24]重击前胸可能导致肺后部的挫伤,因为冲击波穿过胸部至中弯曲的胸壁后部而后能量反射集中于肺后部。当背部受到重击,肺前部可能会出现类似的情形。[30]
转移到肺部的能量主要取决于胸壁的顺应性(柔软度)。[24]儿童的肋骨较有弹性,肋间软骨的骨化程度较低,其胸部较柔韧。[13]受到撞击时,儿童的胸壁弯曲,所吸收的力量较小,而有较多的力传递到其下的器官。[13][32] 成年人的胸壁骨化程度较高,会吸收更多的力量,而向下传递的力量较少。[32]因此发生肺挫伤的儿童经常并没有肋骨骨折,而老年人则比较容易发生骨折。[14][24] 一项研究发现,62% 的儿童肺挫伤和 80% 的成人肺挫伤案例伴有骨折。[30]
病理生理学
[编辑]
肺挫伤导致出血和液体渗入肺组织,肺组织变得僵硬并失去其正常弹性。在受伤后的最初 72 小时内,肺部的水含量增加,较严重的情况下可能导致明显的肺水肿。[20]整体而言,肺挫伤可能随着时间而恶化,导致缺氧。
出血与水肿
[编辑]挫伤部位遭撕裂的毛细血管会使体液渗漏到周围的组织里。[33]肺泡和毛细血管之间的膜被撕裂,损伤导致血液和液体渗入肺泡和肺的间质空间(细胞周围的空间)。[11]创伤越严重,水肿、出血和肺泡撕裂就越严重。[17] 肺挫伤的特征是外伤导致肺泡与气道结构和血管分离时,发生了微观尺度的出血。血液最初聚集在间质空间,受伤后一至两个小时出现水肿。[31]发生挫伤的肺,出血区域周边通常会有水肿区域。[24]在正常肺部的气体交换中,二氧化碳以扩散作用通过毛细血管内皮、间质空间和肺泡上皮;氧气则以反向扩散。[34] 堆积的液体干扰气体交换,并可能使得肺泡因水肿与出血而充满蛋白质与塌陷。[24] 损伤面积越大,对呼吸的影响越严重。[17]
肺实质化与塌陷
[编辑]肺挫伤可导致部分肺部发生实质化、肺泡塌陷,以及范围不一的肺塌陷。[35]正常情况下充满空气的肺,如因病理变化而被其它物质(例如血液)充满,就会发生实质化。[36]在受伤后的几个小时内,受伤区域的肺泡会变厚并可能发生实质化。[24]肺泡表面活性剂的产量减少,也使肺泡更易发生塌陷与实质化;[16]表面活性剂的失活使得肺泡的表面张力增加。[30]但最初并未受伤的周围组织,表面活性剂的产量也可能减少。[26]
挫伤会导致血液成分进入组织,可能造成肺部发炎,也可能使得部分肺部塌陷。巨噬细胞、中性球细胞、其他发炎细胞与血液成分,可以进入肺组织并释放导致发炎的因子,使得病人更易发生呼吸衰竭。[37]由于发炎,产生过多的粘液,可能会堵塞肺部的某些部分而使其塌陷。[24]即使只有一侧胸部受伤,发炎反应也可能影响另一侧肺部。[37]未受伤的肺组织可能会发生水肿、肺泡隔膜增厚和其他变化。[38]严重的发炎会导致肺部功能障碍,如同急性呼吸窘迫症候群的状况。[39]
通气/灌注不匹配
[编辑]正常情况下,通气对灌注比约为一比一,也就是说,进入肺泡的空气量(通气)大约等于肺泡周围毛细血管中的血液量(灌注)。[40]但在肺挫伤时,充满液体的肺泡未能充满空气,通气对灌注比下降,因而血红蛋白未能完全饱和携带氧气,离开肺部的血液并未完全氧合。[41]此外,呼吸器设定未能满足病人需求,或是胸部外伤的其它连带损伤(例如连枷胸),也可能导致肺部通气不足,造成通气/灌注不匹配的情形。[30]随着通气和灌注之间的不匹配增加,血氧饱和度降低。[41]在肺挫伤,可能发生肺低氧性血管收缩,也就是缺乏氧气的肺泡之邻近血管因为氧气浓度降低而收缩(管径变窄)。[27]于是肺部挫伤处的血管阻力增加,流入其中的血液量减少,[38]更多血液流到通气较佳的区域。[27]虽然减少流往通气不良肺泡的血液可以因应通往此区域的血液氧合不佳,[27]但血液的氧含量仍然比正常低[40]。太过严重时,单仅补充氧气并不足以矫正肺泡内积液导致的低血氧;这是许多外伤致死案例的死因。[41]
诊断
[编辑]诊断基于理学检查发现、受伤机转病史、放射线影像检查。[17] 实验室检查发现可能也有帮助;例如动脉血气体分析可能会发现,即使给予病人氧气补充,病人血中仍然氧气不足或二氧化碳过多。[35] 但在刚刚发生肺挫伤的病人,血液气体分析的结果数值可能并未异常。[23]
胸部 X 光片
[编辑]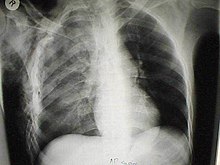
胸部 X 光片是最常用的诊断方法,可辅助确认基于临床检查所做出的诊断。[37][20]在 X 光片上实质化的区域会呈现白色。[42]挫伤的分布范围一般并不沿着肺叶或肺段的解剖边界分布。[27][43][44]但在X光片上看来,肺挫伤与肺部吸入异物的表现相似,[32]而病人如有血胸或气胸,可能会影响从X光片判读肺挫伤影像。[25]在受伤后 48 小时才在X光片上出现的肺挫伤迹象,有可能其实是吸入异物、肺炎或急性呼吸窘迫症候群所致的类似影像表现。[10]
虽然胸部 X 光片是诊断的重要工具,但其在受伤后初期发现病情的敏感度通常不佳。[35]在三分之一的病例中,在受伤后所照的第一张胸部X光片看不到肺挫伤的迹象。[7]典型的白色区域平均需要 6 小时才能在胸部 X 光片上出现,且在受伤后48小时之内也可能看不出肺挫伤。[7][27][43]但当 X 光片显示明显的肺挫伤,暗示胸部遭受到严重创伤,如进行电脑断层扫描,可能会发现未显示于 X 光片上的其他损伤。[2]
电脑断层扫描
[编辑]
电脑断层扫描用于诊断肺挫伤,敏感性比胸部X光更高,[6][33]还可以检查是否有伴随的腹部、胸部或其他损伤。[38]研究显示胸部 X 光片在 16.3% 的严重钝挫伤患者中发现肺挫伤,而电脑断层扫描则在 31.2% 的患者中发现肺挫伤。[45]与 X 射线不同,在受伤后,电脑断层扫描后几乎可立即发现挫伤。[43]但电脑断层扫描与一般胸部X光片的影像一样,随着出血和肺组织水肿的恶化,在创伤后的最初 24-48 小时内,挫伤的迹象可能会更加明显。[46] 电脑断层扫描也有助于确定挫伤的范围,可作为患者是否需要机械通气的参考;肺挫伤范围体积越大,病人越可能需要使用机器通气。[43]电脑断层扫描也有助于鉴别挫伤和肺血肿。[47]然而肺挫伤如仅于电脑断层扫描可见,而一般胸部 X 光片上看不出来,其严重程度通常较轻而并不至于影响治疗或预后。[37]
超声波检查
[编辑]
目前仍不常以超声波在病床或事故现场诊断肺挫伤,仅限于对于以超声波诊断其它问题(如气胸、气道处理、血胸)有经验的单位。但有研究指出其准确性可与电脑断层扫描相当。[49]
预防
[编辑]肺挫伤的预防方式与其他胸部创伤相似。使用安全气囊加上安全带,在发生碰撞时可以防止乘员胸部撞击车辆内部,并将碰撞的力量较均匀地分布在整个身体,以提供保护。[6] 然而,极少数情况下,如果安全气囊张开时乘员刚好处于不恰当的位置,反而会导致肺挫伤。[50]汽车安全座椅等儿童约束装置在车祸中可保护儿童。[51]某些运动可使用护具预防胸部和肺部损伤,例如垒球的捕手要穿戴护甲。[52] 至于无法穿戴护具的运动,例如篮球,可训练运动员保护胸部免受冲击。[52] 也可穿戴防护服减轻爆炸中的肺挫伤。[53]尽管由刚性板或其他重型材料制成的传统防弹衣可以抵挡爆炸产生的破片,但并不能防止爆炸的冲击波传递到肺部,也就无法避免肺挫伤。[53]因此针对很可能遭受爆炸伤的人员设计了特殊的防护衣,可以防止冲击波通过胸壁传播到肺部,以保护穿着者免受爆炸性肺损伤。[53] 这类服装将具有高声阻抗(物质密度和物质中波速的乘积)和低声阻抗的材料层交错排列,分散冲击波,避免其传播到组织中。[53]
治疗
[编辑]目前没有治疗可以加速肺挫伤的恢复,治疗方针主要是支持性治疗。[39]要小心病人是否有伴随挫伤的其它伤害、[20]避免其它损伤,并以支持性治疗让病人的肺挫伤恢复。[39]因为患者的病情可能会逐渐恶化,需要以脉搏血氧仪监测病人的血氧饱和度,并监测液体输出入平衡与呼吸功能。[54]特别要注意病人是否发生肺炎和急性呼吸窘迫症候群等并发症。[55]治疗目标是预防呼吸衰竭并确保足够的血液氧合。[16][23]可以给予补充氧气,并可将氧气加温和加湿。[41]如果上述治疗无法改善肺挫伤病人的状况,可以使用体外膜氧合,也就是将血液引入机器,在体外进行氧合并移除二氧化碳后再输回病人体内。[56]
参考文献
[编辑]- ^ 1.0 1.1 Collins J, Stern EJ. Chest Radiology: The Essentials. Lippincott Williams & Wilkins. 2007: 120. ISBN 978-0-7817-6314-1.
- ^ 2.0 2.1 Wicky S, Wintermark M, Schnyder P, Capasso P, Denys A. Imaging of blunt chest trauma. European Radiology. 2000, 10 (10): 1524–1538. PMID 11044920. S2CID 22311233. doi:10.1007/s003300000435.
- ^ Stern EJ, White C. Chest Radiology Companion. Hagerstown, MD: Lippincott Williams & Wilkins. 1999: 103. ISBN 0-397-51732-7.
- ^ Livingston DH, Hauser CJ. Trauma to the chest wall and lung. Moore EE, Feliciano DV, Mattox KL (编). Trauma. Fifth Edition. McGraw-Hill Professional. 2003: 525–528. ISBN 0-07-137069-2.
- ^ 5.0 5.1 5.2 5.3 Costantino M, Gosselin MV, Primack SL. The ABC's of thoracic trauma imaging. Seminars in Roentgenology. July 2006, 41 (3): 209–225. PMID 16849051. doi:10.1053/j.ro.2006.05.005.
- ^ 6.0 6.1 6.2 6.3 6.4 6.5 6.6 6.7 引用错误:没有为名为
mlr07的参考文献提供内容 - ^ 7.0 7.1 7.2 Wanek S, Mayberry JC. Blunt thoracic trauma: Flail chest, pulmonary contusion, and blast injury. Critical Care Clinics. January 2004, 20 (1): 71–81. PMID 14979330. doi:10.1016/S0749-0704(03)00098-8.
- ^ Mick NW, Peters JR, Egan D, Nadel ES, Walls R, Silvers S. Chest trauma. Blueprints Emergency Medicine. Second edition. Philadelphia, PA: Lippincott Williams & Wilkins. 2006: 76. ISBN 1-4051-0461-9.
- ^ Coyer F, Ramsbotham J. Respiratory health breakdown. Chang E, Daly J, Eliott D (编). Pathophysiology Applied to Nursing. Marrickville, NSW: Mosby Australia. 2004: 154–155. ISBN 0-7295-3743-9.
- ^ 10.0 10.1 10.2 Boyd AD. Lung injuries. Hood RM, Boyd AD, Culliford AT (编). Thoracic Trauma. Philadelphia: Saunders. 1989: 153–155. ISBN 0-7216-2353-0.
- ^ 11.0 11.1 11.2 11.3 Gavelli G, Canini R, Bertaccini P, Battista G, Bnà C, Fattori R. Traumatic injuries: Imaging of thoracic injuries. European Radiology. June 2002, 12 (6): 1273–1294. PMID 12042932. S2CID 1919039. doi:10.1007/s00330-002-1439-6.
- ^ 12.0 12.1 Yamamoto L, Schroeder C, Morley D, Beliveau C. Thoracic trauma: The deadly dozen. Critical Care Nursing Quarterly. 2005, 28 (1): 22–40. PMID 15732422. doi:10.1097/00002727-200501000-00004.
- ^ 13.0 13.1 13.2 引用错误:没有为名为
Tovar08的参考文献提供内容 - ^ 14.0 14.1 Peitzman AB, Rhoades M, Schwab CW, Yealy DM, Fabian TC. The Trauma Manual: Trauma and Acute Care Surgery (Spiral Manual Series). Third Edition. Hagerstown, MD: Lippincott Williams & Wilkins. 2007: 223. ISBN 978-0-7817-6275-5.
- ^ 15.0 15.1 引用错误:没有为名为
Bruce12的参考文献提供内容 - ^ 16.0 16.1 16.2 Moloney JT, Fowler SJ, Chang W. Anesthetic management of thoracic trauma. Current Opinion in Anesthesiology. February 2008, 21 (1): 41–46. PMID 18195608. S2CID 39075971. doi:10.1097/ACO.0b013e3282f2aadc.
- ^ 17.0 17.1 17.2 17.3 17.4 17.5 Ullman EA, Donley LP, Brady WJ. Pulmonary trauma emergency department evaluation and management. Emergency Medicine Clinics of North America. 2003, 21 (2): 291–313. PMID 12793615. doi:10.1016/S0733-8627(03)00016-6.
- ^
Haley K, Schenkel K. Thoracic trauma. Thomas DO, Bernardo LM, Herman B (编). Core curriculum for pediatric emergency nursing
 . Sudbury, Mass: Jones and Bartlett Publishers. 2003: 446. ISBN 0-7637-0176-9.
. Sudbury, Mass: Jones and Bartlett Publishers. 2003: 446. ISBN 0-7637-0176-9.
- ^ France R. The chest and abdomen. Introduction to Sports Medicine and Athletic Training. Thomson Delmar Learning. 2003: 506–507. ISBN 1-4018-1199-X.
- ^ 20.0 20.1 20.2 20.3 20.4 Cohn SM. Pulmonary contusion: Review of the clinical entity. Journal of Trauma. 1997, 42 (5): 973–979. PMID 9191684. doi:10.1097/00005373-199705000-00033.
- ^ Sasser SM, Sattin RW, Hunt RC, Krohmer J. Blast lung injury. Prehospital Emergency Care. 2006, 10 (2): 165–72. PMID 16531371. S2CID 2912045. doi:10.1080/10903120500540912.
- ^ Born CT. Blast trauma: The fourth weapon of mass destruction (PDF). Scandinavian Journal of Surgery. 2005, 94 (4): 279–285. PMID 16425623. S2CID 44680290. doi:10.1177/145749690509400406. (原始内容 (PDF)存档于2009-02-25).
- ^ 23.0 23.1 23.2 Lucid WA, Taylor TB. Thoracic trauma. Strange GR (编). Pediatric Emergency Medicine: A Comprehensive Study Guide. New York: McGraw-Hill, Medical Publishing Division. 2002: 92–100. ISBN 0-07-136979-1.
- ^ 24.0 24.1 24.2 24.3 24.4 24.5 24.6 24.7 Sattler S, Maier RV. Pulmonary contusion. Karmy-Jones R, Nathens A, Stern EJ (编). Thoracic Trauma and Critical Care. Berlin: Springer. 2002: 159–160 and 235–243. ISBN 1-4020-7215-5.
- ^ 25.0 25.1 25.2 引用错误:没有为名为
White99的参考文献提供内容 - ^ 26.0 26.1 26.2 Hwang JC, Hanowell LH, Grande CM. Peri-operative concerns in thoracic trauma. Baillière's Clinical Anaesthesiology. 1996, 10 (1): 123–153. doi:10.1016/S0950-3501(96)80009-2.
- ^ 27.0 27.1 27.2 27.3 27.4 27.5 Allen GS, Coates NE. Pulmonary contusion: A collective review. The American Surgeon. November 1996, 62 (11): 895–900. PMID 8895709.
- ^ Maxson TR. Management of pediatric trauma: Blast victims in a mass casualty incident. Clinical Pediatric Emergency Medicine. 2002, 3 (4): 256–261. doi:10.1016/S1522-8401(02)90038-8.
- ^ 29.0 29.1 Bridges EJ. Blast injuries: From triage to critical care. Critical Care Nursing Clinics of North America. September 2006, 18 (3): 333–348. PMID 16962455. doi:10.1016/j.ccell.2006.05.005.
- ^ 30.0 30.1 30.2 30.3 30.4 Allen GS, Cox CS. Pulmonary contusion in children: Diagnosis and management. Southern Medical Journal. December 1998, 91 (12): 1099–1106. PMID 9853720. S2CID 28583201. doi:10.1097/00007611-199812000-00002.
- ^ 31.0 31.1 引用错误:没有为名为
Matthay05的参考文献提供内容 - ^ 32.0 32.1 32.2 Sartorelli KH, Vane DW. The diagnosis and management of children with blunt injury of the chest. Seminars in Pediatric Surgery. May 2004, 13 (2): 98–105. PMID 15362279. doi:10.1053/j.sempedsurg.2004.01.005.
- ^ 33.0 33.1 Fleisher GR, Ludwig S, Henretig FM, Ruddy RM, Silverman BK (编). Thoracic trauma. Textbook of Pediatric Emergency Medicine. Hagerstown, MD: Lippincott Williams & Wilkins. 2006: 1434–1441. ISBN 0-7817-5074-1.
- ^ Bailey BJ, Johnson JT, Newlands SD, Calhoun KS, Deskin RW. Head and Neck Surgery—Otolaryngology
 . Hagerstown, MD: Lippincott Williams & Wilkins. 2006: 929. ISBN 0-7817-5561-1.
. Hagerstown, MD: Lippincott Williams & Wilkins. 2006: 929. ISBN 0-7817-5561-1.
- ^ 35.0 35.1 35.2 Keough V, Pudelek B. Blunt chest trauma: Review of selected pulmonary injuries focusing on pulmonary contusion. AACN Clinical Issues. 2001, 12 (2): 270–281. PMID 11759554. doi:10.1097/00044067-200105000-00010.
- ^ Collins CD, Hansell DM. Thoracic imaging. Pryor JA, Webber BR (编). Physiotherapy for Respiratory and Cardiac Problems. Edinburgh: Churchill Livingstone. 1998: 35. ISBN 0-443-05841-5.
- ^ 37.0 37.1 37.2 37.3 引用错误:没有为名为
Klein02的参考文献提供内容 - ^ 38.0 38.1 38.2 引用错误:没有为名为
Bastos08的参考文献提供内容 - ^ 39.0 39.1 39.2 引用错误:没有为名为
Sutyak07的参考文献提供内容 - ^ 40.0 40.1 Prentice D, Ahrens T. Pulmonary complications of trauma. Critical Care Nursing Quarterly. August 1994, 17 (2): 24–33. PMID 8055358. S2CID 29662985. doi:10.1097/00002727-199408000-00004.
- ^ 41.0 41.1 41.2 41.3 Kishen R, Lomas G. Thoracic trauma. Gwinnutt CL, Driscoll P (编). Trauma Resuscitation: The Team Approach. Informa Healthcare. 2003: 55–64. ISBN 1-85996-009-X.
- ^ Fish RM. Diagnosis and treatment of blast injury. Fish RM, Geddes LA, Babbs CF (编). Medical and Bioengineering Aspects of Electrical Injuries. Tucson, AZ: Lawyers & Judges Publishing. 2003: 55. ISBN 1-930056-08-7.
- ^ 43.0 43.1 43.2 43.3 引用错误:没有为名为
Johnson08的参考文献提供内容 - ^ Donnelly LF. CT of Acute pulmonary infection/trauma. Strife JL, Lucaya J (编). Pediatric Chest Imaging: Chest Imaging in Infants and Children. Berlin: Springer. 2002: 123. ISBN 3-540-43557-3.
- ^ Keel M, Meier C. Chest injuries — what is new?. Current Opinion in Critical Care. December 2007, 13 (6): 674–679. PMID 17975389. S2CID 19317500. doi:10.1097/MCC.0b013e3282f1fe71.
- ^ Miller LA. Chest wall, lung, and pleural space trauma. Radiologic Clinics of North America. March 2006, 44 (2): 213–224, viii. PMID 16500204. doi:10.1016/j.rcl.2005.10.006.
- ^ Grueber GM, Prabhakar G, Shields TW. Blunt and penetrating injuries of the chest wall, pleura, and lungs. Shields TW (编). General Thoracic Surgery. Philadelphia, PA: Lippincott Williams & Wilkins. 2005: 959. ISBN 0-7817-3889-X.
- ^ Lichtenstein D, Mézière G, Biderman P. The Comet-tail artifact. American Journal of Respiratory and Critical Care Medicine. 1997-11-01, 156 (5): 1640–1646 [2022-02-05]. PMID 9372688. doi:10.1164/ajrccm.156.5.96-07096. (原始内容存档于2013-04-14).
- ^ Soldati G, Testa A, Silva F. Chest Ultrasonography in Pulmonary Contusion. Chest. 2006, 130 (2): 533–538. PMID 16899855. doi:10.1378/chest.130.2.533. (原始内容存档于2007-05-03).
- ^ Caudle JM, Hawkes R, Howes DW, Brison RJ. Airbag pneumonitis: A report and discussion of a new clinical entity. CJEM. November 2007, 9 (6): 470–473. PMID 18072996. doi:10.1017/s1481803500015542
 .
.
- ^ 引用错误:没有为名为
Cullen01的参考文献提供内容 - ^ 52.0 52.1 Pfeiffer RP, Mangus BC. Concepts of Athletic Training. Boston: Jones and Bartlett Publishers. 2007: 200. ISBN 978-0-7637-4949-1.
- ^ 53.0 53.1 53.2 53.3 Cooper GJ. Protection of the lung from blast overpressure by thoracic stress wave decouplers. Journal of Trauma. March 1996, 40 (Supplement 3): S105–110. PMID 8606389. doi:10.1097/00005373-199603001-00024.
- ^ Ridley SC. Surgery for adults. Pryor JA, Webber BR (编). Physiotherapy for Respiratory and Cardiac Problems. Edinburgh: Churchill Livingstone. 1998: 316. ISBN 0-443-05841-5.
- ^ Ruddy RM. Trauma and the paediatric lung. Paediatric Respiratory Reviews. March 2005, 6 (1): 61–67. PMID 15698818. doi:10.1016/j.prrv.2004.11.006.
- ^ 引用错误:没有为名为
Pettiford07的参考文献提供内容
