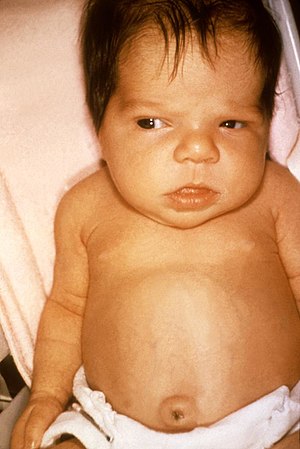
新生兒黃疸
| 新生兒黃疸 Neonatal jaundice | |
|---|---|
 | |
| 新生兒黃疸 | |
| 症狀 | 鞏膜及皮膚發黃(黃疸)[1] |
| 併發症 | 癲癇發作、腦性麻痺以及核黃疸[1] |
| 起病年齡 | 新生兒[1] |
| 類型 | 生理性,病理性[1] |
| 病因 | 溶血、肝病、感染、甲狀腺功能低下或代謝功能障礙[2][1] |
| 診斷方法 | 依症狀為基礎,依膽紅素的多少來判定[1] |
| 治療 | 增加餵食頻率、光照治療或是換血[1] |
| 盛行率 | 超過50%的嬰兒[1] |
| 分類和外部資源 | |
| 醫學專科 | 小兒科 |
| ICD-9-CM | 774.5、774.6 |
| DiseasesDB | 8881 |
| MedlinePlus | 001559 |
| eMedicine | 974786 |
新生兒黃疸(Neonatal jaundice)是指新生兒因為體內膽紅素濃度偏高,而造成鞏膜及皮膚發黃(黃疸)的情形[1]。其他症狀包括睡眠過多或食慾不佳[1],併發症包括癲癇發作、腦性麻痺以及核黃疸[1]。
出現黃疸的新生兒中,大多是沒有潛在疾病的黃疸(生理性黃疸)[2],但有些黃疸則可能是因溶血、肝病、感染、甲狀腺功能低下或代謝功能障礙所引發(病理性黃疸 )[2][1];而如膽紅素超過34微摩爾/升(μmol/l),即2毫克/分升(mg/dL)時,即可目視觀察得到[1]。即便是健康的新生兒,如膽紅素超過308微摩爾/升(μmol/l),即18毫克/分升(mg/dL)時,也需加以注意,並建議作進一步的檢查以確定原因[1]。黃疸自新生兒出生即可發覺、膽紅素數值會迅速上升,大多會持續超過2週,或是因小孩身體不適而確診[1]。
黃疸的治療方式視膽紅素的多少、嬰兒的年齡以及造成黃疸的原因而有不同[1][3]。治療方式包括增加餵食頻率(增加排泄量以排出體內膽紅素)、光照治療或是換血[1]。若是早產兒,需要更積極的治療方式[1]。生理性黃疸一般不會持續超過一週[1]。嬰兒出生的頭一週,約有半數會有黃疸症狀[1],早產兒有80%會有黃疸[2]。
症狀及體徵
[編輯]主要症狀是新生嬰兒皮膚及眼白變黃[1],其他症狀可能包括過度嗜睡或餵養不良[1]。
若膽紅素水平超過34 μmol/l(2 mg/dL),可能就可以看到黃疸的症狀[1],若腳部也有黃疸症狀,其膽紅素水平需超過255 μmol/l(15 mg/dL)[1]。
病因
[編輯]在新生兒中,黃疸傾向於由兩個因素發展 - 胎兒血紅蛋白的分解(因為被成人血紅蛋白取代),並且肝臟的相對不成熟的代謝途徑,使其不能與成人一樣快地結合並排泄膽紅素。這導致血液中膽紅素積聚(高膽紅素血症),導致黃疸症狀。
如果新生兒黃疸不能通過簡單的光照治療治療,應考慮其他原因,如膽道閉鎖、進行性家族性肝內膽汁淤積、膽管缺乏、阿拉吉歐症候群、α1-抗胰蛋白酶缺乏症和其他小兒肝病。相關評估包括血液工作和各種診斷測試。長期的新生兒黃疸很嚴重而應立時追蹤。
嚴重的新生兒黃疸可能表明存在其他導致膽紅素水平升高的疾病,其中存在多種可能性(見下文)。這些應作為鑑別診斷的一部分被檢測或排除,以防止併發症的發生。它們可以分為以下幾類
| 新生兒黃疸 | |||||||||||||||||||||||||||||||||||||||||||||||
| 未結合的膽紅素 | 共軛膽紅素 | ||||||||||||||||||||||||||||||||||||||||||||||
| 病理性 | 新生兒的生理性黃疸 | 肝臟有關 | 肝後性 | ||||||||||||||||||||||||||||||||||||||||||||
| 溶血性 | 非溶血性 | ||||||||||||||||||||||||||||||||||||||||||||||
| 內在原因 | 外在原因 | ||||||||||||||||||||||||||||||||||||||||||||||
非結合
[編輯]溶血
[編輯]溶血的內在原因
[編輯]- 和膜有關的原因
- 和酶有有關的原因
- 葡萄糖-6-磷酸脫氫酶缺乏症(也稱為G6PD缺乏症)
- 丙酮酸激酶缺乏症
- 球蛋白合成缺陷
溶血的外在原因
[編輯]- 整體性原因
- 同種異體免疫(新生兒或臍帶血中的直接Coombs試驗為陽性,且母體血液的間接Coombs試驗也是陽性)
非溶血性原因
[編輯]共軛(直接)
[編輯]和肝臟有關原因
[編輯]肝後性
[編輯]非有機原因
[編輯]母乳餵養性黃疸
[編輯]「母乳餵養黃疸」或「缺乏母乳餵養黃疸」是由母乳攝入不足引起的[5]導致排便量不足以從體內清除膽紅素。這導致腸肝循環增加,導致膽紅素從腸道重吸收增加[6]。通常發生在出生後第一周,大多數病例可以通過頻繁的母乳餵養來改善,足夠的持續時間以刺激足夠的產奶量。
母乳性黃疸
[編輯]母乳餵養黃疸是一個機制性問題,而母乳性黃疸是一種生化現象,而較高的膽紅素可能是一種抗氧化劑。母乳性黃疸發生在新生兒期後期,膽紅素水平通常在出生後第6天至第14天達到峰值。這種遲發性黃疸可能在多達三分之一的健康母乳餵養嬰兒中發展[7]。
- 首先,在出生時,腸道是無菌的,正常的腸道菌群需要時間來建立。成年腸道中的細菌將結合的膽紅素轉化為糞膽色素元,然後將其氧化成甾體膽鹼並排泄在糞便中。在沒有足夠細菌的情況下,膽紅素通過刷狀緣β-葡醣醛酸糖苷酶去綴合併重新吸收。這種再吸收過程稱為腸肝循環。有人提出,母乳餵養嬰兒腸道(腸肝循環)的膽紅素攝取增加,這可能是母乳中表皮生長因子(EGF)水平升高的結果[8]。母乳還含有葡萄醣醛酸酶,它會增加膽紅素的去結合和腸肝再循環。
- 再者,一些女性的母乳含有一種名為3-α-20-β孕二醇的黃體酮代謝產物。該物質抑制負責結合和隨後膽紅素排泄的尿苷二磷酸葡醣醛酸(UDPGA)葡醣醛酸基轉移酶的作用。在新生兒肝臟中,葡萄醣醛酸轉移酶的活性僅為成人水平的0.1-1%,因此膽紅素的結合已經減少。進一步抑制膽紅素結合會導致血液中膽紅素水平升高[9]。然而,這些結果並未得到後續研究的支持[10]。
- 第三點,母乳中的一種叫做脂蛋白脂肪酶的酶會產生更高濃度的非酯化游離脂肪酸,從而抑制肝臟葡萄醣醛酸轉移酶,這又會導致膽紅素的結合減少和隨後的排泄[11]。
生理性黃疸
[編輯]大多數嬰兒在出生後的第一周因未結合的膽紅素濃度升高而出現明顯的黃疸。這被稱為生理性黃疸。這種高膽紅素血症模式可分為在機能上不同的兩個階段。
- 第一階段
- 足月嬰兒 - 黃疸持續約10天,血清膽紅素迅速上升至204μmol/l(12 mg/dL)。
- 早產兒 - 黃疸持續約兩週,血清膽紅素迅速升高至255μmol/l(15 mg/dL).
- 第二階段 - 膽紅素水平下降至約34μmol/ l(2 mg / dL)兩週,最終接近成人的數值
- 早產兒 - 第二階段可持續超過一個月。
- 只由母乳餵養的嬰兒 - 第二階段可持續超過一個月。
生理性黃疸的機制主要是:
- 葡萄醣醛酸轉移酶的活性相對較低,這種酶可以將未結合的膽紅素轉化為可以排泄到胃腸道的結合膽紅素[12]。在出生之前,這種酶的活性有受到抑制,因為膽紅素需要保持未結合才能穿過胎盤以避免在胎兒中積累[13]。在出生後,這種酶需要一些時間來獲得功能。
- 胎兒紅血球的壽命較短[12],足月嬰兒約為80至90天[14],而成人則為100至120天。
- 腸道菌群對膽紅素轉化為尿膽素原的轉化率相對較低,導致膽紅素相對較高的吸收回到循環中[12]。
診斷
[編輯]診斷通常是通過測量血液中的血清膽紅素水平來進行[3],若出生時胎齡超過35週,並且出生超過一天的嬰兒,也可以使用經皮膽紅素計(transcutaneous bilirubinometer)[3],以往曾用黃疸測定儀(icterometer),是一塊塗有五條黃色漸變橫條的透明塑料,現在已不建議使用[3]。
經皮膽紅素計
[編輯]經皮膽紅素計(transcutaneous bilirubinometer)為手持式,便攜,可以充電,但價格昂貴。當對光探頭施加壓力時,氙管產生閃光,並且該光穿過皮下組織。反射光通過第二光纖束返回分光光度計模塊。在根據血紅蛋白校正後,測量該光中黃色的強度,並以預定義的任意單位顯示。
病理性黃疸
[編輯]以下任何特徵都表明病理性黃疸:
- 在出生前24小時有臨床黃疸出現,或是有臨床黃疸超過14天。
- 總膽紅素水平每小時增加超過8.5μmol/l(0.5mg/dL)或每24小時增加(85μmol/l)5mg/dL。
- 總膽紅素超過331.5μmol/l(19.5mg/dL)(高膽紅素血症)。
- 直接膽紅素超過34μmol/l(2.0mg/dL)。
有助於檢測病理性黃疸的跡象是宮內生長受限、宮內感染的影響(例如白內障、小頭症和肝臟和脾臟腫大)、頭顱血腫、瘀傷、腦室出血的跡象。病史是值得注意的。黃疸和貧血的家族史,由於肝臟疾病導致的新生兒或早期嬰兒死亡的家族史,有病毒感染可能的孕產婦疾病(發燒、皮疹或淋巴結病),母體藥物(例如磺胺類藥物,在G6PD缺乏症中會引起紅血球破壞的抗瘧疾藥物)和新生兒病理性黃疸的提示[15]。
治療
[編輯]光療法的膽紅素水平取決於新生兒的年齡和健康狀況。然而,任何總血清膽紅素大於359μmol/l(21mg/dL)的新生兒都應接受光療[16]。
光療
[編輯]患有新生兒黃疸的嬰兒可以用稱為光照治療的有色光治療,其原理是將反式膽紅素改變為水溶性順式膽紅素異構體[17][18][19]:2533。
所涉及的光療不是紫外線治療,而是藍光的特定頻率。燈可以用頂燈進行照射,這意味着嬰兒的眼睛需要遮蓋,或者使用一種叫做biliblanket的裝置,這種裝置會放在靠近皮膚的嬰兒服裝下面[18]。
在英格蘭埃塞克斯的羅奇福德醫院,意外地發現了光療的使用,當時那裏的護士注意到暴露在陽光下的嬰兒的黃疸較少,病理學家注意到在陽光下留下的一小瓶血液中的膽紅素較少。 1968年在《Pediatrics》雜誌上發表了一項具有里程碑意義的隨機臨床試驗;後來又花了十年時間才建立了這種治療方式[18][20]。
交換輸血
[編輯]與光療法非常相似,交換輸血的水平取決於新生兒的健康狀況和年齡。然而,它應該用於任何總血清膽紅素大於428μmol/l(25mg/dL)的新生兒[16][19]:2533。
替代療法
[編輯]併發症
[編輯]長期高膽紅素血症(嚴重黃疸)可導致慢性膽紅素腦病(核黃疸)[21][22]。快速準確地治療新生兒黃疸有助於降低新生兒發生核黃疸的風險[23]。
患有核黃疸的嬰兒可能發燒[24]或癲癇發作[25]。高音的哭泣可能是核黃疸的影響。
為降低高膽紅素水平而進行的交換輸血是積極性的治療方法[26]。
參考文獻
[編輯]- ^ 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 1.11 1.12 1.13 1.14 1.15 1.16 1.17 1.18 1.19 1.20 1.21 1.22 1.23 Neonatal Hyperbilirubinemia. Merck Manuals Professional Edition. August 2015 [2017-12-11]. (原始內容存檔於2016-12-02) (加拿大英語).
- ^ 2.0 2.1 2.2 2.3 Jaundice in newborn babies under 28 days | Guidance and guidelines. NICE. October 2016 [2017-12-11]. (原始內容存檔於2019-08-20).
- ^ 3.0 3.1 3.2 3.3 3.4 Jaundice in newborn babies under 28 days. NICE. October 2016 [2017-12-11]. (原始內容存檔於2019-08-22).
- ^ 4.0 4.1 Click, R; Dahl-Smith, J; Fowler, L; DuBose, J; Deneau-Saxton, M; Herbert, J. An osteopathic approach to reduction of readmissions for neonatal jaundice. Osteopathic Family Physician. January 2013, 5 (1): 17–23. doi:10.1016/j.osfp.2012.09.005. (原始內容存檔於2013-04-15).
- ^ Lynn C. Garfunkel; Jeffrey; Cynthia Christy. Mosby's pediatric clinical advisor: instant diagnosis and treatment. Elsevier Health Sciences. 2002: 200– [14 June 2010]. ISBN 978-0-323-01049-8. (原始內容存檔於2019-08-22).
- ^ Leung, A. K.; Sauve, R. S. Breastfeeding and breast milk jaundice. Journal of the Royal Society of Health. 1989-12-01, 109 (6): 213–217. ISSN 0264-0325. PMID 2513410. doi:10.1177/146642408910900615.
- ^ 存档副本. [2019-01-20]. (原始內容存檔於2021-02-24).
- ^ Kumral, A; Ozkan H; Duman N; et al. Breast milk jaundice correlates with high levels of epidermal growth factor. Pediatr Res. 2009, 66 (2): 218–21. PMID 19617811. doi:10.1203/pdr.0b013e3181ac4a30.
- ^ Arias, IM; Gartner LM; Seifter S; Furman M. Prolonged neonatal unconjugated hyperbilirubinemia associated with breast feeding and a steroid, pregnane-3(alpha), 20(beta)-diol in maternal milk that inhibits glucuronide formation in vitro. J Clin Invest. 1964, 43 (11): 2037–47. PMC 441992
 . PMID 14228539. doi:10.1172/jci105078.
. PMID 14228539. doi:10.1172/jci105078.
- ^ Murphy, J F; Hughes I; Verrier Jones ER; Gaskell S; Pike AW. Pregnanediols and breast-milk jaundice. Arch Dis Child. 1981, 56 (6): 474–76. PMC 1627473
 . doi:10.1136/adc.56.6.474.
. doi:10.1136/adc.56.6.474.
- ^ Poland, R L; Schultz GE; Gayatri G. High milk lipase activity associated with breastmilk jaundice. Pediatr Res. 1980, 14 (12): 1328–31. PMID 6782543. doi:10.1203/00006450-198012000-00011.
- ^ 12.0 12.1 12.2 Page 45 in: Obstetrics & Gynaecology, by B. Jain, 2002. ISBN 8180562107, 9788180562105
- ^ McDonagh, A. F. Movement of Bilirubin and Bilirubin Conjugates Across the Placenta. Pediatrics. 2007, 119 (5): 1032–1033; author 1033 1033. PMID 17473108. doi:10.1542/peds.2006-3669.
- ^ Harrison, K. L. Fetal Erythrocyte Lifespan. Journal of Paediatrics and Child Health. 1979, 15 (2): 96–97. doi:10.1111/j.1440-1754.1979.tb01197.x.
- ^ Nadir S, Saleem F, Amin K, Mahmood K. Rational use of phototherapy in the treatment of physiologic jaundice neonatorum (PDF). Journal of Pharmaceutical Sciences and Research (Journal of Pharmaceutical Sciences and Research). 2011, 3 (1) [2019-01-21]. (原始內容存檔 (PDF)於2018-05-17).
- ^ 16.0 16.1 American Academy of Pediatrics Subcommittee on Hyperbilirubinemia. Management of hyperbilirubinemia in the newborn infant 35 or more weeks of gestation. Pediatrics. July 2004, 114 (1): 297–316 [2019-01-21]. PMID 15231951. doi:10.1542/peds.114.1.297. (原始內容存檔於2021-05-31).
- ^ Stokowski LA. Fundamentals of phototherapy for neonatal jaundice. Adv Neonatal Care. December 2006, 6 (6): 303–12. PMID 17208161. doi:10.1016/j.adnc.2006.08.004.
- ^ 18.0 18.1 18.2 Jones, Clay. Separating Fact from Fiction in the Not-So-Normal Newborn Nursery: Newborn Jaundice. Science-Based Medicine. 9 May 2014 [2019-01-21]. (原始內容存檔於2021-03-07).
- ^ 19.0 19.1 Wolkoff, Allan W. Chapter 303: The Hyperbilirubinemias. Longo, Dan L.; Kasper, Dennis L. (編). Harrison's principles of internal medicine. 18th. New York: McGraw-Hill. 2012. ISBN 978-0071748896.
- ^ Lucey, J; Ferriero, M; Hewitt, J. Prevention of hyperbilirubinemia of prematurity by phototherapy.. Pediatrics. June 1968, 41 (6): 1047–54. PMID 5652916.
- ^ Juetschke, L.J. (2005, Mar/Apr). Kernicterus: still a concern. Neonatal Network, 24(2), 7-19, 59-62
- ^ Colletti, JE; Kothari, S; Kothori, S; Jackson, DM; Kilgore, KP; Barringer, K. An emergency medicine approach to neonatal hyperbilirubinemia. Emerg. Med. Clin. North Am. November 2007, 25 (4): 1117–35, vii. PMID 17950138. doi:10.1016/j.emc.2007.07.007.
- ^ Watchko, JF. Hyperbilirubinemia and bilirubin toxicity in the late preterm infant. Clin Perinatol. December 2006, 33 (4): 839–52; abstract ix. PMID 17148008. doi:10.1016/j.clp.2006.09.002.
- ^ Shah, Z; Chawla, A; Patkar, D; Pungaonkar, S. MRI in kernicterus. Australas Radiol. March 2003, 47 (1): 55–7. PMID 12581055. doi:10.1046/j.1440-1673.2003.00973.x.
- ^ Malik, BA; Butt, MA; Shamoon, M; Tehseen, Z; Fatima, A; Hashmat, N. Seizures etiology in the newborn period. Journal of the College of Physicians and Surgeons--Pakistan. December 2005, 15 (12): 786–90. PMID 16398972.
- ^ Gómez, M; Bielza, C; Fernández del Pozo, JA; Ríos-Insua, S. A graphical decision-theoretic model for neonatal jaundice. Med Decis Making. 2007, 27 (3): 250–65. PMID 17545496. doi:10.1177/0272989X07300605.
外部連結
[編輯]- Neonatal Hyperbilirubinemia Management and Learning Tool for Healthcare Providers (頁面存檔備份,存於互聯網檔案館)
- Jaundice in the first two weeks of life
- BiliTool - Hyperbilirubinemia Risk Assessment for Newborns (頁面存檔備份,存於互聯網檔案館)
- Children's Liver Disease Foundation - information on jaundice in babies (頁面存檔備份,存於互聯網檔案館)
- Neonatal jaundice - Southern Illinois University School of Medicine
- Neonatal Jaundice at www.neonataljaundice.net
- Using LED to cure Neonatal Jaundice at Medicaid Phototherapy Unit
