心電描記術
此條目需要補充更多來源。 (2014年12月29日) |
| 心電圖 | |
|---|---|
 正常竇性心律心臟的心電圖 | |
| ICD-9-CM | 89.52 |
| MeSH | D004562 |
| MedlinePlus | 003868 |


心電描記術[1][2](electrocardiography)又譯心動電流描記法[3],是一種經體壁以時間為單位記錄心臟的電生理活動,並通過接觸皮膚的電極捕捉且記錄下來的診療技術[4]這是一種無創性的記錄方式。藉由此種技術所產生的圖像,稱為心電圖(electrocardiogram,ECG)。
心電圖法的工作原理:在每次心跳心肌細胞去極化的時候會在皮膚表面引起很小的電學改變,這個小變化被心電圖記錄裝置捕捉並放大即可描繪心電圖。在心肌細胞處於靜息狀態時,心肌細胞膜兩側存在由正負離子濃度差形成的電勢差,去極化即是心肌細胞電勢差迅速向0變化,並引起心肌細胞收縮的過程。在健康心臟的一個心動周期中,由竇房結細胞產生的去極化波有序的依次在心臟中傳播,先傳播到整個心房,經過「內在傳導通路」傳播至心室。如果在心臟的任意兩面放置2個電極,那麼在這個過程中就可以記錄到兩個電極間微小的電壓變化,並可以在心電圖紙或者監視器上顯示出來。心電圖可以反應整個心臟跳動的節律,以及心肌薄弱的部分。
通常在肢體上可以放置2個以上的電極,他們兩兩組成一對進行測量(如左臂電極(LA),右臂電極(RA),左腿電極(LL)可以這樣組合:LA+RA,LA+LL,RA+LL)。每個電極對的輸出信號稱為一組導程。導程簡單的說就是從不同的角度去看心臟電流的變化。心電圖的種類可以以導程來區分,如3導程心電圖,5導程心電圖、12導程心電圖、18導程心電圖。12導程心電圖是臨床最常見的一種,可以同時記錄體表12組導程的電位變化,並在心電圖紙上描繪出12組導程信號,常用於一次性的心電圖診斷。3導程及5導程心電圖多用於需要通過監視器連續檢測心電活動的情況,如手術過程中或在救護車轉運病人時的監護中。根據儀器的不同,這種連續監測的結果有時可能不會被完整地記錄下來。18導程心電圖就是標準12 導程加上後壁導程(V7、V8、V9)和右胸導程(V3R、V4R、V5R)。
心電圖法是測量和診斷異常心臟節律的最好方法[5],用以診斷心電傳導組織受損時心臟的節律異常,以及由於電解質平衡失調引起的心臟節律的改變[6]。在心肌梗塞(MI)的診斷中,它可以特異性的分辨出心肌梗塞的區域(但並不是心臟所有區域的心電活動改變都可以被記錄到)[7]。心電圖並不能全面地評估心臟的泵血能力,這通常由超音波心動圖或者核醫學手段來完成。某些情況下,正常ECG圖像的病人卻可能會出現心臟停搏(一種叫做心電機械分離的情況下)。
詞源
[編輯]英語 electrocardiography 的詞源來自於三個希臘單詞:「electro」,因為和電生理活動有關,「cardio」,希臘語「心臟」,還有「-graphy」,一個希臘語的詞根,意思為:「描記術」。
歷史
[編輯]在1872年,Alexander Muirhead報告其從連接到一個發燒病人手腕上的導線上獲得了他心臟搏動的電信號並記錄了下來。當時他正在St Bartholomew's醫院攻讀他的科學博士學位(電學專業)。[8]記錄並顯示信號的儀器是一台由英國生理學家John Burdon Sanderson製作的的里普曼微電流計。[9]第一個系統性的從電生理學角度研究心臟活動的是在倫敦Paddington聖瑪麗醫院工作的英國科學家Augustus Waller。[10]他的儀器是一台固定在投影儀上的里普曼微電流計,心臟產生的電信號經投影儀投射到一個固定於玩具火車上的照相機底片上,從而被實時記錄下來。但是直到1911年,他仍然沒有看到這項技術應用於臨床的前景。

1903年,荷蘭醫生、生理學家威廉·埃因托芬發明了弦線式檢流計,從而帶來了心電圖歷史上的第一次突破。[11][12]他使用的心電圖記錄裝置比Waller使用的微電流計以及法國工程師Clément Ader在1897年發明的檢流計都更加的靈敏。[13]與今天可以粘在皮膚上的電極不同,埃因托芬的裝置必須在記錄心電圖時把受檢者雙臂和一隻腿泡在盛有鹽水的桶里,以增強導電性。
埃因托芬把心電圖中的一系列波分別命名為P波,Q波,R波,S波和T波,並且描述了一些心血管疾病的心電圖特點。為了表彰他發現心電圖的機制,埃因托芬於1924年獲得諾貝爾生理學或醫學獎[11][14]。
雖然我們今天仍然在使用那個時代的理論來分析心電圖,但是近年來心電描記術領域已經出現了微小的進展。比如,心電記錄儀器已經從實驗室中的笨重的設備演變成了今天非常便攜的裝置,並且電腦心電圖分析也參與其中。[15]
2018年9月12日,蘋果公司發佈Apple Watch Series 4其具備電極式心率傳感器,可為使用者製作其心電圖,以利醫療人員參考。
心電圖紙
[編輯]
ECG的輸出是一張坐標圖(或者幾張坐標圖,每張代表一個導程的圖像),橫坐標(X軸)表示時間,縱坐標(Y軸)表示電壓。專業的心電圖儀器將記錄的結果列印在一張特殊的坐標紙上,坐標線將紙分為許多1mm2的紅色或綠色的小格子,在水平和垂直方向每隔5mm用粗線分隔(即每大格25mm2)。不同心電圖儀器輸出可能不同,但是一般而言,標準是:Y軸上每cm代表1mV,X軸上25mm代表1秒時間(心電圖紙走紙速度為25mm/s)。在詳細分析心電圖細節的時候,也可以採用更快的走紙速度。在25mm/s的走紙速度下,每個小格表示40ms的時間,2條粗線之間5小格的寬度表示200ms的時間,5大格的寬度表示1秒的時間。記錄心電圖前需要先記錄並列印一個標準信號,一個1mV的標準信號必須使記錄筆的筆尖在垂直方向上移動1cm,即2個大格的高度。

心電圖布局
[編輯]標準的心電圖是一個十二導程(leads)的系統,亦即12 leads ECG,是利用十二個位於正面與水平面上的導程,紀錄心臟十二個不同方向的電氣生理活動,能從十二種不同的角度觀察去極化波,再依心電圖的變化判斷心肌受損的位置。[16]在記錄紙上,這12個信號通常被排列為4列3行。第一列記錄肢體導程(I導程,II導程和III導程)。第二列記錄加壓單極肢體導程(aVR,aVL和aVF),最後兩列記錄胸導程(V1~V6)。但是,某些時候並不是採用這樣的排列,所以檢查每個導程的標籤是非常重要的。每一列的3個導程信號通常被同時記錄並列印出來,經過幾個心動周期後,轉到下一列,開始記錄下面的3個導程。在記錄不同列的時候,心律可能會發生改變。每個導程記錄的長度可能很短,通常僅1~3個心動周期(取決於心率快慢),所以根據這些圖像分析心律變化可能很困難。於是,在心電圖記錄中還經常列印1~2個「節律帶」。節律帶通常選擇2導程(這個導程可以最清晰的顯示心室電信號以及P波),並且在心電圖記錄的全程顯示心臟節律的變化(通常5~6秒)。節律帶還被應用於持續性的心電監測時的螢幕輸出。
導程
[編輯]在人體不同部位放置電極,並通過導程線與心電圖機電流計的正負極相連,這種記錄心電圖的電路連接方法稱為心電圖導程。電極位置和連接方法的不同,可組成不同的導程。在長期臨床心電圖實踐中,已經形成了由 Einthoven 創設而目前廣泛採納的國際通用導程體系(Lead System),稱為標準12導程體系。[17][18]
在心電圖描記術里,導程(lead)這個術語使用上很混亂,因為它可以表示2種不同的東西。按照通常的說法,導程可以指連接電極與心電圖儀器的電纜。但是根據辭義,「左臂導程」也可以指應該放置於左臂或其附近的電極(包括連接它的電纜)。在標準12導程ECG中,通常有10個這樣的電極。
作為另一種選擇(或者說根據一些心電描記術文獻上下文推測出的合適的意思),導程也可以表示描繪兩個電極間電位差的變化---這才是實際上心電圖儀輸出的數據形式。每個導程都有自己的名字,如「 I導程」是右臂電極和左臂電極之間的電位差,而「Ⅱ導程」則是右臂電極和腿電極之間的電位差(很快這將會變得更複雜,因為其中一個電極的訊號可能由其他幾個電極的訊號混合而成,見下文)。(見後述.) 12個這樣的電極組合稱為12導程心電圖。
更容易混亂的是,「肢體導程(limb leads)」這個術語表示的是導程ⅠⅡⅢ的訊號圖像,而不是連接在肢體上的電極。
電極放置位置
[編輯]標準12導程心電圖需要放置9 - 10個電極 (RL和LL可以擇一放置),每個電極通常由導電凝膠,自黏合板(導電凝膠放置於板的中央)以及夾在自黏合板的電纜組成。有時候導電凝膠也起到黏合作用。[19]它們按如下方式標記並放置在受檢者身體上:[18][20][21]


| 電極標籤 | 電極位置 |
|---|---|
| RA | 右臂,避免接在骨頭突出的位置。 |
| LA | 和RA同位置,但是在左臂(一定要對稱)。 |
| RL | 在右腿上,避免接在骨頭突出的位置。 |
| LL | 和RL同位置,但是在左腿,同樣要求對稱。 |
| V1 | 在第四肋間隙(在第四肋骨與第五肋骨之間),緊貼胸骨右緣。 |
| V2 | 在第四肋間隙(在第四肋骨與第五肋骨之間),緊貼胸骨左緣。 |
| V3 | 放置於V2和V4兩點連線的中點。 |
| V4 | 在第五肋間隙(第五肋骨與第六肋骨之間)與左鎖骨中線的交點處。(鎖骨中線:由鎖骨中點處豎直向下延伸形成的一條想像中的線) |
| V5 | 與V4水平,但是位於左腋前線上。(腋前線:由鎖骨中點與鎖骨外側緣連線的中點豎直向下延伸所形成的一條想像中的線) |
| V6 | 與V4和V5水平,位於左腋中線上。(腋中線:由患者腋窩中點向下延伸形成的一條想像中的線) |
附加電極
[編輯]標準的12導程ECG可以通過不同的方式擴展以提高在診斷心肌梗塞時的敏感性。擴展的導程可以觀察到標準12導程ECG不易觀察的到的心臟的部位。擴展的導程包括V3R~V6R導程(電極放置位置與標準12導程中的V3~V6關於前正中線對稱,在右側胸壁上),有時被用於小兒心電圖或診斷右心病變;以及V7~V9導程(V7位於左腋後線V4水平處、V8位於左肩胛線V4水平處、V9位於左脊柱旁線V4水平處),臨床上診斷後壁心肌梗塞常選用V7~V9導程。
肢體導程
[編輯]在5導程和12導程ECG系統中,導程I, II和III叫做肢體導程。這些導程的電極都放置於四肢上:每個手臂一個,左腿一個。[23][24][25]電極放置的三個點形成了一個三角形,叫做艾因托文(氏)三角。[26]
- 導程Ⅰ是左臂(正極,LA)和右臂(RA)之間的電位差:
- 導程Ⅱ是左腿(正極,LL)與右臂(RA)之間的電位差:
- 導程三是左腿(正極,LL)與左臂(LA)之間的電位差:
簡化的ECG裝置通常為中學教學工作等設計,僅有這三個導程。[27]
單極導程和雙極導程
[編輯]導程分為2種,單極導程和雙極導程。雙極導程有一個正極和一個負極,[28]在12導程ECG中,肢體導程(ⅠⅡⅢ導程)均為雙極導程。單極導程也有兩個電極,但是單極導程的負極是一個混合電極(威爾森中央電端),包含了許多來自其他電極的信號。[29]在12導程ECG中,除肢體導程外的所有導程均為單極導程(aVR、aVL、aVF、V1、V2、V3、V4、V5和V6)。
威爾森中央電端VW是通過一個電阻網絡將RA,LA,LL電極連接而產生的,代表了身體的平均電壓,並且,這個電壓接近於極大值(即0):
加壓肢體導程
[編輯]aVR, aVL和aVF導程是加壓肢體導程。他們和Ⅰ、Ⅱ、Ⅲ導程共用同樣的電極,但是通過不同的角度(或者叫向量)來觀察心臟,因為這些導程的負極被威爾森中央電端修正過。這樣可以使他們的負極被清零,並且使他們的正極成為「探查電極」。產生這樣一個結果的原因是,在艾因托文心電圖法則中規定:I + (−II) + III = 0。這個等式也可以寫作:I + III = II。這樣寫的原因是,艾因托文在艾因托文三角中把Ⅱ導程的兩個電極接反了,可能是因為他更想看到一個高聳漂亮的QRS波群。威爾森中央電端的發現為擴展肢體導程以及胸導程(V1, V2, V3, V4, V5 and V6 )的發展鋪平了道路。
- 右上肢加壓單極肢體導程(aVR):正極(白色)位於右臂,負極是左臂電極(黑色)與左腿電極(紅色)的合成,可以增強(即加壓)右臂正極的信號強度:
- 左上肢加壓單極肢體導程(aVL):正極(黑色)位於左臂,負極是右臂電極(白色)與左腿電極(紅色)的合成,可以增強左臂正極的信號強度:
- 左下肢加壓單極肢體導程(aVF):正極(紅色)位於左腿,負極是右臂電極(白色)與左臂電極(黑色)的合成,可以增強左腿正極的信號強度:
加壓肢體導程aVR, aVL和aVF通過這種方法被加強,因為當負極是威爾森中央電端時,單極導程的信號會非常的微弱(因為威爾森中央電端電壓很高)。單極加壓肢體導程aVR, aVL和aVF與I, II和III導程一起組成了六軸參照系統,用於計算額面心電軸的角度。aVR, aVL和aVF導程也可以用I, II和III導程表示:
胸導程
[編輯]胸導程(V1, V2, V3, V4, V5和V6)的電極直接放置與胸壁上。因為這些電極非常接近心臟,所以他們不需要加壓增強。這些導程以威爾森中央電端作為負極,所以被認為是單極導程(需要注意的是,威爾森中央電端是三個肢體導程電壓的平均值,它的電壓接近於整個身體的平均電壓)。胸導程從水平面觀察心臟的電活動。水平面上的心電軸被稱為Z軸。
波形和間期
[編輯]


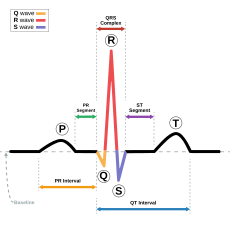
在一個正常心動周期中,一個典型的ECG波形是由一個P波,一個QRS波群,一個T波,以及在50%~75%的ECG中可能見到的U波。[30]心電圖的基線被稱為等電勢線。一般情況下,等電勢線在心電圖中是指T波後和P波前的那一段波形。
| 名稱 | 描述 | 時長 |
|---|---|---|
| RR間期 | 相鄰兩個R波相隔的時間可以反應心率。靜息狀態下心率在60bpm到100bpm之間。 | 0.6~1.2s |
| P波 | 在正常的心房除極過程中,心電向量從竇房結指向房室結。除極由右心房至左心房。這個過程在心電圖上形成了P波。 | 80ms |
| PR間期 | PR間期指從P波開始到QRS波群開始的時間。PR間期反映了電衝動由竇房結發出,經房室結傳入心室引起心室除極所需的時間。所以,PR間期可以很好的評估房室結的功能。 | 120~200ms |
| PR段 | PR段連接了P波和QRS波群,代表了心電衝動由房室結傳到希氏束、左右束支及浦金氏纖維的過程。這個過程中心電衝動並不直接引起心肌收縮,而只是其向心室傳導的一個過程,所以在心電圖上顯示一個平直段。PR段對於臨床診斷非常重要。 | 50~120ms |
| QRS波群 | QRS波群反映了左右心室的快速去極化的過程。由於左右心室的肌肉組織比心房發達,所以QRS波群比P波的振幅高出很多。 | 80~120ms |
| J點 | J點是QRS波群結束和ST段的開始的位置。J點用於ST段抬高或者壓低的參照點。 | N/A |
| ST段 | ST段連接QRS波群與T波,代表心室緩慢復極化的過程。它位於等電勢線上。 | 80~120ms |
| T波 | T波代表心室快速復極化的過程,從QRS波群起始處到T波最高點這段時間稱為心臟的絕對不應期,而T波的後半段則稱為相對不應期(又稱易激期)。 | 160ms |
| ST間期 | J點到T波結束時的時間 | 320ms |
| QT間期 | QT間期是QRS波群開始到T波結束時的時間。QT間期過長是室性心動過速的危險因子之一,可能引起猝死。QT間期受心率變化較大,所以採用QTc來消除心率影響。 | 300~430ms,Qtc:≤440ms[31] |
| U波 | 並不能經常看到,振幅很低,跟隨T波後出現。產生機制不清楚。 |
最早的時候發心電圖上一共有4個明顯的偏轉,但是後來的放大器引入了數學修正以後,一共有5個偏轉被發現。艾因托文用P、Q、R、S、T五個字母來命名這五種波,以取代早期發現的A、B、C、D四種波。[32]
心電向量和視角
[編輯]
心電圖的解讀主要依據的原理是不同的導程(指I,II,III, aVR, aVL, aVF和胸導程)可以從不同的方向「觀察」心臟。 這有2個好處。一是,如果在某導程觀察到異常的心電圖圖像(比如ST段抬高等),我們就可以依據導程的方向來大致判斷出現異常的心肌的位置。二是,心電除極波的綜合方向也可以從不同導程的圖像上推斷出來,用以發現其他一些問題。心電除極波的綜合方向又叫做心電軸。心電軸由不同的除極向量綜合而成,這些向量表示了除極波的運動狀況。根據觀察導程的不同,這些向量可以被分解:一個分量與導程方向相同(或相反),這個方向的分量可以被顯示在該導程的QRS波群的活動中。而另一個分量與觀察導程方向呈90°夾角。那麼這個分量就不會顯示。在一個導程的QRS波群中任何方向的偏轉都代表了除極波在該導程的觀察方向上有一個分量存在。
心電軸
[編輯]
心電軸表示了心臟除極波的總體方向(或者叫心電綜合向量)在額面上的投影。在心電傳導系統正常的時候,心電軸方向和心臟中心肌細胞數量多的部位有關。正常狀況下,左心室的心肌細胞數量最多,右心室也有一些貢獻,所以心電軸的方向大致從右肩指向左腿。這個方向一般指向心電六軸參考系統的左下四分之一部分。與Ⅰ導程成-30°到+90°的心電軸也被認為是正常的。如果左心室活動增加或者心肌組織增多,心電軸會向左偏轉超過-30°,稱之為「電軸左偏」,相對應的,某些情況下右心室高負荷或者肥大,電軸向右偏轉超過+90°,稱為「電軸右偏」。即使心肌組織數量不出現變化,心臟傳導系統的紊亂也可以干擾心電軸的偏轉。
| 正常 | −30° ~ +90° | 正常 | 正常 |
| 電軸左偏 | −30°~ −90° | 見於左前束支阻滯或前壁心肌梗塞時的病理性Q波出現時。 | 電軸左偏出現在在懷孕的女性和肺氣腫病人時被認為是正常的。 |
| 電軸右偏 | +90°~ +180° | 見於左後束支阻滯,高位側壁心肌梗塞時病理性Q波出現,或者右心室容量負荷過高 | 兒童出現電軸右偏是正常的。電軸右偏也是右位心的表現之一。 |
| 電軸極度右偏 | +180°~−90° | 罕見 |
若右束支傳導阻滯已被診斷,那麼出現電軸的右偏或者左偏可能說明出現了雙支阻滯。
臨床導程組
[編輯]ECG中一共有12組導程,每一組導程都可以從不同角度記錄心臟的電活動,並且可以判斷急性心肌缺血或損傷的位置。2組對應於相鄰解剖區域的導程被被稱為相鄰導程組(見圖表)。其意義在於可以判斷心電圖上的異常是代表真的疾病或者僅僅是偽象。

| 類別 | 表示顏色 | 導程 | 作用 |
|---|---|---|---|
| 下方導程 | 黃色 | 導程Ⅱ、Ⅲ和aVF | 從心臟下方的最敏感區域(心臟膈面)觀察心臟電活動。 |
| 側壁導程 | 綠色 | 導程I, aVL, V5和V6 | 從心臟左心室側壁最敏感區域觀察心臟電活動。
|
| 室間隔導程 | 橙色 | V1和V2導程 | 從室間隔最敏感區域觀察心臟電活動 |
| 前壁導程 | 藍色 | V3和V4導程 | 從心臟前面最敏感區域(心臟胸肋面)觀察心臟電活動 |

此外,任何相鄰的2個心前區導程均被認為是相鄰導程組。例如,儘管V4導程是一個前壁導程而V5導程是一個側壁導程,他們仍然是相鄰導程組。
aVR導程並不用來觀察左心室。準確的說,它從右肩方向通過右心房表面觀察心內膜。
濾波器的選擇
[編輯]現代的心電圖儀器為信號處理提供了多種濾波器以供選擇。最常見的兩種設置是監護模式以及診斷模式。在監護模式下,低頻濾波器(又叫做高通濾波器因為在閾值以上的頻率可以通過)被設定在0.5Hz或者1Hz,高頻濾波器(又叫做低通濾波器)被設定在40Hz。這樣設定可以減少例行心電節律檢測時的人為誤差。高通濾波器的主要作用是減少基線的偏移,而鋁箔紙用來減少電網頻率的干擾(不同國家的電網頻率不一致,在50Hz到60Hz之間)。在診斷模式中,高通濾波器設定在0.05Hz,這可以使ST段被精確的記錄下來。低通濾波器被設定在40Hz, 100Hz或者150Hz。通常情況下,監護模式下的ECG被過濾的更多,因為相對於診斷模式,其頻帶很窄。[33]
ECG中常見的病理表現
[編輯]| Qt間期縮短 | 高鈣血症,藥物,基因變異 |
|---|---|
| Qt間期延長 | 低鈣血症,藥物,基因變異 |
| T波低平或倒置 | 冠狀動脈缺血,左心室肥大,地高辛等藥物作用 |
| T波高尖 | 可能是急性心肌梗塞的首個徵象 |
| 高U波 | 低鉀血症,奎尼丁。 |
| QRS綜合波中出現數個P波 | 心房撲動,心房顫動。 |
| 沒有明顯的分節(找不到正確的波) | 心室撲動,心室顫動。 |
| 大Q波(時間>0.04秒 或 深度>QRS綜合波的總長深的1/3)(除了導程AVR) | 心肌梗塞 |
心肌梗塞的判斷
[編輯]當有心肌梗塞時,最明顯的症狀就是大Q波。正常情況下,導程I,II,V5和V6會有小Q波出現。而導程AVR因為它的位置,本來就會有一個大Q波,所以導程AVR不適合用來判斷心肌梗塞。當併合心肌缺血時,會有T波倒立的情況,且呈對稱型倒立。當併合心肌受傷時,會有ST節段上升的情況。
心肌梗塞的位置
[編輯]當前壁心肌梗塞時,導程V1,V2,V3及V4會有大Q波。當側壁心肌梗塞時,導程I及AVL會有大Q波。 當後壁心肌梗塞時,導程V1及V2會有"大R波"、ST節段"下降",導程V6可能會有大Q波。當下壁(橫膈膜壁)心肌梗塞時,導程II,III及AVF會有大Q波。
| 前壁心肌梗塞 | 導程V1 V2 V3 V4 大Q波 |
|---|---|
| 側壁心肌梗塞 | 導程I AVL大Q波 |
| 後壁心肌梗塞 | 導程V1 V2大R波 ST節段下降 導程V6可能有大Q波 |
| 下壁心肌梗塞 | 導程II III AVF大Q波 |
當併合L.B.B.B.(左束枝傳導阻滯)發生時
[編輯]當有L.B.B.B.時,因為左心室的去極化較右心室慢,故無法在心電圖上看見源自右心室的大Q波,亦即有大Q波出現時也不可靠,必須經由的檢查才能確認心肌梗塞。
心電圖的多相性
[編輯]心電圖的多相性是指在心電圖中,一個波形和其相鄰的波形出現差異的現象。多相性可以通過計算多個電極所取得的心電圖波形的形態上的差異而得出結論。近年來研究指出,心電圖的多相性可能是危險的心律不整的前兆表現。
未來應用
[編輯]在未來,可植入式的裝置可能會應用與多相性心電圖的記錄和診斷。這些裝置還有可能通過興奮某些神經(如,迷走神經)的方式來防止心律不整的發生。此外,這些裝置還可能釋放藥物,如β受體阻斷劑,甚至可以直接對心臟進行除顫。[34]
心電圖儀器
[編輯]心電圖儀器近年來在體積和大小上有所袖珍化。手提式的心電圖儀器售價約800美元一台。[35]
參見
[編輯]參考
[編輯]- ^ 心电描记术. 術語在線. 全國科學技術名詞審定委員會. (簡體中文)
- ^ 心電描記術. 樂詞網. 國家教育研究院. (繁體中文)
- ^ 心動電流描記法. 樂詞網. 國家教育研究院. (繁體中文)
- ^ ECG- simplified. Aswini Kumar M.D. LifeHugger. [010-02-11]. (原始內容存檔於2010-05-28).
- ^ Braunwald E. (Editor), Heart Disease: A Textbook of Cardiovascular Medicine, Fifth Edition, p. 108, Philadelphia, W.B. Saunders Co., 1997. ISBN 978-0-7216-5666-3.
- ^ Van Mieghem, Carlos; Sabbe, Marc. The clinical value of the ECG in noncardiac conditions. Chest: 1561–1576. ISSN 0012-3692. PMID 15078775. doi:10.1378/chest.125.4.1561. (原始內容存檔於2021-03-10).
- ^ Part 8: Stabilization of the Patient With Acute Coronary Syndromes. Circulation. 2005-11-28, 112 (24_suppl): IV–89–IV–110. ISSN 0009-7322. doi:10.1161/CIRCULATIONAHA.105.166561 (英語).
- ^ Ronald M. Birse, rev. Patricia E. Knowlden [1][永久失效連結] Oxford Dictionary of National Biography 2004 (Subscription required) - (original source is his biography written by his wife - Elizabeth Muirhead. Alexander Muirhead 1848 - 1920. Oxford, Blackwell: privately printed 1926.)
- ^ II. Experimental results relating to the rhythmical and excitatory motions of the ventricle of the heart of the frog, and of the electrical phenomena which accompany them. Proceedings of the Royal Society of London. 1878-12-31, 27 (185-189): 410–414 [2021-01-31]. ISSN 0370-1662. doi:10.1098/rspl.1878.0068. (原始內容存檔於2021-03-10) (英語).
- ^ Waller, A. D. A Demonstration on Man of Electromotive Changes accompanying the Heart's Beat. The Journal of Physiology. 1887-10, 8 (5): 229–234 [2021-01-31]. ISSN 0022-3751. PMC 1485094
 . PMID 16991463. doi:10.1113/jphysiol.1887.sp000257. (原始內容存檔於2021-03-10).
. PMID 16991463. doi:10.1113/jphysiol.1887.sp000257. (原始內容存檔於2021-03-10).
- ^ 11.0 11.1 陳炳聖. 《萬物簡史》. 源樺. 2007. ISBN 986828421X.
- ^ Einthoven's String Electrovanometer. Pubmedcentral.nih.gov. 1927-09-29 [2009-08-15].
- ^ Einthoven W. Un nouveau galvanometre. Arch Neerl Sc Ex Nat 1901; 6:625
- ^ Cooper, J. K. Electrocardiography 100 years ago. Origins, pioneers, and contributors. The New England Journal of Medicine. 1986-08-14, 315 (7): 461–464 [2021-01-31]. ISSN 0028-4793. PMID 3526152. doi:10.1056/NEJM198608143150721. (原始內容存檔於2021-03-10).
- ^ Mark, Jonathan B. Atlas of cardiovascular monitoring. New York: Churchill Livingstone. 1998. ISBN 0443088918.
- ^ 醫護檢驗手冊
- ^ ECG Learning Center. Eccles Health Sciences Library University of Utah. [2017-05-23]. (原始內容存檔於2021-03-10).
- ^ 18.0 18.1 陳文彬、潘祥林,診斷學(第8版)120、486、487頁,人民衛生出版社。ISBN 978-7-117-17077-2
- ^ See images of ECG electrodes here 網際網路檔案館的存檔,存檔日期2011-04-05.or here
- ^ lead_dia. Library.med.utah.edu. [2009-08-15]. (原始內容存檔於2006-09-19).
- ^ AHA Diagnostic ECG Electrode Placement 網際網路檔案館的存檔,存檔日期2009-11-22.
- ^ RESTING 12. [2010-06-16]. (原始內容存檔於2009-02-01).
- ^ Univ. of Maryland School of Medicine Emergency Medicine Interest Group. Davidge2.umaryland.edu. [2009-08-15]. (原始內容存檔於2011-07-20).
- ^ Limb Leads - ECG Lead Placement - Normal Function of the Heart - Cardiology Teaching Package - Practice Learning - Division of Nursing - The University of Nottingham. Nottingham.ac.uk. [2009-08-15]. (原始內容存檔於2010-08-26).
- ^ Lesson 1: The Standard 12 Lead ECG. Library.med.utah.edu. [2009-08-15]. (原始內容存檔於2009-03-22).
- ^ 艾因托文(氏)三角. [2010-06-16]. (原始內容存檔於2006-05-25).
- ^ e.g. Pasco Pasport EKG Sensor PS-2111, Sciencescope ECG Sensor, etc.
- ^ 導程 網際網路檔案館的存檔,存檔日期2010-02-15.
- ^ Electrocardiogram Leads. CV Physiology. 2007-03-26 [2009-08-15]. (原始內容存檔於2010-09-14).
- ^ How the Heart Works | NHLBI, NIH. www.nhlbi.nih.gov. [2021-01-31]. (原始內容存檔於2021-03-18).
- ^ 人民衛生出版社。診斷學(第七版). 488頁
- ^ Hurst JW. Current Perspective: Naming of the Waves in the ECG, With a Brief Account of Their Genesis. Circulation. 1998;98:1937-1942. (頁面存檔備份,存於網際網路檔案館)
- ^ Mark JB "Atlas of Cardiovascular Monitoring." p. 130. New York: Churchill Livingstone, 1998. ISBN 978-0-443-08891-9.
- ^ Verrier, Richard L. "Dynamic Tracking of ECG Heterogeneity to Estimate Risk of Life-threatening Arrhythmias." CIMIT Forum. September 25, 2007.
- ^ First break all the rules. The Economist. 2010-04-17 [2019-08-10]. ISSN 0013-0613. (原始內容存檔於2021-03-10).
外部連結
[編輯]- Electrocardiogram, EKG, or ECG (頁面存檔備份,存於網際網路檔案館) – Explanation of what an ECG is, who needs one, what to expect during one, etc. Written by the National Heart Lung and Blood Institute(a division of the NIH)
- University of Maryland School of Medicine Emergency Medicine Interest Group (頁面存檔備份,存於網際網路檔案館) – Introduction to EKGs as written by a medical student and a cardiologist
- ECG in 100 steps: Slideshow[永久失效連結]
- ECG Lead Placement (頁面存檔備份,存於網際網路檔案館) – A teaching guide "designed for student nurses who know nothing at all about Cardiology"
- ECGpedia: Course for interpretation of ECG (頁面存檔備份,存於網際網路檔案館)
- 12-lead ECG library (頁面存檔備份,存於網際網路檔案館)
- Simulation tool to demonstrate and study the relation between the electric activity of the heart and the ECG (頁面存檔備份,存於網際網路檔案館)
- Minnesota ECG Code (頁面存檔備份,存於網際網路檔案館)
- openECGproject - help develop an open ECG solution
- EKG Review: Arrhythmias – A guide to reading ECGs not written for a university biology (anatomy and physiology) course.
| |||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||||||||||||
| ||||||||||||||||||||||||||||||||||||||||||||||||
| ||||||||||||








