鉤端螺旋體病
| 鉤端螺旋體病 | |
|---|---|
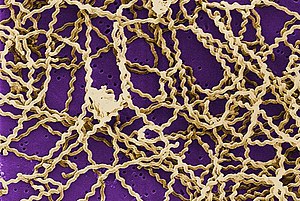 | |
| 鉤端螺旋體(掃描式電子顯微鏡拍攝) | |
| 症狀 | 發熱、肌肉疼痛、頭痛、中毒[*]、腎功能衰竭、心肌炎、疹、彌散性血管內凝血、發冷 |
| 類型 | 原發性細菌性傳染病[*]、螺旋體感染[*]、疾病 |
| 病因 | 腎臟鉤端螺旋體[*] |
| 診斷方法 | 體格檢查、尿液分析、全血細胞計數、血液檢查、腰椎穿刺、超聲心動圖、心電圖、醫學超聲檢查、光學顯微鏡、酶聯免疫吸附試驗、聚合酶鏈式反應、免疫螢光[*]、agglutination test[*] |
| 治療 | 血液透析、非腸道給藥[*]、抗菌藥、血漿置換、Q4135177[*]、超濾、抗出血藥[*]、蛋白酶抑制劑 |
| 分類和外部資源 | |
| 醫學專科 | 傳染病科 |
| ICD-11 | 1B91 |
| ICD-10 | A27 |
| ICD-9-CM | 100 |
| OMIM | 607948 |
| DiseasesDB | 7403 |
| MedlinePlus | 001376 |
| eMedicine | med/1283 emerg/856 ped/1298 |
| MeSH | C01.252.400.511 |
| Orphanet | 509 |
鉤端螺旋體病(拉丁語:Leptospirosis,又譯細螺旋體症[1])簡稱鉤體病[2],是一種人畜共通傳染病,由鉤端螺旋體類細菌引起的感染。患者可能無症狀或表現輕度頭痛、肌肉疼痛、發熱到嚴重的肺出血或腦膜炎[3][4]。如果此感染造成黃疸、腎衰竭或出血,此時疾病又稱為威爾氏病(英語:Weil's disease[5])。如果造成肺部大量出血則稱作嚴重肺出血症候群[4]。鉤端螺旋體病在1886年的德國由威爾氏發現[3]。該病曾於中國大陸有過廣泛分布,[6]然而,據2016年數據統計,全中國大陸總計報告僅354例。[7]
病因與診斷
[編輯]鉤端螺旋體中共有10種能感染人類[8]。例如牛、豬、犬等家畜與貓、狗、鼠等野生動物都可能傳染鉤端螺旋體病[2][4][9],最常見的宿主是齧齒目動物[10],特別是野鼠類(黑線姬鼠、 黃毛鼠、黃胸鼠、褐家鼠等)[9]。動物可能在感染鉤端螺旋體後本身不發病,但造成腎臟慢性感染,並經由尿液大量排菌,鉤端螺旋體病通常由染病動物的尿液或被染病動物尿液汙染的水傳播,當尿液或被汙染的水接觸到皮膚上的傷口或眼睛、口腔、鼻腔或陰道等黏膜表面時便可能會感染[3][11]。進食受污染的肉類或奶品也可能感染,而在牧場或屠房等地方工作的人士,受感染風險會較高[12]。在開發中國家,鉤端螺旋體病最常感染城市中的貧民或農民[4],在已開發國家中則常感染在氣候暖溼地區從事戶外活動的人[3]。臨床特點早期為鉤端螺旋體敗血症,中期為各器官損害及功能障礙,後期則為各種變態反應併發症。[2]由於患者的初期表現多為突發性發燒、頭痛、畏寒、肌肉疼痛及結膜充血漲紅[13],這些症狀也是常見於其他各種感染症,例如登革熱、恙蟲病、或是流行性感冒。所以並不易由臨床症狀做區分,因此治癒重點是患者提供各種資訊如旅遊史或職業,以及醫師及早考慮此病之可能並且快速用藥及檢驗[12]。確診鉤端螺旋體病的方式包括在血液(頭7天)、腦脊液(第4-10天)或尿液(10天後)中培養出鉤端螺旋體、在前述數種體液中測得鉤端螺旋體的脫氧核糖核酸、以及測得針對鉤端螺旋體感染的抗體(恢復期血清相比早期血清抗體效價升高4倍或以上)[3][13]。
預防與治療
[編輯]預防鉤端螺旋體病的方式包括使用防護裝備以避免與可能染病的動物接觸、與動物接觸後確實清洗、以及減少居所與工作場所的齧齒類動物[3]。通過改造農田排灌系統、退耕還湖可以有效減少鼠類棲息地及控制洪水型鉤體病流行;提倡圈養豬也是其中一環。[6]疫苗接種應在流行期之前進行(通常為每年4-5月份),接種後約需1個月才能產生有效抗體。[6]對於已發生鉤體病流行的人群接種疫苗,來不及產生抗體,效果較差,故多採取口服去氧羥環素(強力黴素),200mg於一周內1次或分2次服用。[6]旅遊時有時會服用抗生素,比如去氧羥四環素(強力黴素),以預防鉤端螺旋體病,但是否有效果尚不確定。有幾類的鉤端螺旋體已經有可讓動物施打的疫苗,替動物施打疫苗也同時能減少鉤端螺旋體病傳染給人類的風險[3]。治療鉤端螺旋體病的抗生素有去氧羥四環素、青黴素、以及頭孢曲松等[3]。魏氏病和嚴重肺出血症候群等重症的死亡率即使經治療仍達10%以上至50%不等[4]。臨床上若有人的職業或是休閒活動是和野外相關,例如農夫、礦工、畜牧業者或是屠宰場工作者及最近在野外游泳、露營者有發燒之情形,則需小心可能是感染鉤端螺旋體經潛伏期約四至十九天(通常為十天)後發病了。鉤端螺旋體病的治療仰賴抗生素之使用,青黴素(penicillin G)為首選,慶大黴素次之,紅黴素、去氧羥四環素或四環黴素也可使用。[14]然而預防勝於治療,妥善處理家畜及寵物之排泄物,避免環境受到汙染,經常暴露於病原環境場所之工作者,如獸醫、屠宰場工人、畜牧業者等應戴手套以免感染,野外活動接觸動物後應立即洗手,並避免在野外水池中游泳,才是避免得到這個可能會造成腎衰竭、黃疸、乃至於致死卻又難以診斷的疾病的方法[12]。
流行病學
[編輯]在世界各地,不論鄉村或城市,已開發或開發中國家,除了極地之外,皆有鉤端螺旋體病發生。此病易發生於野外經常接觸可能受感染動物排泄物污染之水源或屠體組織之工作者,如:農民、礦工、獸醫、畜牧業者、漁民及軍隊等;於人群中爆發流行原因,為接觸到受感染動物污染之水源(例:河流、湖水等),尤其是在污染區從事野外活動-游泳、露營、運動等。洪水氾濫後常見爆發性流行。[15]
估計每年有七百萬到一千萬人感染鉤端螺旋體症[16],因而死亡的人數則不明[16]。鉤端螺旋體病在熱帶地區最常見,但在其他地區也可能出現[3]。大流行可能在開發中國家的貧民窟中發生[4]。感染鉤端螺旋體病的動物可能沒有症狀、只有輕微症狀、或是有嚴重的症狀,症狀的嚴重程度也和動物種類有關[8]。
參考資料
[編輯]- ^ 衛生福利部中文化病歷字彙查詢. [2015-01-11]. (原始內容存檔於2020-09-29).
- ^ 2.0 2.1 2.2 钩端螺旋体病. www.chinacdc.cn. 中國疾病預防控制中心. [2018-06-22]. (原始內容存檔於2020-07-15).
- ^ 3.0 3.1 3.2 3.3 3.4 3.5 3.6 3.7 3.8 Slack, A. Leptospirosis.. Australian family physician. Jul 2010, 39 (7): 495–8. PMID 20628664.
- ^ 4.0 4.1 4.2 4.3 4.4 4.5 McBride, AJ; Athanazio, DA; Reis, MG; Ko, AI. Leptospirosis. Current opinion in infectious diseases. Oct 2005, 18 (5): 376–86. PMID 16148523. doi:10.1097/01.qco.0000178824.05715.2c.
- ^ 中文化病歷字彙查詢. [2015-01-11]. (原始內容存檔於2020-09-29).
- ^ 6.0 6.1 6.2 6.3 控制措施-知识天地-鉤端螺旋體病. www.chinacdc.cn. 中國疾病預防控制中心. [2018-06-22]. (原始內容存檔於2020-09-27).
- ^ Human leptospirosis vaccines in China. www.ncbi.nlm.nih.gov. NCBI. [2017-12-19]. (原始內容存檔於2021-03-08).
- ^ 8.0 8.1 Leptospirosis (PDF). The Center for Food Security and Public Health. October 2013 [8 November 2014]. (原始內容存檔 (PDF)於2016-01-29).
- ^ 9.0 9.1 监测-鉤端螺旋體病. www.chinacdc.cn. 中國疾病預防與控制中心. [2018-06-22]. (原始內容存檔於2020-09-27).
- ^ Wasiński B, Dutkiewicz J. Leptospirosis—current risk factors connected with human activity and the environment. Ann Agric Environ Med. 2013, 20 (2): 239–44 [2015-01-11]. PMID 23772568. (原始內容存檔於2014-09-14).
- ^ Leptospirosis (Infection). Centers for Disease Control and Prevention. [8 November 2014]. (原始內容存檔於2016-01-16).
- ^ 12.0 12.1 12.2 Langston CE, Heuter KJ. Leptospirosis. A re-emerging zoonotic disease. The Veterinary clinics of North America. Small animal practice. July 2003, 33 (4): 791–807. PMID 12910744. doi:10.1016/S0195-5616(03)00026-3.
- ^ 13.0 13.1 诊断标准-知识天地-鉤端螺旋體病. www.chinacdc.cn. 中國疾病預防控制中心. [2018-06-22]. (原始內容存檔於2020-09-27).
- ^ 治疗原则-知识天地-鉤端螺旋體病. www.chinacdc.cn. 中國疾病預防控制中心. [2018-06-22]. (原始內容存檔於2020-09-27).
- ^ 鉤端螺旋體病. 衛生福利部疾病管制署. [2018-12-25]. (原始內容存檔於2018-12-26) (中文(臺灣)).
- ^ 16.0 16.1 Leptospirosis. NHS. 07/11/2012 [14 March 2014]. (原始內容存檔於2015-08-15).
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ||||||||||||
