肝肾综合征
| 肝肾综合征 | |
|---|---|
 | |
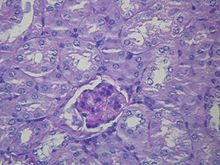
| HRS患者肝硬化的三色染色病理切片的显微照片,肝硬化是HRS常見的病因 | |
| 类型 | 急性腎損傷、疾病 |
| 分类和外部资源 | |
| 醫學專科 | 胃肠学、傳染病學、肝胆病学、急診醫學 |
| ICD-11 | DB99.2 |
| ICD-10 | K76.7 |
| ICD-9-CM | 572.4 |
| DiseasesDB | 5810 |
| MedlinePlus | 000489 |
肝肾综合征(hepatorenal syndrome,HRS)是發生於肝硬化或急性肝衰竭患者的致命症状,患者的肾功能會快速恶化。虽然一些治疗方法(如透析)能延缓肝肾综合征的病程,但肝肾综合征通常是致命的,唯一有效的治疗方法是肝移植。
肝肾综合征可以出现于各种原因引起的肝硬化、重型酒精性肝炎以及爆发性肝功能衰竭等疾病,且通常发生在肝臟急性損傷的时候,如合并感染、消化道出血和使用大量的利尿劑。肝肾综合征是肝硬化常见的并发症,诊断肝硬化后1年内发病率为18%,三年内发病率39%。
研究认为,肝衰竭會改变肠道的血液循环、肾血流量和肾的血管紧张度。因此,肝肾综合征患者的肾衰竭主要是導因於血流动力学的变化,而非肾组织的直接破坏。肝肾综合征患者的肾脏无论在巨觀上或微觀下的病理型態都是正常的,甚至若将之置于健康的环境中(如把他们移植给一个有着正常肝脏的患者),它們仍可正常发挥功能。临床上,肝肾综合征的诊断需對疑似肝肾综合征的患者進行实验室生化指标检查。肝肾综合征可分為兩種類型:1型以快速的肾功能减退为主要表现;2型则表现为腹水的产生,且無法以常规剂量的利尿剂控制。
肝肾综合征死亡的风险非常高,根据以往的病例回顾,1型肝肾综合征的短期死亡率達50%以上。唯一可使患者长期生存的治疗方案是肝移植。等待肝移植手术期间,肝肾综合征患者通常會接受一些支持性療法,如改善血管紧张度、营养支持和經頸靜脈肝內門體分流術(TIPS,用于减轻门脉高压)。有些患者需要血液透析来取代损坏的肾功能。最近也出现了一种新的透析技术,該技術用与白蛋白结合的半透膜来进行血液透析,以在進行肝臟移植前幫助清除血液中本来該由肝脏代谢的毒素。
分类
[编辑]
肝肾综合征是一种常并发于肝硬化及爆发性肝衰竭(较少见)的肾功能衰竭[1]。病理生理学改变主要为肾血管收缩及肠循环血管舒张[2]。基于2种不同机制的肾衰竭,HRS可分为1型和2型,兩者均可发生于肝硬化和猛爆性肝衰竭的患者;也均可見到腎功能惡化導致的血清肌酸酐上升及肾脏肌酸酐清除率下降[3]。
1型肝肾综合征
[编辑]1型肝肾综合征的主要特征是急性進展性肾衰竭,患者的血清肌酸酐必須倍增到大於221 µmol/L(2.5 mg/dL),或在两周內肌酸酐清除率減半至小于20 mL/min。1型肝肾综合征的预后很差,1月后有超过50%的死亡率[4]。患者有時會伴隨低血压,可能需要強心劑(增强心肌收缩力的药物)或抗利尿激素来维持血压[5]。有些患者則會表現尿量減少的症狀,一日尿量少於400 mL[3]。與第二型肝腎症候群不同的是,第一型的腎臟衰竭會隨治療而逐漸穩定,目前此類型的治療主要為血管收縮劑和提升血容[6]。
2型肝肾综合征
[编辑]相反地,2型肝肾综合征相对1型来说發病和进展均较缓。2型肝肾综合征的定义是血清肌酸酐超过133 µmol/L(1.5 mg/dL),或肌酸酐清除率小于40 mL/min且尿鈉浓度小于10 µmol/L[7]。2型HRS的前景依然不乐观,除非进行肝移植治疗,生存率中位數僅约6个月。學者認為2型肝肾综合征屬於一系列与门静脉高压相关的疾病谱,门脉高压最先的表现是腹腔积液,随后進展到利尿剂治疗无效的腹水,此时的肾脏已经无法排出多余的钠。多數2型HRS的患者在肾功能急性恶化前就已经出现抗利尿剂的腹水[8]。
病徵與表徵
[编辑]兩種類型的肝肾综合征均由肝功能下降、循环失常和肾衰竭引起。这三个病理生理学改变在进行到终末期之前可能不会表现出明显的症状,因此,肝肾综合征的诊断需依賴实验室检查指标的变化。多数肝肾综合征的患者有肝硬化,因此可能出現與肝硬化相同的症状,如黄疸、肝性腦病變、营养不良和腹水[2]。利尿剂治疗无效的腹水是2型肝肾综合征的重要特征。腎衰竭时可能出现少尿,但仍有些肝肾综合征患者有正常的尿量。这些症状和表徵在肝肾综合征的病程中都不一定会出现,因此無法作為肝肾综合征的诊断标准或依据。肝肾综合征的诊断需對可能出现肝肾综合征的病例進行实验室检查,并排除其他可能引起这些指标改变的疾病[3]。
病因
[编辑]肝肾综合征通常发生于肝硬化或门脉高压的病例。虽然肝肾综合征可以发生于所有类型的肝硬化,但是研究表明酒精性肝硬化有更高的關聯性,尤其是经过肝脏切片证实同时伴有酒精性肝炎的病例。肝肾综合征也可发生在沒有肝硬化的患者身上,例如急性发作的肝衰竭(稱之為爆发性肝衰竭)[3][9]。
肝硬化及急性肝衰竭患者发生肝肾综合征的一些高危因素已经被确认,包括细菌感染、急性酒精性肝炎以及上消化道出血。自發性細菌性腹膜炎(一种腹水被细菌感染的疾病)是肝硬化患者发生肝肾综合征最常见的因素。在一些情况下,治疗肝脏疾病的并发症的过程中也可能引发肝肾综合征,這些医源性的肝肾综合征高危因素,例如使用大剂量利尿剂,或通过大量抽取腹水的同时未補充足够的静脉补液。[9]
诊断
[编辑]肝硬化和爆发性肝衰竭患者透過多種機制引發肾衰竭,要判断肾衰是由于肝肾综合征引起还是其他原因造成是件非常困难的事情。因此,臨床上發展出了一些主要和次要的诊断标准来輔助肝肾综合征的诊断[3]。
主要诊断标准包括[3]:
次要诊断标准包括[3]:
- 低尿量(每日小于500 ml)
- 低尿钠
- 尿渗透压大于血浆渗透压
- 尿中无红细胞
- 血清钠浓度低于130 mmol/L。
许多其他肾脏疾病与肝脏疾病具有相关性,因此在诊断肝肾综合征时必須予以排除。肾前性肾衰竭的肾脏并未收到损伤,与肝肾综合征类似,都是由于肾血流灌注不足引起,且兩者的尿钠含量都很低;而与肝肾综合征不同的是,肾前性肾衰通常对补液疗法有反应,會使得血清肌酸酐下降以及尿钠升高[3]。急性肾小管坏死(ATN)是各种原因造成的肾小管的损伤,肝硬化患者可能在治疗过程中使用了肾毒性药物或因為低血压而造成ATN。由于小管的损坏,肾脏无法再吸收原尿中的钠,导致尿纳比肝肾综合征高出很多,以此可鉴别肝肾综合征与ATN[5]。ATN患者在尿沉渣镜检中還能发现透明管型和棕色混濁管型,而肝肾综合征的尿沉渣镜检中则难以见到细胞管型或其他细胞成分,因为肝肾综合征患者的肾实质并未受损[3]。一些病毒性肝炎(如乙型肝炎和丙型肝炎)可以导致肾小球炎症,从而造成肾功能不全[10][11]。其他可以导致肝脏疾病患者发生肾衰的原因還有药物毒性(如庆大霉素)和造影剂肾病(影像诊断時静脉注射造影剂所引起的肾功能衰竭)[3]。
病生理機制
[编辑]

肝肾综合征發生时出现的肾衰竭是肾血管紧张度发生异常所导致的[2],目前普遍认为,一些肝脏疾病所产生的因子引起内脏血管舒张(主要是由门脉高压所导致的肠循环血管舒张)和肾血管床缩窄,從而導致了腎衰竭[4][12]。体内的氮氧化物(如NO)[13]和前列腺素[14]等可导致血管舒张的因子很可能介导了肝硬化时内脏血管的舒张。内脏血管舒张會刺激肾小球近血管球体感受器,导致肾素分泌和肾素-血管紧张素系统活化,進而使全身循環系统收缩,尤其是肾血管的收缩[2]。然而这依然不能抵消内脏血管舒张造成的影响,因此,肾循环处于持续的低灌注状态,這又加重了肾血管的收缩,导致肾前性肾衰竭[12]。
基于此理论所做的定量实验显示,在肝肾综合征发生时,全身的外周循环阻力降低,然而股动脉流量占心输出量的百分比增高,肾动脉流量則降低,顯示内脏血管舒张累及肾脏造成肾衰竭[15]。许多作用於血管的因子可能介导了这种全身性的血流动力学变化,包括心房钠尿肽[16]、前列環素、血栓素A2[17]和内毒素[4]。另外研究发现,用抵抗血管舒张的药物(如鳥氨酸加壓素[16]、特利加压素[18])治疗可以改善肝肾综合征患者的肾小球滤过率,进一步为肝肾综合征的内脏血管舒张理論提供了证据[16]。
肝門脈系統分流的結果也支持內臟血管舒張理論。肝肾综合征患者在進行分流降低門脈壓力之後,腎功能有些微的改善[19]。該手術雖然能夠有效降低腹水及肝肾综合征的發生率,但同時也會增加腦病變的風險,目前該手術對於死亡率是否有影響尚無定論[20]。
肾血流低灌注理论中包含了肾素-血管紧张素系统的激活,而醛固酮可以与肾脏远曲小管上的盐皮质激素受体结合,造成钠的重吸收增加[8][12],这是肝硬化腹水的发病机制中的关键过程。有假說認為腹水和肝腎症候群同屬一個疾病光譜,皆由臟器血管擴張所致[8]。
预防
[编辑]
肝肾综合征的死亡风险非常高,因此,判断患者是否处于肝肾综合征高危險状态,以及预防肝肾综合征的诱发因素非常重要,因为感染(自发性细菌性腹膜炎)及消化道出血均是肝硬化的常见并发症,同时亦是肝肾综合征的高危險因子,因此在肝硬化早期的诊断和治疗中需要尤其注意預防。另外一些诱发因素可能來自肝硬化腹水的治疗過程,是可以预防的,如避免使用高劑量利尿剂。还有一些并非治疗肝硬化并发症的一些药物(如抗生素)也可以引起肾功能损伤,导致肝肾综合征,需要注意[4][5]。另外,腹腔穿刺放出大量腹水(可以缓解患者的不适)可能导致血液动力学发生明显的改变从而促发肝肾综合征,因此若患者狀況不佳則需要避免,可以在放腹水的同时输注人血白蛋白,可以改善放腹水引起循环功能障碍,从而防止HRS的发生[21]。但当腹水量非常多而压迫肾脏血管时,放腹水可以解除肾脏血管的压迫从而改善肾功能[22]。
发生自發性細菌性腹膜炎肝硬化腹水患者发生肝肾综合征的风险极高[2]。在一项对自发性细菌性腹膜炎的病例的随机实验中发现,在入院当天以及第三天静脉注射人血白蛋白可以降低发生肾衰的機率以及死亡率[23]。
治疗
[编辑]肝移植
[编辑]肝肾综合征的最终治疗方案是肝移植,所有其他治疗可以看作是肝移植的术前准备[1][24]。虽然肝移植是目前肝肾综合征的最佳治疗方案,然而,在移植后的第一个月,肝肾综合征患者仍然有约25%的死亡率。肝肾综合征患者存在嚴重肝功能失常时(MELD评分大于36分者)在肝移植初期的死亡率較高[25]。移植后仍然发生肾功能减退的病例也有报道,但是一般这种肾衰都属于暫時性的。普遍認為此類腎衰竭是肇因於移植後使用的一些藥物具腎毒性所致,尤其是免疫抑制剂,如他克莫司及环孢素等等,都可能導致肾功能的恶化。从长期病程来看,大多数经过肝移植的H肝肾综合征患者都可以恢复肾功能,并且研究顯示其三年存活率与因为其他因素接受肝移植的患者并无明显差异[1][2]。
在等待肝移植手术的过程中,一些策略可以用来保护肾功能,如静脉注射人血白蛋白、药物治疗(多使用血管加压素的类似物,可以使内脏血管收缩)、门静脉分流术(降低门脉压力)、血液透析、體外肝臟支持系統、分子吸附再循環系統(MARS)等等[2]。
药物治疗
[编辑]很多大型研究指出,通过静脉注射人血白蛋白提升血漿量可以改善肝肾综合征患者的肾功能[2][26][27]。各單位給予的白蛋白劑量皆不相同,其中一種方法为第一天每公斤體重給予1 g白蛋白,之後每日給予20-40 g[28]。若配合其他藥物使用,療效會比单用白蛋白更佳[2][29]。
甲氧安福林是一种α受體激動劑,可協助血管收縮;善宁是一种生长抑素类似物,可抑制內源血管舒張劑的釋放,同時也可幫助內臟血管的收縮。兩者单独使用皆对肝肾综合征的治疗并无多大的帮助[1][2][30]。但是在一项对于13位肝肾综合征的患者进行的研究发现,当这两种药物协同作用时(甲氧安福林口服,善宁皮下注射,均根据患者血压情况调整药物剂量),这些患者的肾功能出现了明显的改善,甚至有3个病例痊癒出院[31]。另一项非随机取樣的觀測研究顯示这种治疗方法可以提升肝肾综合征患者的30天存活率[1][32]。
一些研究证实一种血管加压素的类似物鸟氨酸加压素可以改善肝肾综合征患者的肾功能[33],但是因为可能引起重要脏器的局部缺血,使其應用受到限制[26]。特利加压素是一种改进過的血管加壓素類似物,同样可以改善肾功能,且較少造成局部缺血[1][27]。研究顯示特利加壓素能顯著減低肝肾综合征的死亡率,但也會增加心血管疾病的風險[34]。已經有臨床雙盲試驗證實,給予口服諾氟沙星,能夠有效降低未來一年得到自發性細菌感染腹膜炎(Spontaneous Bacterial Peritonitis,SBP)、肝肾综合征的機率,並提高三個月與一年的存活率[35]。
其他一些正在研究用于治疗肝肾综合征的药物包括己酮可可碱[36]、乙酰半胱氨酸[37]和喜克溃[38]。这些治疗方法的原理都是基于相似病例回顾分析,或者使用己酮可可碱治疗酒精性肝炎的患者的病例分析得出的[1]。
手术治疗
[编辑]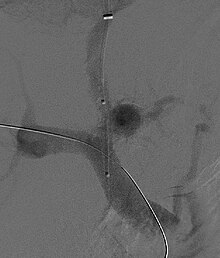
颈静脉门体分流术(TIPS)是一种通过在肝门静脉和肝静脉之间放置支架的方法来降低门脉系统压力的方法。執行手術者會從內颈静脉或者股静脉放入导管,並在影像學輔助下到達肝靜脈。理论上,減低门脉压力可以改變血流动力学状态,進而改善肝肾综合征的狀況。TIPS被证实可以改善肝肾综合征患者的肾功能[8][39][40]。TIPS可能的併發症為肝性脑病(因为门脉分流,血液中的有毒物质尤其是氨类完全不经过肝脏滤过而进入血液循环,透过血脑屏障引起肝性脑病),门脉压力下降不足,以及出血[8][39]。
肝脏透析是体外循环滤出血液中毒素的过程,与血液透析不同的是,肝脏透析所用的滤过膜上结合了一层白蛋白层。这种技术叫做「体外循环分子吸附系统」(MARS),尽管这是一种新生技术,然而它被认为是肝肾综合征患者等待肝移植过程中一种很实用的缓解病情的手段[8][41]。
血液透析可以有效提升患者的35天存活率,但無法改善長期存活率[42]。因其不能使肾功能恢复或者保护肾功能,僅能避免肾衰所引起的一系列并发症,為患者爭取肝臟移植的時間。當患者的肝臟功能有復原的可能性時,血液透析也能為患者爭取時間進行治療[43]。此外,血液透析也能部分改善患者的肝臟功能[4]。然而,由於肝功能損傷的患者在血行動力學上更不穩定,因此時常難以執行[44]。
流行病学
[编辑]绝大多数的肝肾综合征由門脈高壓导致,而門脈高壓又大多源自於肝硬化及嚴重酒精性肝炎,偶爾也與轉移到肝臟的腫瘤相關[45][46]。据統計,大约10%因腹水收入院治疗的患者有肝肾综合征[9]。一份对于使用特利加压素治疗的肝硬化病例的回顾分析显示:肝硬化患者的急性肾功能衰竭有20%是由于1型肝肾综合征,6.6%是因为2型肝肾综合征[18]。而在肝硬化导致腹水的患者中,18%在诊断为肝硬化的一年内会发展为肝肾综合征,39%会在五年内发展为肝肾综合征[9]。低血鈉及血浆肾素濃度較高發展為肝肾综合征的風險較高,可能與腎臟灌流量下降相關[45]。
此類患者的预后极差,未治療的患者一般很快就會死亡[4][9][24]。肝病的严重程度(依據MELD評分)决定了疾病终末期结局[25][47]。一项研究表明,20%的无肝硬化酒精性肝炎患者也可以发展为肝肾综合征[36]。此外,猛爆性肝衰竭(fulminant hepatic failure)也有約55%的機率會發展為肝肾综合征[48]。值得注意的是,儘管肝肾综合征與肝臟疾病高度相關,但原發性膽汁性膽管炎得到鈉滯留、腹水,以及肝肾综合征的機會都較低[49]。
历史
[编辑]19世纪下葉,弗里德里希和弗林特首次报道了慢性肝病中出现肾衰竭的病例[9],但一開始以為它是發生於胆囊手术的急性肾衰竭[1][50]。不久之後,人們才注意到肝肾综合征可能与肝脏疾病相关[24]。1950年,赫克(Hecker)及夏洛克等人為肝肾综合征下了臨床定義,稱之為一种死亡率極高的全身性血液动力学异常[9][51]。赫克和夏洛克在當時就已描述了寡尿、低尿钠和尿蛋白阴性等症狀[1]。愛潑斯坦(Murray Epstein)則证实了内脏血管舒张及肾血管收缩是肝肾综合征关键的病生理变化[52]。 1969年,柯伯(Marcelo H. Koppel)等人發表了六例肝肾综合征患者作為腎臟移植捐贈者的手術,術後腎臟的功能幾乎完全恢復[53]。自此確認肝腎綜合症為一种全身性的病生理变化,而非肾脏本身的疾病。1994年,国际腹水组织首次尝试系统化定义肝肾综合征,該組織由肝病专家所组成。最新的研究闡明一些介質是引起肝肾综合征患者内脏和肾脏血流异常的原因[9]。
参考文獻
[编辑]- ^ 1.0 1.1 1.2 1.3 1.4 1.5 1.6 1.7 1.8 Ng, Charles K. F.; Chan, Michael H. M.; Tai, Morris H. L.; Lam, Christopher W. K. Hepatorenal syndrome. The Clinical Biochemist. Reviews. 2007-02, 28 (1): 11–17 [2021-03-01]. ISSN 0159-8090. PMC 1904420
 . PMID 17603637. (原始内容存档于2021-05-06).
. PMID 17603637. (原始内容存档于2021-05-06).
- ^ 2.00 2.01 2.02 2.03 2.04 2.05 2.06 2.07 2.08 2.09 Ginès, Pere; Arroyo, Vicente. Hepatorenal Syndrome. Journal of the American Society of Nephrology. 1999-08-01, 10 (8): 1833–1839 [2021-03-01]. ISSN 1046-6673. PMID 10446954. (原始内容存档于2021-05-06) (英语).
- ^ 3.00 3.01 3.02 3.03 3.04 3.05 3.06 3.07 3.08 3.09 Arroyo, V.; Ginès, P.; Gerbes, A. L.; Dudley, F. J.; Gentilini, P.; Laffi, G.; Reynolds, T. B.; Ring-Larsen, H.; Schölmerich, J. Definition and diagnostic criteria of refractory ascites and hepatorenal syndrome in cirrhosis. International Ascites Club. Hepatology (Baltimore, Md.). 1996-01, 23 (1): 164–176 [2021-03-01]. ISSN 0270-9139. PMID 8550036. doi:10.1002/hep.510230122. (原始内容存档于2021-05-06).
- ^ 4.0 4.1 4.2 4.3 4.4 4.5 Arroyo, Vicente; Guevara, Mónica; Ginès, Pere. Hepatorenal syndrome in cirrhosis: Pathogenesis and treatment. Gastroenterology. 2002-05, 122 (6): 1658–1676 [2020-09-17]. PMID 12016430. doi:10.1053/gast.2002.33575. (原始内容存档于2019-06-06) (英语).
- ^ 5.0 5.1 5.2 Hepatorenal Syndrome: Background, Pathophysiology, Etiology. 2020-03-23 [2021-03-01]. (原始内容存档于2017-08-10).
- ^ Lenz, Kurt; Buder, Robert; Kapun, Lisbeth; Voglmayr, Martin. Treatment and management of ascites and hepatorenal syndrome: an update. Therapeutic Advances in Gastroenterology. 2015-03, 8 (2): 83–100 [2019-01-09]. ISSN 1756-283X. PMC 4314304
 . PMID 25729433. doi:10.1177/1756283X14564673. (原始内容存档于2021-05-06).
. PMID 25729433. doi:10.1177/1756283X14564673. (原始内容存档于2021-05-06).
- ^ Ginés, P.; Arroyo, V.; Quintero, E.; Planas, R.; Bory, F.; Cabrera, J.; Rimola, A.; Viver, J.; Camps, J. Comparison of paracentesis and diuretics in the treatment of cirrhotics with tense ascites. Results of a randomized study. Gastroenterology. 1987-08, 93 (2): 234–241 [2021-03-01]. ISSN 0016-5085. PMID 3297907. doi:10.1016/0016-5085(87)91007-9. (原始内容存档于2021-05-06).
- ^ 8.0 8.1 8.2 8.3 8.4 8.5 Blendis, Laurie; Wong, Florence. The natural history and management of hepatorenal disorders: from pre-ascites to hepatorenal syndrome. Clinical Medicine (London, England). 2003-03, 3 (2): 154–159 [2021-03-01]. ISSN 1470-2118. PMC 4952737
 . PMID 12737373. doi:10.7861/clinmedicine.3-2-154. (原始内容存档于2021-05-06).
. PMID 12737373. doi:10.7861/clinmedicine.3-2-154. (原始内容存档于2021-05-06).
- ^ 9.0 9.1 9.2 9.3 9.4 9.5 9.6 9.7 Ginès, A.; Escorsell, A.; Ginès, P.; Saló, J.; Jiménez, W.; Inglada, L.; Navasa, M.; Clària, J.; Rimola, A. Incidence, predictive factors, and prognosis of the hepatorenal syndrome in cirrhosis with ascites. Gastroenterology. 1993-07, 105 (1): 229–236 [2021-03-01]. ISSN 0016-5085. PMID 8514039. doi:10.1016/0016-5085(93)90031-7. (原始内容存档于2021-05-06).
- ^ Han, Steven-Huy B. Extrahepatic manifestations of chronic hepatitis B. Clinics in Liver Disease. 2004-05, 8 (2): 403–418 [2021-03-01]. ISSN 1089-3261. PMID 15481347. doi:10.1016/j.cld.2004.02.003. (原始内容存档于2021-05-06).
- ^ Philipneri, M.; Bastani, B. Kidney disease in patients with chronic hepatitis C. Current Gastroenterology Reports. 2001-02, 3 (1): 79–83 [2021-03-01]. ISSN 1522-8037. PMID 11177699. doi:10.1007/s11894-001-0045-0. (原始内容存档于2021-05-06).
- ^ 12.0 12.1 12.2 Schrier, R. W.; Arroyo, V.; Bernardi, M.; Epstein, M.; Henriksen, J. H.; Rodés, J. Peripheral arterial vasodilation hypothesis: a proposal for the initiation of renal sodium and water retention in cirrhosis. Hepatology (Baltimore, Md.). 1988-09, 8 (5): 1151–1157 [2021-03-01]. ISSN 0270-9139. PMID 2971015. doi:10.1002/hep.1840080532. (原始内容存档于2021-05-06).
- ^ Martin, Pierre-Yves; Ginès, Pere; Schrier, Robert W. Epstein, Franklin H. , 编. Nitric Oxide as a Mediator of Hemodynamic Abnormalities and Sodium and Water Retention in Cirrhosis. New England Journal of Medicine. 1998-08-20, 339 (8): 533–541 [2021-03-01]. ISSN 0028-4793. PMID 9709047. doi:10.1056/NEJM199808203390807. (原始内容存档于2021-05-06) (英语).
- ^ Epstein, M. Hepatorenal syndrome: emerging perspectives of pathophysiology and therapy. Journal of the American Society of Nephrology: JASN. 1994-04, 4 (10): 1735–1753 [2021-03-01]. ISSN 1046-6673. PMID 8068872. (原始内容存档于2021-05-06).
- ^ Fernandez-Seara, J.; Prieto, J.; Quiroga, J.; Zozaya, J. M.; Cobos, M. A.; Rodriguez-Eire, J. L.; Garcia-Plaza, A.; Leal, J. Systemic and regional hemodynamics in patients with liver cirrhosis and ascites with and without functional renal failure. Gastroenterology. 1989-11, 97 (5): 1304–1312 [2021-03-01]. ISSN 0016-5085. PMID 2676683. doi:10.1016/0016-5085(89)91704-6. (原始内容存档于2021-05-06).
- ^ 16.0 16.1 16.2 Lenz, K.; Hörtnagl, H.; Druml, W.; Reither, H.; Schmid, R.; Schneeweiss, B.; Laggner, A.; Grimm, G.; Gerbes, A. L. Ornipressin in the treatment of functional renal failure in decompensated liver cirrhosis. Effects on renal hemodynamics and atrial natriuretic factor. Gastroenterology. 1991-10, 101 (4): 1060–1067 [2021-03-01]. ISSN 0016-5085. PMID 1832407. doi:10.1016/0016-5085(91)90734-3. (原始内容存档于2021-05-06).
- ^ Moore, K.; Ward, P. S.; Taylor, G. W.; Williams, R. Systemic and renal production of thromboxane A2 and prostacyclin in decompensated liver disease and hepatorenal syndrome. Gastroenterology. 1991-04, 100 (4): 1069–1077 [2021-03-01]. ISSN 0016-5085. PMID 2001805. doi:10.1016/0016-5085(91)90284-r. (原始内容存档于2021-05-06).
- ^ 18.0 18.1 Kaffy, F.; Borderie, C.; Chagneau, C.; Ripault, M. P.; Larzillière, I.; Silvain, C.; Beauchant, M. Octreotide in the treatment of the hepatorenal syndrome in cirrhotic patients. Journal of Hepatology. 1999-01, 30 (1): 174 [2021-03-01]. ISSN 0168-8278. PMID 9927168. doi:10.1016/s0168-8278(99)80025-7. (原始内容存档于2021-05-06).
- ^ Schroeder, E. T.; Anderson, G. H.; Smulyan, H. Effects of a portacaval or peritoneovenous shunt on renin in the hepatorenal syndrome. Kidney International. 1979-01, 15 (1): 54–61 [2021-03-01]. ISSN 0085-2538. PMID 491398. doi:10.1038/ki.1979.8. (原始内容存档于2021-05-06).
- ^ EASL clinical practice guidelines on the management of ascites, spontaneous bacterial peritonitis, and hepatorenal syndrome in cirrhosis. Journal of Hepatology. 2010-09, 53 (3): 397–417 [2021-03-01]. doi:10.1016/j.jhep.2010.05.004. (原始内容存档于2021-05-06) (英语).
- ^ Velamati, Praveena G.; Herlong, H. Franklin. Treatment of refractory ascites. Current Treatment Options in Gastroenterology. 2006, 9 (6): 530–537 [2021-03-01]. ISSN 1092-8472. PMID 17081486. doi:10.1007/s11938-006-0009-4. (原始内容存档于2021-05-06).
- ^ Sherlock, Sheila; James Dooley. Chapter 9. Diseases of the liver and biliary system. edition 11. Wiley-Blackwell. 2002. ISBN 978-0-632-05582-1.
- ^ Sort, Pau; Navasa, Miquel; Arroyo, Vicente; Aldeguer, Xavier; Planas, Ramon; Ruiz-del-Arbol, Luis; Castells, Lluis; Vargas, Victor; Soriano, Germán. Effect of Intravenous Albumin on Renal Impairment and Mortality in Patients with Cirrhosis and Spontaneous Bacterial Peritonitis. New England Journal of Medicine. 1999-08-05, 341 (6): 403–409. ISSN 0028-4793. PMID 10432325. doi:10.1056/NEJM199908053410603 (英语).
- ^ 24.0 24.1 24.2 Wong, F.; Blendis, L. New challenge of hepatorenal syndrome: prevention and treatment. Hepatology (Baltimore, Md.). 2001-12, 34 (6): 1242–1251 [2021-03-01]. ISSN 0270-9139. PMID 11732014. doi:10.1053/jhep.2001.29200. (原始内容存档于2021-05-06).
- ^ 25.0 25.1 Xu, Xiao; Ling, Qi; Zhang, Min; Gao, Feng; He, Zenglei; You, Jingya; Zheng, Shusen. Outcome of Patients With Hepatorenal Syndrome Type 1 After Liver Transplantation: Hangzhou Experience. Transplantation. 2009-05-27, 87 (10): 1514–1519. ISSN 0041-1337. PMID 19461488. doi:10.1097/TP.0b013e3181a4430b (英语).
- ^ 26.0 26.1 Guevara, M.; Ginès, P.; Fernández-Esparrach, G.; Sort, P.; Salmerón, J. M.; Jiménez, W.; Arroyo, V.; Rodés, J. Reversibility of hepatorenal syndrome by prolonged administration of ornipressin and plasma volume expansion. Hepatology (Baltimore, Md.). 1998-01, 27 (1): 35–41 [2021-03-01]. ISSN 0270-9139. PMID 9425914. doi:10.1002/hep.510270107. (原始内容存档于2021-05-06).
- ^ 27.0 27.1 Ortega, Rolando; Ginès, Pere; Uriz, Juan; Cárdenas, Andrés; Calahorra, Blas; De Las Heras, Dara; Guevara, Mónica; Bataller, Ramón; Jiménez, Wladimiro. Terlipressin therapy with and without albumin for patients with hepatorenal syndrome: results of a prospective, nonrandomized study. Hepatology (Baltimore, Md.). 2002-10, 36 (4 Pt 1): 941–948 [2021-03-01]. ISSN 0270-9139. PMID 12297842. doi:10.1053/jhep.2002.35819. (原始内容存档于2021-05-06).
- ^ Ginès, Pere; Cárdenas, Andrés; Arroyo, Vicente; Rodés, Juan. Management of Cirrhosis and Ascites. New England Journal of Medicine. 2004-04-15, 350 (16): 1646–1654. ISSN 0028-4793. PMID 15084697. doi:10.1056/NEJMra035021 (英语).
- ^ Martín-Llahí, Marta; Pépin, Marie-Noëlle; Guevara, Mónica; Díaz, Fernando; Torre, Aldo; Monescillo, Alberto; Soriano, Germán; Terra, Carlos; Fábrega, Emilio. Terlipressin and albumin vs albumin in patients with cirrhosis and hepatorenal syndrome: a randomized study. Gastroenterology. 2008-05, 134 (5): 1352–1359 [2021-03-01]. ISSN 1528-0012. PMID 18471512. doi:10.1053/j.gastro.2008.02.024. (原始内容存档于2021-05-06).
- ^ Pomier-Layrargues, Gilles; Paquin, Sarto C.; Hassoun, Ziad; Lafortune, Michel; Tran, Albert. Octreotide in hepatorenal syndrome: a randomized, double-blind, placebo-controlled, crossover study. Hepatology (Baltimore, Md.). 2003-07, 38 (1): 238–243 [2021-03-01]. ISSN 0270-9139. PMID 12830007. doi:10.1053/jhep.2003.50276. (原始内容存档于2021-05-06).
- ^ Angeli, P.; Volpin, R.; Gerunda, G.; Craighero, R.; Roner, P.; Merenda, R.; Amodio, P.; Sticca, A.; Caregaro, L. Reversal of type 1 hepatorenal syndrome with the administration of midodrine and octreotide. Hepatology (Baltimore, Md.). 1999-06, 29 (6): 1690–1697 [2021-03-01]. ISSN 0270-9139. PMID 10347109. doi:10.1002/hep.510290629. (原始内容存档于2021-05-06).
- ^ Esrailian, Eric; Pantangco, Eugene R.; Kyulo, Namgyal L.; Hu, Ke-Qin; Runyon, Bruce A. Octreotide/Midodrine therapy significantly improves renal function and 30-day survival in patients with type 1 hepatorenal syndrome. Digestive Diseases and Sciences. 2007-03, 52 (3): 742–748 [2021-03-01]. ISSN 0163-2116. PMID 17235705. doi:10.1007/s10620-006-9312-0. (原始内容存档于2021-05-06).
- ^ Gülberg, V.; Bilzer, M.; Gerbes, A. L. Long-term therapy and retreatment of hepatorenal syndrome type 1 with ornipressin and dopamine. Hepatology (Baltimore, Md.). 1999-10, 30 (4): 870–875 [2021-03-01]. ISSN 0270-9139. PMID 10498636. doi:10.1002/hep.510300430. (原始内容存档于2021-05-06).
- ^ Gluud, Lise Lotte; Christensen, Kurt; Christensen, Erik; Krag, Aleksander. Terlipressin for hepatorenal syndrome. The Cochrane Database of Systematic Reviews. 2012-09-12, (9): CD005162 [2021-03-01]. ISSN 1469-493X. PMID 22972083. doi:10.1002/14651858.CD005162.pub3. (原始内容存档于2021-05-06).
- ^ Fernández, Javier; Navasa, Miquel; Planas, Ramón; Montoliu, Silvia; Monfort, David; Soriano, German; Vila, Carmen; Pardo, Alberto; Quintero, Enrique. Primary prophylaxis of spontaneous bacterial peritonitis delays hepatorenal syndrome and improves survival in cirrhosis. Gastroenterology. 2007-09, 133 (3): 818–824 [2021-03-01]. ISSN 0016-5085. PMID 17854593. doi:10.1053/j.gastro.2007.06.065. (原始内容存档于2021-05-06).
- ^ 36.0 36.1 Akriviadis, E.; Botla, R.; Briggs, W.; Han, S.; Reynolds, T.; Shakil, O. Pentoxifylline improves short-term survival in severe acute alcoholic hepatitis: a double-blind, placebo-controlled trial. Gastroenterology. 2000-12, 119 (6): 1637–1648 [2021-03-01]. ISSN 0016-5085. PMID 11113085. doi:10.1053/gast.2000.20189. (原始内容存档于2021-05-06).
- ^ Holt, S.; Goodier, D.; Marley, R.; Patch, D.; Burroughs, A.; Fernando, B.; Harry, D.; Moore, K. Improvement in renal function in hepatorenal syndrome with N-acetylcysteine. Lancet (London, England). 1999-01-23, 353 (9149): 294–295 [2021-03-01]. ISSN 0140-6736. PMID 9929029. doi:10.1016/s0140-6736(05)74933-3. (原始内容存档于2021-05-06).
- ^ Clewell, J. D.; Walker-Renard, P. Prostaglandins for the treatment of hepatorenal syndrome. The Annals of Pharmacotherapy. 1994-01, 28 (1): 54–55 [2021-03-01]. ISSN 1060-0280. PMID 8123962. (原始内容存档于2021-05-06).
- ^ 39.0 39.1 Wong, Florence; Pantea, Lavinia; Sniderman, Kenneth. Midodrine, octreotide, albumin, and TIPS in selected patients with cirrhosis and type 1 hepatorenal syndrome. Hepatology (Baltimore, Md.). 2004-07, 40 (1): 55–64 [2021-03-01]. ISSN 0270-9139. PMID 15239086. doi:10.1002/hep.20262. (原始内容存档于2021-05-06).
- ^ Guevara, Mónica; Rodés, Juan. Hepatorenal syndrome. The International Journal of Biochemistry & Cell Biology. 2005-01, 37 (1): 22–26 [2021-03-01]. ISSN 1357-2725. PMID 15381144. doi:10.1016/j.biocel.2004.06.007. (原始内容存档于2021-05-06).
- ^ Mitzner, S. R.; Stange, J.; Klammt, S.; Risler, T.; Erley, C. M.; Bader, B. D.; Berger, E. D.; Lauchart, W.; Peszynski, P. Improvement of hepatorenal syndrome with extracorporeal albumin dialysis MARS: results of a prospective, randomized, controlled clinical trial. Liver Transplantation: Official Publication of the American Association for the Study of Liver Diseases and the International Liver Transplantation Society. 2000-05, 6 (3): 277–286 [2021-03-01]. ISSN 1527-6465. PMID 10827226. doi:10.1002/lt.500060326. (原始内容存档于2021-05-06).
- ^ Dundar, Halit Ziya. Management of hepatorenal syndrome. World Journal of Nephrology. 2015, 4 (2): 277 [2021-03-01]. ISSN 2220-6124. PMC 4419138
 . PMID 25949942. doi:10.5527/wjn.v4.i2.277. (原始内容存档于2021-05-06) (英语).
. PMID 25949942. doi:10.5527/wjn.v4.i2.277. (原始内容存档于2021-05-06) (英语).
- ^ Wong, Leslie P.; Blackley, Molly P.; Andreoni, Kenneth A.; Chin, Hyunsook; Falk, Ronald J.; Klemmer, Philip J. Survival of liver transplant candidates with acute renal failure receiving renal replacement therapy. Kidney International. 2005-07, 68 (1): 362–370 [2021-03-01]. ISSN 0085-2538. PMID 15954928. doi:10.1111/j.1523-1755.2005.00408.x. (原始内容存档于2021-05-06).
- ^ Hepatorenal syndrome. www.uptodate.com. [2017-11-25]. (原始内容存档于2020-02-27).
- ^ 45.0 45.1 Ginès, Pere; Schrier, Robert W. Renal Failure in Cirrhosis. New England Journal of Medicine. 2009-09-24, 361 (13): 1279–1290. ISSN 0028-4793. PMID 19776409. doi:10.1056/NEJMra0809139 (英语).
- ^ Wadei, Hani M.; Mai, Martin L.; Ahsan, Nasimul; Gonwa, Thomas A. Hepatorenal Syndrome: Pathophysiology and Management. Clinical Journal of the American Society of Nephrology. 2006-09, 1 (5): 1066–1079. ISSN 1555-9041. PMID 17699328. doi:10.2215/CJN.01340406 (英语).
- ^ Alessandria, Carlo; Ozdogan, Osman; Guevara, Mónica; Restuccia, Tea; Jiménez, Wladimiro; Arroyo, Vicente; Rodés, Juan; Ginès, Pere. MELD score and clinical type predict prognosis in hepatorenal syndrome: relevance to liver transplantation. Hepatology (Baltimore, Md.). 2005-06, 41 (6): 1282–1289 [2021-03-01]. ISSN 0270-9139. PMID 15834937. doi:10.1002/hep.20687. (原始内容存档于2021-05-06).
- ^ Low, G.; Alexander, G. J. M.; Lomas, D. J. Hepatorenal Syndrome: Aetiology, Diagnosis, and Treatment. Gastroenterology Research and Practice. 2015, 2015: 1–11 [2017-11-25]. ISSN 1687-6121. PMC 4306364
 . PMID 25649410. doi:10.1155/2015/207012. (原始内容存档于2021-05-06) (英语).
. PMID 25649410. doi:10.1155/2015/207012. (原始内容存档于2021-05-06) (英语).
- ^ Better, O. S. Renal and cardiovascular dysfunction in liver disease. Kidney International. 1986-02, 29 (2): 598–607 [2021-03-01]. ISSN 0085-2538. PMID 3702216. doi:10.1038/ki.1986.40. (原始内容存档于2021-05-06).
- ^ Helwig, F. C.; Schutz, C. B. A liver kidney syndrome. Clinical, pathological and experimental studies.. Surg Gynaecol Obstet. 1932, 55: 570–580 [2021-03-01]. (原始内容存档于2021-05-06) (英国英语).
- ^ Hecker, R.; Sherlock, S. Electrolyte and circulatory changes in terminal liver failure. Lancet (London, England). 1956-12-01, 271 (6953): 1121–1125 [2021-03-01]. ISSN 0140-6736. PMID 13377688. doi:10.1016/s0140-6736(56)90149-0. (原始内容存档于2021-05-06).
- ^ Wadei, Hani M.; Mai, Martin L.; Ahsan, Nasimul; Gonwa, Thomas A. Hepatorenal Syndrome: Pathophysiology and Management. Clinical Journal of the American Society of Nephrology. 2006-09, 1 (5): 1066–1079. ISSN 1555-9041. PMID 17699328. doi:10.2215/CJN.01340406 (英语).
- ^ Koppel, Marcelo H.; Coburn, Jack W.; Mims, Matlock M.; Goldstein, Howard; Boyle, James D.; Rubini, Milton E. Transplantation of Cadaveric Kidneys from Patients with Hepatorenal Syndrome: Evidence for the Functional Nature of Renal Failure in Advanced Liver Disease. New England Journal of Medicine. 1969-06-19, 280 (25): 1367–1371. ISSN 0028-4793. PMID 4890476. doi:10.1056/NEJM196906192802501 (英语).
