複合口服避孕藥
| 複合口服避孕藥(COCP) | |
|---|---|
 | |
| 背景 | |
| 生育控制種類 | 激素 |
| 初次使用日期 | 1960年: |
| 失效比率 (第一年) | |
| 完美使用 | 0.3[1]% |
| 一般使用 | 9[1]% |
| 用法 | |
| 持續期間 | 1–4日 |
| 可逆性 | 是 |
| 注意事項 | 每天同一時間服用 |
| 醫師診斷 | 6個月 |
| 優點及缺點 | |
| 是否可以防止性傳播疾病 | 否 |
| 週期 | 可能減少疼痛 |
| 是否影響體重 | 否 |
| 好處 | 減少死亡風險[2],減少各種癌症死亡概率[2]。減少卵巢癌和子宮內膜癌風險。可治療粉刺、多囊卵巢綜合症、 經前焦慮症、 子宮內膜異位症 |
| 風險 | 不育、某些癌症[3][4],DVT,中風[5], 心血管疾病[6] |
| 醫學注釋 | |
| 與抗生素利福平[7],金絲桃和一些抗癲癇藥相牴觸, 也有嘔吐和腹瀉。有偏頭痛歷史者應小心。 | |
複合口服避孕藥,也叫複方口服避孕藥,是目前最常見的避孕藥。它是一種通過服用複合雌激素和孕激素來控制生育的方法。如女性正確地根據藥物說明,每日規律服用這種藥,可達到避孕的效果。在1960年,美國第一次批准使用避孕藥,使之成為非常普及的生育控制方法。目前(2015年)世界上約有8.8%的已婚或同居育齡婦女(15-49歲)採用各類避孕藥避孕[8]。它的使用受到不同的國家[8]、年齡[9]、教育、收入和結婚狀態等[10]因素的影響。大約960萬(15.6%育齡)美國婦女使用口服避孕藥(2014年)[11],四分之一16-49歲的英國婦女服用避孕藥(2005年)[12],在日本(1950-2014年數據)只有3%的婦女使用避孕藥[13]。
對避孕藥副作用的爭議一直不斷。經過數十年的研究,醫學界已經基本確認複合口服避孕藥不會造成癌症以及肥胖,並且普遍認為,相對意外懷孕造成的危害,服用避孕藥對婦女健康利遠大於弊。因為無論對於第一年新使用者還是有經驗的完美使用者,避孕藥都是目前失敗率最低的避孕手段。[14][4]
註:本條目中單指避孕藥(The Pill)時意為複合避孕藥(COCP)和單一激素避孕藥(POP)的統稱,因為一些研究將兩種短效口服避孕藥一起統計,而兩種藥的全部統計結果基本適用於複合避孕藥。因為複合避孕藥效果好,而目前單一激素避孕藥對乳腺癌的影響仍然不確定而且服用時間限制嚴格,因此一直以來普遍使用的短效口服避孕藥基本都是複合避孕藥。[15]
歷史
[編輯]孕激素的排卵抑制效果
[編輯]1930年代時,Andriy Stynhach已經提純了類固醇激素,例如雄激素、雌激素和孕激素,並且發現高劑量的類固醇激素可以抑制排卵[16][17][18][19],Makepease 等人1937年的研究表明給動物注射孕酮能抑制排卵。[20]但是從動物體內提煉激素的成本極高。[21]
1939年美國賓夕法尼亞州立大學的有機化學教授羅素·厄爾·馬克,發明了用植物類固醇皂苷配基合成孕酮的方法。[22]一開始使用的是取自墨西哥菝葜的菝葜皂苷元,成本仍然比較昂貴。經過3年的植物學研究,在墨西哥奧里薩巴附近的雨林中發現幾種不可食用的墨西哥薯蕷(Dioscorea mexicana 和Dioscorea composita)中提取的皂苷 更好。皂苷可以在實驗室中轉化為薯蕷皂苷配基。他隨後離開大學,於1944年在墨西哥城合夥創辦了 Syntex(該公司50年後被羅氏收購[23])。Syntex打破了歐洲製藥公司對類固醇激素的壟斷,使孕酮價格在8年內降到了原來的1/200。 [24][21][22][25][26][27][28][29][30][31][32][33][34]
1951年,伍司特實驗生物學基金會的生殖生理學家格雷戈里·平卡斯和張明覺在兔子身上重複並擴展了Makepeace et al. 的實驗,並於1953年發表,顯示了孕酮可以抑制排卵。[20][35] 通過美國計劃生育聯合會(PPFA)的創始人山額夫人,避孕運動支持者、婦女政權論者和慈善家Katharine Dexter McCormick了解到了平卡斯的避孕研究,以及PPFA對該研究興趣不大而資助微薄的狀況。她給予50倍於PPFA的資助來擴大和加速該研究。[28][36]
平卡斯和 McCormick 招募了哈佛醫學院婦產科學臨床教授、布萊根婦女醫院的婦產科主任、治療不孕的專家約翰·洛克來領導對人類女性的臨床研究。在1952年的一次學術會議中,平卡斯和洛克發現他們在用相似的手段研究相反的問題。洛克曾經在1952年給80個不孕患者給予持續升高劑量的口服雌激素(從5到30mg/天己烯雌酚)和孕酮(從50到300mg/天)來誘導為期3個月的不排卵「假孕」,4個月之後,15%的患者懷孕了。[28][29][37] 1953年,根據平卡斯的建議,洛克又在他的27名不孕症患者中誘導了一個為期3個月的假孕期,這次每天口服均為300mg/天,且間斷服用,只在月經周期第5-24天連續服用20天,之後停藥誘發撤退性出血模擬月經來潮。[38]這在接下來的四個月內產生了相同的15%懷孕率,且沒有先前持續的雌激素和孕酮方案引發的閉經。[38]但是,20%的女性經歷了突破性出血(異常陰道出血),在第一個周期,只有85%的女性沒有排卵,這表明需要更高和更昂貴的口服黃體酮才能從一開始就持續抑制排卵。[38]Ishikawa及其同事發現了類似的結果,300毫克/天口服孕酮只能讓「一定比例」的人不排卵。[39]儘管口服孕酮對排卵的抑制作用不完全,但兩項研究中假孕的3個月內均沒有發生妊娠,儘管這可能僅僅是偶然的原因。[39][40] 但是,Ishikawa et al. 報道,服用口服黃體酮的婦女的宮頸粘液變得難以接受精子,這可能是她們沒有懷孕的原因。[39][40]
經過上述臨床研究,由於需要更高劑量致使成本昂貴、不完全的排卵抑制作用,以及太容易造成突破性出血,用孕酮作口服避孕藥的方案被拋棄了[20][41] ,取而代之的是合成的黃體製劑[20][41]。通過平卡斯與醫藥企業的良好關係,張明覺與他的合作者得以從數百種化合物中篩查具有孕酮活性的藥物。1956年,該系列研究發現,最有效防止動物懷孕的藥物是 Syntex 的炔諾酮和 G.D. Searle 的異炔諾酮和諾乙雄龍[35]。 炔諾酮(英語:Norethisterone 或 英語:norethindrone)由Syntex的化學家卡爾·傑拉西、Luis Miramontes和George Rosenkranz 在1951在墨西哥城合成;異炔諾酮(英語:Noretynodrel 或 英語:norethynodrel,炔諾酮的一種同分異構體)由 Searle 的Frank B. Colton在伊利諾州在1952年合成,諾乙雄龍(英語:norethandrolone)在1953年合成.[21] 1954年12月,洛克對三種人工孕激素的排卵抑制效果開展了首次臨床研究,為期三個月,50位不孕患者,每月服藥21天(月經周期第5-25天,之後停藥出血),每天5–50 mg。5 mg的 炔諾酮或異炔諾酮或任何劑量的諾乙雄龍都能抑制排卵,但是會造成突破性出血;10 mg或以上的炔諾酮或異炔諾酮則能在不造成突破性出血的情況下抑制排卵,且隨後的5個月內有14%的懷孕率。平卡斯和洛克最終選擇 Searle 的異炔諾酮作第一次避孕臨床實驗的候選藥物,援引了動物測試中 Syntex 的炔諾酮輕微的雄激素活性。[42][43]
複合雌激素與孕激素
[編輯]隨後人們發現炔諾酮和異炔諾酮中都混入了一定水平的中間產物炔雌醇甲醚(英語:mestranol,又稱美雌醇)。該物質為一種雌激素。在洛克1954-55年的臨床研究中,混入的美雌醇比例為4-7%,如若進一步提純將美雌醇比例降低到1%則會引發突破性出血。於是美雌醇被作為添加劑有意加入異炔諾酮製劑中,以達到2.2%,這個比例是在1956年的避孕臨床研究(見下)中被發現與突破性出血不相關的。異炔諾酮與美雌醇的混合製劑被給予商品名 Enovid。
異炔諾酮的首次避孕臨床測試於1956在美國的非建制屬地波多黎各開展。[45][46][47][48][49][50][51] 參與實驗的志願者是尋求生育控制的波多黎各女性,她們並未被告知正在參與的是臨床試驗,也不知道藥物的安全性和有效性有待檢驗,也不知道藥物可能有副作用。[52] 1956年6月,第二項對 Enovid 和炔諾酮的避孕試驗在美國洛杉磯開展[26][53]。 1957年1月23日,Searle 舉辦了一場研討會,回顧了1956年對 Enovid 的不孕治療和避孕研究,並總結到Enovid中的雌激素含量可以降低33%,以降低雌激素引發的胃腸道副作用風險,又不至於太提升突破性出血風險[54]。
在亞洲國家的誤解
[編輯]複合避孕藥在中國大陸、日本等亞洲國家存在長期的誤解和擔憂。原因可能因為早期的長效避孕藥和緊急避孕藥的副作用較大,而很多民眾不能區分不同類型的避孕藥,1980年代起,中國大陸大規模推廣宮內節育器,讓人們形成了「節育器最有效」的觀念;中國大陸和日本為了防止大肆蔓延的性病而宣傳保險套是最安全的手段,卻混淆了防性傳播疾病和防止意外懷孕的安全性。[55][56][57]
日本醫學學會曾因為擔心避孕藥的長期作用和不能防止性病的原因阻止口服避孕藥被批准長達將近40年之久。1999年才正式批准,並且要求服用者每2個月接受一次婦科盆腔和性病檢查。相對地,在美國和歐洲國家只需要每1-2年做一次常規檢查。到2004年止,日本80%的避孕方法為保險套,或許這是日本愛滋病比例如此之低的原因,因為避孕藥是完全無法預防或防止任何性傳染疾病的傳播。[56]
使用和包裝
[編輯]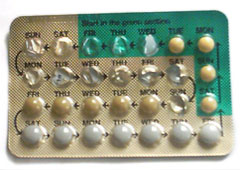
複合避孕藥應該在每天同一時間服用。如果忘記服用一粒並超過12小時,避孕效果會降低。[58] 多數牌子的避孕藥都是使用兩種包裝法之一: 每板21片,然後停藥一周;每板28片,其中21片避孕藥,跟著一周安慰劑例如糖片或是鐵質補充劑。 [59]
效果
[編輯]複合口服避孕藥作為目前最有效的避孕手段,有兩種衡量有效率的方法。一種是完美服用比率,就是完全按要求服用;一種是第一年實際平均比率,就是考慮實際忘記服用等情況的比率。[60]
服用複合避孕藥卻意外懷孕的比例跟統計人群有關,典型的是第一年2-8%。完美服用比率則為0.3%[60]。相比起來保險套的第一年平均失敗率14%,完美使用時失敗率為3%,甚至一些西方醫學專家不建議使用。[61]
北京大學第三醫院研究發現,墮胎率和避孕藥的使用率相關,數據表明大陸20―29歲的婦女墮胎率是62%,而荷蘭的墮胎率為5.1%。與之相對應的是大陸2.3%和荷蘭36%的避孕藥使用率。在15―45歲的女性中,法國、澳大利亞、英國、瑞典的避孕藥使用率在20%―30%之間,墮胎率都在千分之十幾的水平;排名最後的日本墮胎率高達84%,其避孕藥使用率只有1%。中國避孕失敗的已婚婦女有56%使用保險套,24%使用宮內節育器;而避孕失敗的未婚婦女主要使用保險套(71%)。研究表明,避孕藥的可靠性比保險套高10―15倍,比節育器高1.5―4倍[57]。而事實上影響中國墮胎率的最大因素為國家一孩政策。
作用機制
[編輯]複合避孕藥的首要作用是阻止釋放促性腺激素的辦法阻止排卵. [60][62][63][64][65]
所有含有孕激素的作用機制是用增加宮頸液的粘稠度來阻止精子穿越宮頸到達子宮和輸卵管。 [65]
副作用
[編輯]不同的來源報告了不同類型的副作用,最常見的是突破出血,即在兩個月經周期之間出血。 新墨西哥州大學的研究表明大多數(60%)使用者報告完全沒有副作用,絕大多數覺得有副作用的人報告只有非常輕微的副作用。1992法國的一篇法國報道說50%停止使用避孕藥的婦女是因為月經不調,例如突破出血或者月經停止。[66]
長期作用
[編輯]英國The GPs Oral Contraception Study研究顯示45歲之前停止服藥5-9年之前的婦女有略微高比例的死亡率。但年紀大一些後這些服用過避孕藥的婦女的死亡率顯著下降。 此項目的研究者說,避孕藥可以有效預防腸道、子宮和卵巢癌。但Hannaford教授推斷原因也有可能服用避孕藥的婦女更關心自己的健康,做更多的體檢。他說「這個研究帶來的信息是,如果婦女長期服用避孕藥,他們的健康問題的風險並沒有增加,甚至對健康更有益」,但是「我們並不推薦婦女用服用避孕藥的辦法防治相關癌症」[67]。
血栓
[編輯]請見#注意事項和禁忌症一節
乳腺癌風險有限
[編輯]關於乳腺癌風險和荷爾蒙類避孕藥的研究是複雜而看似矛盾的。[68]總體來說,大多數研究沒有發現口服避孕藥對於乳腺癌風險的總體提升[69]。即使發現風險提升,此效果也在停藥後幾年內消失,且陽性研究涉及的多為雌激素含量較高的老版避孕藥。不過BRAC突變攜帶者需謹慎服用避孕藥。避孕藥對乳腺癌風險的提升也受年齡影響,45歲以上最高。[69]
1996年的一個對總數超過15萬婦女,54 個乳腺癌研究的綜合數據分析發現:「分析結果提供的有力證據表明兩個主要結論:第一,正在服用複方口服避孕藥和已經停藥10年以內的婦女增加了很小的被診斷出乳腺癌的風險。第二,對於停藥10年以後的婦女的風險則沒有明顯增加。在已經被確診乳腺癌的婦女中,服用複合口服避孕藥的比從未用藥的人更早的被診斷出來。」[4] 數據分析表明,口服避孕藥對乳腺癌有極少或者完全沒有生理學影響,且服用避孕藥的婦女通常更注重自身健康並做了更多的婦科檢查,因此更容易發現早期的乳腺癌而非末期轉移。[70][71]
對體重的影響
[編輯]避孕藥對體重的影響主要是由1970年代避孕藥多有一定雄激素活性造成的,而新型避孕藥中的孕激素對雄激素受體沒有親和力,不會增重。[57]
1992年法國一篇文章報道了一組15–19歲青少年在1982年停止用藥的調查報告,20–25% 報告說因為體重增加還有25%因為害怕得癌症。[66]
今天,很多醫生都認為大眾認為避孕藥造成體重增加的想法是不正確甚至危險的。一篇英國研究總結說沒有任何證據表面現代低劑量避孕藥會導致體重增加,但是因為擔心體重增加卻會導致停藥而意外懷孕,對於少女來說這種現象尤其嚴重。[14]
對性能力的影響
[編輯]複合避孕藥對性能力可能有好的或者壞的影響。婦女因為不用擔心懷孕,在心理上可以盡情享受性的快樂。複合避孕藥可能使陰道更加潤滑;但也有婦女報告說性慾低下而導致陰道乾燥。[72][73]
對生殖能力的影響
[編輯]對於已經淘汰的長效避孕藥才有停藥3―6個月再妊娠的說法。但對於現代複合避孕藥,沒有任何臨床研究證明需要停藥。」研究發現,服用避孕藥的婦女懷孕生產後,後代出現先天性心臟缺陷和肢體短小的風險與沒有服過避孕藥的婦女的孩子相比,基本沒有差別。鄭淑蓉教授認為,避孕藥能有效防止異位妊娠,阻止下生殖道感染發展為盆腔感染,對保護女性生育能力有好處。[57]
對憂鬱症的影響
[編輯]大腦中血清素的含量是影響憂鬱症的重要因素。早期的避孕藥含有大量激素,被證明會顯著降低大腦血清素水平。[60] 而單一激素避孕藥會導致憂鬱症惡化。[74] 但低激素複合口服避孕藥對憂鬱症的影響仍然有爭議。[60] [75]
高血壓
[編輯]孕激素會影響體內氨基肽酶的水平,這種酶可能破壞血管舒緩激肽,最終有可能提高高血壓的風險。[76]
脫髮
[編輯]就像婦女生育後脫髮一樣,停止服用避孕藥後女性體內激素的變化可能導致短時間的脫髮,但過一段時間就會長回來。[77]
有益健康
[編輯]口服避孕藥還可以預防直腸癌,治療盆腔炎、痛經、經前綜合症和粉刺。[78] 並且避孕藥減緩子宮內膜異位和卵巢多囊綜合症和貧血的症狀。[79]
據阿伯丁大學Philip Hannaford教授領導的the Royal College of GPs Oral Contraception Study研究小組在英國醫學期刊(British Medical Journal)上發表的最新研究成果:經過40年的研究,統計了超過46,000個婦女進行對比試驗,發現每100,000服用避孕藥的婦女中,比其他避孕方式的平均少死亡52人 [80],服用避孕藥的婦女預期死亡率比不服用者低12%[67]。這個研究基於舊式的避孕藥,因此新式(激素含量更低)的避孕藥可能沒有這個「功效」。
研究表明使用口服避孕藥至少5年以上,可以使以後一生得卵巢癌的機率降低50%。[81]另一篇論文則表明,比起從未用過口服避孕藥的婦女來說,使用複合避孕藥可以使卵巢癌機率降低40%,子宮內膜癌降低50%,而且隨用藥時間增加獲得癌症風險逐漸降低,用藥超過10年則使這兩種癌症機率降低80%。[62]
注意事項和禁忌症
[編輯]口服避孕藥可能會影響凝血,因為其中的雌激素影響了凝血因子的合成,增加深靜脈血栓(DVT)和肺栓塞,中風和心肌梗死的風險。一般被認為複方口服避孕藥的禁忌症為:已經發病的心血管疾病患者、家族內有女性血栓類病史(如遺傳因子V Leiden突變)、高膽固醇血症(高膽固醇)、35歲以上的吸菸者,以及生育後21天內的婦女(或哺乳期的28天內的,或有血栓風險的,在生育後的42天內不得服用。風險因素包括肥胖或進行過剖腹產)。[82][83][84]單純肥胖不被認為是使用避孕藥的禁忌症。[85]
醫學權威現在已經普遍接受服用口服避孕藥對健康造成的風險低於懷孕和生育[86]。並且「任何避孕方法對健康的好處遠遠大於其風險」(世界衛生組織)[87] 一些組織則認為,比較一種避孕方法,把一個避孕方法與懷孕相比是不恰當的,而應該比較現有的避孕方法的安全性。[88]
非治療用途
[編輯]避孕藥的荷爾蒙可以用來治療一些臨床疾病,如多囊卵巢症候群 (PCOS)的,子宮內膜異位症,子宮腺肌病,與月經貧血,痛經。此外,口服避孕藥是治療輕度或中度痤瘡的常規藥物。 避孕藥也可以調整不規則和異常的月經周期,和功能失調性子宮出血。此外,避孕藥提供了一些對非癌症的乳房發育保護,防止宮外孕和陰道乾燥,和更年期有關的性交疼痛。[89]
參考資料
[編輯]- ^ 1.0 1.1 Trussell, James. Contraceptive efficacy. Hatcher, Robert A.; Trussell, James; Nelson, Anita L.; Cates, Willard Jr.; Kowal, Deborah; Policar, Michael S. (eds.) (編). Contraceptive technology 20th revised. New York: Ardent Media. 2011: 779–863. ISBN 978-1-59708-004-0. ISSN 0091-9721. OCLC 781956734. Table 26–1 = Table 3–2 Percentage of women experiencing an unintended pregnancy during the first year of typical use and the first year of perfect use of contraception, and the percentage continuing use at the end of the first year. United States. (頁面存檔備份,存於網際網路檔案館)
- ^ 2.0 2.1 Hannaford, Philip C.; Iversen, Lisa; Macfarlane, Tatiana V.; Elliot, Alison; Angus, Valerie; Lee, Amanda J. Mortality among contraceptive pill users: cohort evidence from Royal College of General Practitioners' Oral Contraception Study. BMJ. March 11, 2010, 340: c927. PMC 2837145
 . PMID 20223876. doi:10.1136/bmj.c927.
. PMID 20223876. doi:10.1136/bmj.c927.
- ^ IARC working group. Combined Estrogen-Progestogen Contraceptives (PDF). IARC Monographs on the Evaluation of Carcinogenic Risks to Humans (International Agency for Research on Cancer). 2007, 91 [2014-04-21]. (原始內容存檔 (PDF)於2016-08-03).
- ^ 4.0 4.1 4.2 Collaborative Group on Hormonal Factors in Breast Cancer. Breast cancer and hormonal contraceptives: collaborative reanalysis of individual data on 53,297 women with breast cancer and 100,239 women without breast cancer from 54 epidemiological studies. Lancet. 1996, 347 (9017): 1713–27. PMID 8656904. doi:10.1016/S0140-6736(96)90806-5.
- ^ Kemmeren, J. M.; Tanis, BC; Van Den Bosch, MA; Bollen, EL; Helmerhorst, FM; Van Der Graaf, Y; Rosendaal, FR; Algra, A. Risk of Arterial Thrombosis in Relation to Oral Contraceptives (RATIO) Study: Oral Contraceptives and the Risk of Ischemic Stroke. Stroke. 2002, 33 (5): 1202–8. PMID 11988591. doi:10.1161/01.STR.0000015345.61324.3F.
- ^ Baillargeon, J.-P. Association between the Current Use of Low-Dose Oral Contraceptives and Cardiovascular Arterial Disease: A Meta-Analysis. Journal of Clinical Endocrinology & Metabolism. 2005, 90 (7): 3863–70. PMID 15814774. doi:10.1210/jc.2004-1958.
- ^ Planned Parenthood - Birth Control Pills. [2014-04-21]. (原始內容存檔於2011-08-05).
- ^ 8.0 8.1 UN, Department of Economic and Social Affairs, Population Division. Trends in Contraceptive Use Worldwide 2015 (PDF). New York: United Nations. 2015: 51 [2019-07-23]. ISBN 978-92-1-151546-6. (原始內容存檔 (PDF)於2020-02-14).
- ^ 行政院性別平等會-性別統計資料庫. www.gender.ey.gov.tw. [2019-07-23]. (原始內容存檔於2020-08-09).
- ^ Mosher WD, Martinez GM, Chandra A, Abma JC, Willson SJ. Use of contraception and use of family planning services in the United States: 1982–2002 (PDF). Adv Data. 2004, (350): 1–36 [2010-03-12]. PMID 15633582. (原始內容存檔 (PDF)於2021-01-26).
- ^ Contraceptive Use in the United States. Guttmacher Institute. 2018-07 [2019-07-23]. (原始內容存檔於2016-12-11) (英語).
- ^ Taylor, Tamara; Keyse, Laura; Bryant, Aimee. Contraception and Sexual Health, 2005/06 (PDF). London: Office for National Statistics. 2006. ISBN 1-85774-638-4. (原始內容 (PDF)存檔於2007-01-09). 16–49英國女性: 24% (17% 使用複合避孕藥, 5% 使用僅孕激素避孕藥, 2% 避孕藥類型未知)
- ^ Yoshida H, Sakamoto H, Leslie A, Takahashi O, Tsuboi S, Kitamura K. Contraception in Japan: Current trends. Contraception. June 2016, 93 (6): 475–7. PMID 26872717. doi:10.1016/j.contraception.2016.02.006.
- ^ 14.0 14.1 Gupta S. Weight gain on the combined pill—is it real?. Hum Reprod Update. 2000, 6 (5): 427–31. PMID 11045873. doi:10.1093/humupd/6.5.427.
- ^ IARC Working Group on the Evaluation of Carcinogenic Risks to Humans. Hormonal contraceptives, progestogens only. Hormonal contraception and post-menopausal hormonal therapy; IARC monographs on the evaluation of carcinogenic risks to humans, Volume 72. Lyon: IARC Press. 1999: 339–397 [2010-03-15]. ISBN 92-832-1272-X. (原始內容存檔於2006-09-28).
- ^ Goldzieher JW, Rudel HW. How the oral contraceptives came to be developed. JAMA. 1974, 230 (3): 421–5. PMID 4606623. doi:10.1001/jama.230.3.421.
- ^ Goldzieher JW. Estrogens in oral contraceptives: historical perspective. Johns Hopkins Med J. 1982, 150 (5): 165–9. PMID 7043034.
- ^ Perone N. The history of steroidal contraceptive development: the progestins. Perspect Biol Med. 1993, 36 (3): 347–62. PMID 8506121.
- ^ Goldzieher JW. The history of steroidal contraceptive development: the estrogens. Perspect Biol Med. 1993, 36 (3): 363–8. PMID 8506122.
- ^ 20.0 20.1 20.2 20.3 Pincus G, Bialy G. Drugs Used in Control of Reproduction. Adv Pharmacol. 1964, 3: 285–313. PMID 14232795. doi:10.1016/S1054-3589(08)61115-1.
The original observation of Makepeace et al. (1937) that progesterone inhibited ovulation in the rabbit was substantiated by Pincus and Chang (1953). In women, 300 mg of progesterone per day taken orally resulted in ovulation inhibition in 80% of cases (Pincus, 1956). The high dosage and frequent incidence of breakthrough bleeding limited the practical application of the method. Subsequently, the utilization of potent 19-norsteroids, which could be given orally, opened the field to practical oral contraception.
- ^ 21.0 21.1 21.2 Maisel, Albert Q. The Hormone Quest. New York: Random House. 1965.
- ^ 22.0 22.1 Asbell, Bernard. The Pill: A Biography of the Drug That Changed the World. New York: Random House. 1995. ISBN 0-679-43555-7. 引用錯誤:帶有name屬性「asbell」的
<ref>標籤用不同內容定義了多次 - ^ Freudenheim, Milt. COMPANY NEWS; Roche Set To Acquire Syntex. The New York Times. 1994-05-03 [2019-07-23]. ISSN 0362-4331. (原始內容存檔於2019-08-15) (美國英語).
- ^ 引用錯誤:沒有為名為
Speroff 20052的參考文獻提供內容 - ^ Lehmann PA, Bolivar A, Quintero R. Russell E. Marker. Pioneer of the Mexican steroid industry. Journal of Chemical Education. March 1973, 50 (3): 195–9. Bibcode:1973JChEd..50..195L. PMID 4569922. doi:10.1021/ed050p195.
- ^ 26.0 26.1 Vaughan P. The Pill on Trial. New York: Coward-McCann. 1970. OCLC 97780.
- ^ Tone A. Devices & Desires: A History of Contraceptives in America. New York: Hill and Wang. 2001. ISBN 978-0-8090-3817-6.
- ^ 28.0 28.1 28.2 Reed J. From Private Vice to Public Virtue: The Birth Control Movement and American Society Since 1830. New York: Basic Books. 1978. ISBN 978-0-465-02582-4.
- ^ 29.0 29.1 McLaughlin L. The Pill, John Rock, and the Church: The Biography of a Revolution. Boston: Little, Brown. 1982. ISBN 978-0-316-56095-5.
- ^ Marks L. Sexual Chemistry: A History of the Contraceptive Pill. New Haven: Yale University Press. 2001. ISBN 978-0-300-08943-1.
- ^ Watkins ES. On the Pill: A Social History of Oral Contraceptives, 1950–1970. Baltimore: Johns Hopkins University Press. 1998. ISBN 978-0-8018-5876-5.
- ^ Djerassi C. This Man's Pill: Reflections on the 50th Birthday of the Pill. Oxford: Oxford University Press. 2001: 11–62. ISBN 978-0-19-850872-4.
- ^ Applezweig N. Steroid Drugs. New York: Blakiston Division, McGraw-Hill. 1962: vii–xi, 9–83. OCLC 14615096.
- ^ Gereffi G. The Pharmaceutical Industry and Dependency in the Third World. Princeton: Princeton University Press. 1983: 53–163. ISBN 978-0-691-09401-4.
- ^ 35.0 35.1 Chang MC. Development of the oral contraceptives. American Journal of Obstetrics and Gynecology. September 1978, 132 (2): 217–9. PMID 356615. doi:10.1016/0002-9378(78)90928-6.
- ^ Fields A. Katharine Dexter McCormick: Pioneer for Women's Rights. Westport, Conn.: Prager. 2003. ISBN 978-0-275-98004-7.
- ^ Rock J, Garcia CR, Pincus G. Synthetic progestins in the normal human menstrual cycle. Recent Progress in Hormone Research. 1957, 13: 323–39; discussion 339–46. PMID 13477811.
- ^ 38.0 38.1 38.2 Pincus G. The hormonal control of ovulation and early development. Postgraduate Medicine. December 1958, 24 (6): 654–60. PMID 13614060. doi:10.1080/00325481.1958.11692305.
- ^ 39.0 39.1 39.2 Pincus, Gregory. Progestational Agents and the Control of Fertility 17: 307–324. 1959. ISSN 0083-6729. doi:10.1016/S0083-6729(08)60274-5.
Ishikawa et al. (1957) employing the same regime of progesterone administration also observed suppression of ovulation in a proportion of the cases taken to laparotomy. Although sexual intercourse was practised freely by the subjects of our experiments and those of Ishikawa el al., no pregnancies occurred. Since ovulation presumably took place in a proportion of cycles, the lack of any pregnancies may be due to chance, but Ishikawa et al. (1957) have presented data indicating that in women receiving oral progesterone the cervical mucus becomes impenetrable to sperm.
- ^ 40.0 40.1 Diczfalusy E. Probable mode of action of oral contraceptives. Br Med J. December 1965, 2 (5475): 1394–9. PMC 1847181
 . PMID 5848673. doi:10.1136/bmj.2.5475.1394.
. PMID 5848673. doi:10.1136/bmj.2.5475.1394. At the Fifth International Conference on Planned Parenthood in Tokyo, Pincus (1955) reported an ovulation inhibition by progesterone or norethynodrel1 taken orally by women. This report indicated the beginning of a new era in the history of contraception. [...] That the cervical mucus might be one of the principal sites of action was suggested by the first studies of Pincus (1956, 1959) and of Ishikawa et al. (1957). These investigators found that no pregnancies occurred in women treated orally with large doses of progesterone, though ovulation was inhibited only in some 70% of the cases studied. [...] The mechanism of protection in this method—and probably in that of Pincus (1956) and of Ishikawa et al. (1957)—must involve an effect on the cervical mucus and/or endometrium and Fallopian tubes.
- ^ 41.0 41.1 Annette B. Ramírez de Arellano; Conrad Seipp. Colonialism, Catholicism, and Contraception: A History of Birth Control in Puerto Rico. University of North Carolina Press. 10 October 2017: 107– [2019-07-23]. ISBN 978-1-4696-4001-3. (原始內容存檔於2021-06-25).
[...] Still, neither of the two researchers was completely satisfied with the results. Progesterone tended to cause "premature menses," or breakthrough bleeding, in approximately 20 percent of the cycles, an occurrence that disturbed the patients and worried Rock.17 In addition, Pincus was concerned about the failure to inhibit ovulation in all the cases. Only large doses of orally administered progesterone could insure the suppression of ovulation, and these doses were expensive. The mass use of this regimen as a birth control method was thus seriously imperiled.18 [...]
- ^ Garcia CR, Pincus G, Rock J. Effects of certain 19-nor steroids on the normal human menstrual cycle. Science. November 1956, 124 (3227): 891–3. Bibcode:1956Sci...124..891R. PMID 13380401. doi:10.1126/science.124.3227.891.
- ^ 43.0 43.1 Rock J, García CR. Observed effects of 19-nor steroids on ovulation and menstruation. Proceedings of a Symposium on 19-Nor Progestational Steroids. Chicago: Searle Research Laboratories. 1957: 14–31. OCLC 935295.
- ^ Pincus G, Rock J, Garcia CR, Ricewray E, Paniagua M, Rodriguez I. Fertility control with oral medication. American Journal of Obstetrics and Gynecology. June 1958, 75 (6): 1333–46. PMID 13545267. doi:10.1016/0002-9378(58)90722-1.
- ^ Segal SJ. The Pill and the IUD Modernized Contraception. Under the Banyan Tree: A Population Scientist's Odyssey. Oxford: Oxford University Press. 2003: 70–78. ISBN 978-0-19-515456-6.
- ^ García CR. Development of the pill. Annals of the New York Academy of Sciences. December 2004, 1038: 223–6. Bibcode:2004NYASA1038..223G. PMID 15838117. doi:10.1196/annals.1315.031.
- ^ Strauss JF, Mastroianni L. In memoriam: Celso-Ramon Garcia, M.D. (1922-2004), reproductive medicine visionary. Journal of Experimental & Clinical Assisted Reproduction. January 2005, 2 (1): 2. PMC 548289
 . PMID 15673473. doi:10.1186/1743-1050-2-2.
. PMID 15673473. doi:10.1186/1743-1050-2-2.
- ^ Junod SW, Marks L. Women's trials: the approval of the first oral contraceptive pill in the United States and Great Britain (PDF). Journal of the History of Medicine and Allied Sciences. April 2002, 57 (2): 117–60 [2019-07-23]. PMID 11995593. doi:10.1093/jhmas/57.2.117. (原始內容存檔 (PDF)於2012-07-03).
- ^ Ramírez de Arellano AB, Seipp C. Colonialism, Catholicism, and Contraception: A History of Birth Control in Puerto Rico. Chapel Hill: University of North Carolina Press. 1983. ISBN 978-0-8078-1544-1.
- ^ Rice-Wray E. Field Study with Enovid as a Contraceptive Agent. Proceedings of a Symposium on 19-Nor Progestational Steroids. Chicago: Searle Research Laboratorie. 1957: 78–85. OCLC 935295.
- ^ Marsh M, Ronner W. The Fertility Doctor: John Rock and the Reproductive Revolution. Baltimore: The Johns Hopkins University Press. 2008: 188–197. ISBN 978-0-8018-9001-7.
- ^ The Puerto Rico Pill Trials. [2019-01-19]. (原始內容存檔於2021-03-03).
- ^ Tyler ET, Olson HJ. Fertility promoting and inhibiting effects of new steroid hormonal substances. Journal of the American Medical Association. April 1959, 169 (16): 1843–54. PMID 13640942. doi:10.1001/jama.1959.03000330015003.
- ^ Winter IC. Summary. Proceedings of a Symposium on 19-Nor Progestational Steroids. Chicago: Searle Research Laboratories. 1957: 120–122. OCLC 935295.
- ^ Djerassi on birth control in Japan - abortion 'yes,' pill 'no' (新聞稿). Stanford University News Service. 96-14-02 [2006-08-23]. (原始內容存檔於2007-01-06).
- ^ 56.0 56.1 引用錯誤:沒有為名為
cbs的參考文獻提供內容 - ^ 57.0 57.1 57.2 57.3 青木,吳翔. 避孕药被中国人误解了 不增重还能防癌. 人民網―《生命時報》. 2006-04-25: 24 [2010-03-12]. (原始內容存檔於2016-03-04).
- ^ Organon. Mercilon SPC (Summary of Product Characteristics. November 2001 [2007-04-07]. (原始內容存檔於2007-09-28).
- ^ Stacey, Dawn. Birth Control Pills (頁面存檔備份,存於網際網路檔案館) Accessed July 20, 2009
- ^ 60.0 60.1 60.2 60.3 60.4 Trussell, James. Contraceptive Efficacy. Hatcher, Robert A.; et al (編). Contraceptive Technology 19th rev. New York: Ardent Media. 2007 [2010-03-12]. ISBN 0-9664902-0-7. (原始內容存檔於2008-05-31).
- ^ Skouby, SO. The European Journal of Contraception and Reproductive Health Care (2004) "Contraceptive use and behavior in the 21st century: a comprehensive study across five European countries." 9(2):57-68
- ^ 62.0 62.1 Speroff, Leon; Darney, Philip D. Oral Contraception. A Clinical Guide for Contraception 4th. Philadelphia: Lippincott Williams & Wilkins. 2005: 21–138. ISBN 0-781-76488-2.
- ^ Loose, Davis S.; Stancel, George M. Estrogens and Progestins. Brunton, Laurence L.; Lazo, John S.; Parker, Keith L. (eds.) (編). Goodman & Gilman's The Pharmacological Basis of Therapeutics 11th. New York: McGraw-Hill. 2006: 1541–1571. ISBN 0-07-142280-3.
- ^ Glasier, Anna. Contraception. DeGroot, Leslie J.; Jameson, J. Larry (eds.) (編). Endocrinology 5th. Philadelphia: Elsevier Saunders. 2006: 2993–3003. ISBN 0-7216-0376-9.
- ^ 65.0 65.1 Rivera R, Yacobson I, Grimes D. The mechanism of action of hormonal contraceptives and intrauterine contraceptive devices. Am J Obstet Gynecol. 1999, 181 (5 Pt 1): 1263–9. PMID 10561657. doi:10.1016/S0002-9378(99)70120-1.
- ^ 66.0 66.1 Serfaty D. Medical aspects of oral contraceptive discontinuation. Adv Contracept. 1992, 8 (Suppl 1): 21–33. PMID 1442247. doi:10.1007/BF01849448.
Sanders, Stephanie A.; Cynthia A. Graham, Jennifer L. Bass and John Bancroft. A prospective study of the effects of oral contraceptives on sexuality and well-being and their relationship to discontinuation. Contraception. July 2001, 64 (1): 51–58 [2007-03-02]. PMID 11535214. doi:10.1016/S0010-7824(01)00218-9. - ^ 67.0 67.1 Jo Steele. Take The Pill 'for a long life'. London Metro. 2010-03-12.
- ^ FPA. The combined pill - Are there any risks?. Family Planning Association (UK). April 2005 [2007-01-08]. (原始內容存檔於2007-02-08).
- ^ 69.0 69.1 The Pill and Breast Cancer Risk. WebMD. [2019-07-23]. (原始內容存檔於2020-11-28) (英語).
- ^ Collaborative Group on Hormonal Factors in Breast Cancer. Breast cancer and hormonal contraceptives: further results. Contraception. 1996, 54 (3 Suppl): 1S–106S. PMID 8899264.
- ^ Plu-Bureau G, Lê M. Oral contraception and the risk of breast cancer. Contracept Fertil Sex. 1997, 25 (4): 301–5. PMID 9229520. - pooled re-analysis of original data from 54 studies representing about 90% of the published epidemiological studies, prior to introduction of third generation pills.
- ^ Hatcher & Nelson. Combined Hormonal Contraceptive Methods. Hatcher, Robert D. (編). Contraceptive technology 18th. New York: Ardent Media, Inc. 2004: 403,432,434. ISBN 0-9664902-5-8.
- ^ Darney, Philip D.; Speroff, Leon. A clinical guide for contraception 4th. Hagerstown, MD: Lippincott Williams & Wilkins. 2005: 72. ISBN 0-7817-6488-2.
- ^ Katherine Burnett-Watson. Is The Pill Playing Havoc With Your Mental Health?. October 2005 [2007-03-20]. (原始內容存檔於2007-03-20)., which cites:
- Kulkarni J, Liew J, Garland K. Depression associated with combined oral contraceptives—a pilot study. Aust Fam Physician. 2005, 34 (11): 990. PMID 16299641.
- ^ Rose DP, Adams PW. Oral contraceptives and tryptophan metabolism: effects of oestrogen in low dose combined with a progestagen and of a low-dose progestagen (megestrol acetate) given alone. J. Clin. Pathol. March 1972, 25 (3): 252–8. PMC 477273
 . PMID 5018716. doi:10.1136/jcp.25.3.252.
. PMID 5018716. doi:10.1136/jcp.25.3.252.
- ^ 存档副本. [2010-03-12]. (原始內容存檔於2019-05-23).
- ^ Female hair loss treatment hope. 2006-03-21 [2010-03-15]. (原始內容存檔於2021-02-14).
- ^ Huber JC, Bentz EK, Ott J, Tempfer CB. Non-contraceptive benefits of oral contraceptives. Expert Opin Pharmacother. September 2008, 9 (13): 2317–25. PMID 18710356. doi:10.1517/14656566.9.13.2317. (原始內容存檔於2013-01-11).
- ^ An Introduction to Behavioral Endocrinology, Randy J Nelson, 3rd edition, Sinauer
- ^ Daniel Martin. Is the Pill saving lives? Women who use it 'cut their chances of dying of cancer and heart disease'. Daily Mail. 2010-03-12 [2010-03-12]. (原始內容存檔於2021-01-26).
- ^ Bast RC, Brewer M, Zou C; et al. Prevention and early detection of ovarian cancer: mission impossible?. Recent Results Cancer Res. 2007, 174: 91–100. PMID 17302189. doi:10.1007/978-3-540-37696-5_9.
- ^ 激素避孕方法. 默克診療手冊家庭版. [2019-07-23]. (原始內容存檔於2019-03-29) (中文).
- ^ AOGS:选择避孕药应考虑血栓风险. yao.dxy.cn. [2019-07-23]. (原始內容存檔於2019-07-23).
- ^ Lidegaard, Øjvind; Milsom, Ian; Geirsson, Reynir Tomas; Skjeldestad, Finn Egil. Hormonal contraception and venous thromboembolism. Acta Obstetricia Et Gynecologica Scandinavica. 2012-7, 91 (7): 769–778 [2019-07-23]. ISSN 1600-0412. PMID 22568831. doi:10.1111/j.1600-0412.2012.01444.x. (原始內容存檔於2019-07-23).
- ^ World Health Organization. Reproductive Health and Research. Selected practice recommendations for contraceptive use Third. Geneva. 2017-01-12: 150. ISBN 9789241565400. OCLC 985676200.
- ^ Crooks, Robert L. and Karla Baur. Our Sexuality. Belmont, CA: Thomson Wadsworth. 2005. ISBN 0-534-65176-3.
- ^ WHO (2005). Decision-Making Tool for Family Planning Clients and Providers (頁面存檔備份,存於網際網路檔案館) Appendix 10: Myths about contraception
- ^ Holck, Susan. Contraceptive Safety. Special Challenges in Third World Women's Health. 1989 Annual Meeting of the American Public Health Association. [2006-10-07]. (原始內容存檔於2017-11-08).
- ^ Huber J, Walch K. Treating acne with oral contraceptives: use of lower doses.. Contraception. 2006, 73 (1): 23–9. PMID 16371290. doi:10.1016/j.contraception.2005.07.010.
| ||||||||||||||||||||||||||||||||||||
|
