孕齡
孕齡(gestational age)又稱妊齡[1]、胎齡[2][3]、妊娠年齡、懷孕週數,是描述懷孕時間的方式,一般是從孕婦最後一次正常月經(LMP)的第一天開始計算孕齡,且多以「週」為單位,也有以「日」為單位[4]。若其他方式計算,例如從受精日期(例如體外人工受精)起算,或是由產科超聲波攝影推算,會再加上14天。此外,另有受精齡[5](fertilization age)或胚胎齡[6](embryonic age),是以受精之日作為起始日。
孕齡不是用受精時間開始算。會使用孕齡來定義的原因,是因為月經比較容易注意到,而針對是否受精,沒有一個可以方便判斷的方式。孕齡的計算會和懷孕何時開始有關,其中的定義可能會和懷孕開始時間的爭議或人類人格的開始中的定義不同。
方法
[編輯]- 直接從最後一次月經開始日期開始計算
- 早期的產科超聲波,比較胚胎或胎兒和其他已知孕齡(例如最後一次月週開始日期開始計算),懷孕的參照群體比較,再以相同胚胎大小的平均孕齡為準。若早期超聲波的結果和直接從月經開始日期開始計算的結果差異很大,仍以早期超聲波的結果為準[7]。
- 若是體外人工受精的情形,以取卵或共同培養(co-incubation)的日期加上14天[8]。
若是可以用其他體徵或是生育能力測試計算出排卵日,可以依排卵日計算,再加上14天,即為孕齡[9]。
以下是有關孕齡計算,比較完整的列表[10]:
| 計算孕齡方式 | 離散程度(2個標準差)[10] |
|---|---|
| 體外人工受精時,自取卵或共同培養(co-incubation)的日期計算,再加14天 | ±1 天 |
| 以誘導排卵時間來估計排卵日,再加14天 | ±3 天 |
| 自人工授精起計算,再加14天 | ±3 天 |
| 自已知明確的的性交日起計算,再加14天 | ±3 天 |
| 以基礎體溫計算的排卵日為準,再加14天 | ±4 天 |
| 前三個月的理學檢查 | ±2 週 |
| 第四至六個月的理學檢查 | ±4 週 |
| 第七至九個月的理學檢查 | ±6 週 |
| 前三個月的產科超聲波攝影(頂臀長) | 估計時間的±8% |
| 第四至六個月的產科超聲波攝影(頭周長,股骨長度) | 估計時間的±8% |
| 第七至九個月的產科超聲波攝影(頭周長,股骨長度) | 估計時間的±8% |
一般而言,正式的孕齡是以最後一次月經開始的時間起算,除非用上述方式計算的值和正式的孕齡的偏差超過上述的離散程度(表示此差異可以無法單純以概率來說明)[10]。例如,依最後一次月經開始算的孕齡是9.0週,而前三個月產科超聲波攝影估計的孕齡是10.0週(而2個標準差的變異是估計值的±8%,也就是±0.8週),一週的差距較二個標準差要大,因此孕齡需要前三個月產科超聲波攝影估計的10.0週為準[10]。
一但確定了預計分娩的日期(estimated due date、EDD),很少會再作更動,因為孕齡啟始點的計算在懷孕初期估計的比較準[11]。
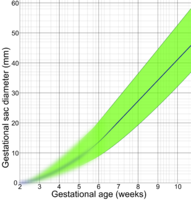
以下是一些配合產科超聲波攝影,用來估計孕齡的圖表:
和胚胎齡的比較
[編輯]胚胎齡是從人類受精開始計算的時間,受精一般是在排卵後的一天,大約在最後一次月經(LMP)開始後的14.6天[12],不過此期間也有相當的變異,若女性LMP到排卵之間的平均時間是14.6天,其95%信心水準下,LMP到排卵之間時間的預測區間是9至20天[13]。在一個代表所有女性的參考群組中,若考慮95%信心水準,LMP到排卵之間時間的預測區間為8.2至20.5天[12]。若只用最後一次月經來判斷孕齡,變異會更大,因此月經週期可能計算不準。有可能因為月經過少誤以為無月經已經懷孕,造成最後一次月經提早算一個月,孕齡也會多算一個月。另一種可能是懷孕出血。在懷孕的第1至3個月,有15-25%的孕婦會有陰道出血[14],這可能會誤認為月經,造成最後一次月經晚算一個月,孕齡也會少算一個月。
用途
[編輯]以下的情形中,會用到孕齡:
- 產前發育的事件,是在特定孕齡時出現的。因此也可以根據胎兒毒素暴露、胎兒藥物暴露或垂直傳播傳染時的孕齡來預測胎兒後面的情形。
- 預產期
- 安排產前護理
- 估計胎兒生存力
- 計算不同產前診斷的結果(例如三合一檢查)
- 將分娩分類為早產(preterm)、足月或遲產(postterm)
- 判斷胎兒死亡及死產
- 胎兒出生後風險因素的評估。
| 孕齡(從末次月經數起,通常大約是受精齡加兩個星期) | |||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2周 | 6周 | 11周 | 20周 | 21周 | 22周 | 23周 | 24周 | 25周 | 26周 | 27周 | 28周 | 29周 | 37周 | 40周 | 42周 | ||
| 胚胎和懷孕情況 | 胎兒發育階段 | 胚胎 | 胎兒 | ||||||||||||||
| 成活率 | 不可能 | 很低[i] | 可能[i] | 能成活 | |||||||||||||
| 如果陰道流血 | 懷孕初期出血(流產危險) | 很可能流產 | 產前出血 | ||||||||||||||
| 自然分娩(期名) | 早孕流產 | 自然流產 | 早產期 | 足月 | 過產期 | ||||||||||||
| … 而且成活 | 早產 | 分娩 | |||||||||||||||
| … 而產後死亡 | 新生兒死亡 | ||||||||||||||||
| … 但產前死亡 | 死產[ii] | ||||||||||||||||
影響因素
[編輯]嬰兒出生時孕齡(懷孕時間長度)和許多產婦的非基因性因素有關,例如懷孕中的心理壓力[15]、年齡、胎次、是否吸煙、感染及發焱、BMI等。另外,也可能和孕婦已有的疾病有關,例如1型糖尿病、全身性紅斑狼瘡、貧血等。產婦的種族也有關係。懷孕時間長度會因為許多因素而縮短:雙胞胎、早期羊膜囊破裂、妊娠毒血症、子癇、宮內生長受限.[16]。胎兒成長率和子宮大小的比例(代表了子宮膨脹)也可能和懷孕時間長度有關[17]。
遺傳性
[編輯]有家族研究指出懷孕時間長度一部份(25%至40%)會受到基因因素的影響[18]。
相關條目
[編輯]參考資料
[編輯]- ^ 楊慧,肖梅,宋婕萍,等. 3275例孕中期唐氏綜合症等篩查的臨床分析[J]. 中華婦幼臨床醫學雜誌(電子版),2012,8:(4):450-453.DOI:10.3877/cma.j.issn.1673-5250.2012.04.014
- ^ 不同胎龄新生儿出生时生长评价标准 (PDF). 國家衛生健康委員會.
- ^ 吳薇,羅小平. 小於胎齡兒的診斷與臨床管理[J]. 中華全科醫師雜誌,2023,22:(04):353-357.DOI:10.3760/cma.j.cn114798-20230208-00109
- ^ 劉婭,段志康.胎兒體重與宮高腹圍孕齡的回歸關係[J].川北醫學院學報, 1989(2):3.
- ^ 受精龄. 術語在線. 全國科學技術名詞審定委員會. (簡體中文)
- ^ 胚胎龄. 術語在線. 全國科學技術名詞審定委員會. (簡體中文)
- ^ 7.0 7.1 Obstetric Data Definitions Issues and Rationale for Change - Gestational Age & Term (頁面存檔備份,存於互聯網檔案館) from Patient Safety and Quality Improvement at American Congress of Obstetricians and Gynecologists. Created November 2012.
- ^ Tunon, K.; Eik-Nes, S. H.; Grøttum, P.; Von Düring, V.; Kahn, J. A. Gestational age in pregnancies conceived after in vitro fertilization: A comparison between age assessed from oocyte retrieval, crown-rump length and biparietal diameter. Ultrasound in Obstetrics and Gynecology. 2000, 15 (1): 41–46. PMID 10776011. doi:10.1046/j.1469-0705.2000.00004.x.
- ^ Robinson, H. P.; Fleming, J. E. E. A Critical Evaluation of Sonar "crown-Rump Length" Measurements. BJOG: An International Journal of Obstetrics and Gynaecology. 1975, 82 (9): 702. doi:10.1111/j.1471-0528.1975.tb00710.x.
- ^ 10.0 10.1 10.2 10.3 A Simple Solution to Dating Discrepancies: The Rule of Eights (頁面存檔備份,存於互聯網檔案館) Hunter, L. A. Issues in Pregnancy Dating: Revisiting the Evidence. Journal of Midwifery & Women's Health. 2009, 54 (3): 184–190. PMID 19410210. doi:10.1016/j.jmwh.2008.11.003.
- ^ Committee Opinion No 611. Obstetrics & Gynecology. 2014, 124 (4): 863–866. PMID 25244460. doi:10.1097/01.AOG.0000454932.15177.be.
- ^ 12.0 12.1 Geirsson RT. Ultrasound instead of last menstrual period as the basis of gestational age assignment. Ultrasound Obstet Gynecol. May 1991, 1 (3): 212–9. PMID 12797075. doi:10.1046/j.1469-0705.1991.01030212.x.
- ^ 此預測區間是用2.6個標準差計算,如同Fehring RJ, Schneider M, Raviele K. Variability in the phases of the menstrual cycle. J Obstet Gynecol Neonatal Nurs. 2006, 35 (3): 376–84 [2019-11-04]. PMID 16700687. doi:10.1111/j.1552-6909.2006.00051.x. (原始內容存檔於2020-08-01).
- ^ Snell, BJ. Assessment and management of bleeding in the first trimester of pregnancy.. Journal of Midwifery & Women's Health. Nov–Dec 2009, 54 (6): 483–91. PMID 19879521. doi:10.1016/j.jmwh.2009.08.007.
- ^ Dole, N.; Savitz, D. A.; Hertz-Picciotto, I.; Siega-Riz, A. M.; McMahon, M. J.; Buekens, P. Maternal stress and preterm birth. American Journal of Epidemiology. 2003-01-01, 157 (1): 14–24. ISSN 0002-9262. PMID 12505886. doi:10.1093/aje/kwf176.
- ^ Goldenberg, Robert L.; Culhane, Jennifer F.; Iams, Jay D.; Romero, Roberto. Epidemiology and causes of preterm birth. Lancet. 2008-01-05, 371 (9606): 75–84. ISSN 1474-547X. PMID 18177778. doi:10.1016/S0140-6736(08)60074-4.
- ^ Bacelis, Jonas; Juodakis, Julius; Waldorf, Kristina M. Adams; Sengpiel, Verena; Muglia, Louis J.; Zhang, Ge; Jacobsson, Bo. Uterine distention as a factor in birth timing: retrospective nationwide cohort study in Sweden. BMJ Open. 2018-10-01, 8 (10): e022929 [2019-11-04]. ISSN 2044-6055. PMC 6252709
 . PMID 30385442. doi:10.1136/bmjopen-2018-022929. (原始內容存檔於2021-01-19) (英語).
. PMID 30385442. doi:10.1136/bmjopen-2018-022929. (原始內容存檔於2021-01-19) (英語).
- ^ Clausson, Britt; Lichtenstein, Paul; Cnattingius, Sven. Genetic influence on birthweight and gestational length determined by studies in offspring of twins. BJOG. 2000, 107 (3): 375–81. PMID 10740335. doi:10.1111/j.1471-0528.2000.tb13234.x.