糖尿病酮症酸中毒
| 糖尿病酮症酸中毒 | |
|---|---|
 | |
| 在糖尿病酮症酸中毒中,可能出現嚴重脫水的情況,故在治療中可能因此需要靜脈輸液 | |
| 症状 | 嘔吐、腹痛、呼吸深快、排尿量增加、神智不清、呼氣中存在一種顯著的氣味[1] |
| 併發症 | 腦水腫[2] |
| 肇因 | 胰島素不足[3] |
| 风险因子 | 常在1型糖尿病患者身上發生,少見於其他类型的患者[1] |
| 診斷方法 | 高血糖、血液pH值相對較低、於尿液或血液檢測出酮酸[1] |
| 相似疾病或共病 | 高滲性高血糖狀態、 酒精性酮症酸中毒、尿毒症、水楊酸中毒[4] |
| 治療 | 補液、注射胰島素,以及補鉀[1] |
| 盛行率 | 每年有4–25%1型糖尿病患者發生糖尿病酮症酸中毒[1][5] |
| 分类和外部资源 | |
| 醫學專科 | 內分泌科 |
| ICD-11 | 5A22.0 |
| ICD-10 | E10.1、E11.1、E12.1、E13.1、E14.1 |
| ICD-9-CM | 250.1 |
| OMIM | 612227 |
| DiseasesDB | 3709 |
| MedlinePlus | 000320 |
| eMedicine | 118361 |
糖尿病酮症酸中毒(拉丁語:Diabetic ketoacidosis,縮寫:DKA),是一种可致命的糖尿病併發症[1]。患者可能出現的症狀包括嘔吐、腹痛、呼吸深快、排尿量增加、全身乏力、神智不清,嚴重者或會昏迷[1]。患者的呼氣中亦可能会存在一種显著的氣味[1]。症狀的发展期通常是較為快速[1]。在一些病例中,患者在發生糖尿病酮症酸中毒後才得悉自己患有糖尿病[1]。
糖尿病酮症酸中毒常發生於1型糖尿病患者身上,但某些情況下,它亦可在患上其它類型的糖尿病的人身上發生[1]。可能的誘發因素包括感染、不正確地使用胰島素、中風、使用類固醇等藥物[1]。糖尿病酮症酸中毒是因患者體內胰島素不足,身體轉而消耗脂肪和產生酮酸所致[3]。它可經由這一些檢查中所發現的跡象診斷:在血糖測試中所發現的高血糖水平、血液的pH值相對較低,以及在血液或尿液測試中發現酮酸[1] 。
糖尿病酮症酸中毒的主要治療程序是静脉输液和注射胰島素[1]。可根據患者的嚴重程度,以靜脈注射或皮下注射兩種方式之一去進行胰島素治療[3]。治療過程中通常還需要補鉀,以預防低鉀血症。在治療期間,應定期檢查血糖和血鉀的水平[1]。若患者出現潛在性感染,則可能需要服用抗生素[6]。若患者的血液的pH值嚴重過低,則可能會施予碳酸氫鈉;然而,碳酸氫鈉的使用效果尚不明確,因此通常不推薦使用[1][6]。
糖尿病酮症酸中毒的病發率因地區而異[5][7]。在英國每年約有4%的1型糖尿病患者發生糖尿病酮症酸中毒;在马来西亚則為約25%[1][5]。糖尿病酮症酸中毒是一種醫療上的應急情況,如果沒有妥善治療可能致死。它最早在1886年被文獻描述;在1920年代胰島素應用於治療前,基本上一旦發生糖尿病酮症酸中毒便会使患者死亡[8]。現在若得到適當和及時的治療,其死亡率則約在1%-4%之間[9][1]。高達1%病發糖尿病酮症酸中毒的兒童併發腦水腫[2]。
症狀和體徵[编辑]
糖尿病酮症酸中毒的症狀发展期通常超過24小時,噁心和嘔吐是它的主要症狀,還可能出現嚴重的腹痛、頻尿、極度口渴等症狀。當病況較為嚴重時,呼吸可能會變得困難且深快(這種狀態稱為库斯莫呼吸)[10][11],且會出現神智不清、嗜睡、昏睡,甚至昏迷的症狀(意識水平明顯下降)[9][10]。患者可能會被懷疑患上像急性胰腺炎、闌尾炎、消化道穿孔般的急腹症[10]。在少數患者中會有因食管糜爛而在嘔吐物中帶血的症狀[8]。
理學檢查方面,患者常有脫水的現象,如口乾、皮膚張力降低。如果脫水程度嚴重至足以引起循環血液量的減少,則可能出現心動過速和低血壓的情況。患者的呼氣中也存在「酮症」的氣味(即「爛蘋果味」),是由丙酮散發出的[12]。如果患者出現庫斯莫呼吸的症狀,其呼吸頻率及深度會增加[10]。
兒童發生糖尿病酮症酸中毒時較容易出現腦水腫,可能會導致患兒出現頭痛、昏迷,以及瞳孔對光的反應消失等症狀,甚至死亡。它在0.3-1.0%糖尿病酮症酸中毒的兒童身上發生,青壯年人中亦有發生這種情況的例子,但整體而言,這在成人患者當中仍屬罕見[3][10][13]。
病因[编辑]
糖尿病酮症酸中毒最常發生於已知自身患上糖尿病的人身上,但它也可以在以前沒有得悉患上糖尿病的人中作為首發症狀。一般存在特定的問題導致患者出現糖尿病酮症酸中毒,「特定的問題」可能是指其他併發疾病(如肺炎、流感、腸胃炎、泌尿道感染)、懷孕、胰島素不足(如胰島素笔損壞所導致的胰島素用量過少)、心肌梗塞、中風、吸食可卡因。青少年反复發生糖尿病酮症酸中毒的潛在原因也有可能是患上進食障礙或因擔心體重增加而故意減少胰島素用量。[10]
糖尿病酮症酸中毒可能在那些先前已知患上2型糖尿病或具有2型糖尿病某些特点的人(如肥胖、擁有糖尿病的家族病患史)身上發生。這種情況在非洲裔和拉美裔中比較常見,且一般被稱為「帶酮症傾向的2型糖尿病」(ketosis-prone type 2 diabetes)[3][14]。
一種主要用於2型糖尿病的藥物——SGLT2抑制劑,已證實與正常血糖水平時的糖尿病酮症酸中毒有關。這可能是因為它會導致2型糖尿病患者的胰高血糖素水平增加[15]。
病理機制[编辑]
糖尿病酮症酸中毒的出現是因為患者體內缺乏胰島素,胰高血糖素水平相對升高,導致肝臟釋放糖原。另身體也會通過糖原分解和糖質新生,使血糖上升。過高的血糖(葡萄糖)溢出至尿液中,帶走水分和溶解在一起的溶質(如鈉和鉀),此過程稱為滲透性利尿[3]。這導致患者出現多尿、多渴、脫水的症狀。缺乏胰島素也導致脂肪組織內的游離脂肪酸氧化分解,此過程稱為β-氧化,產生酮體(乙酰乙酸和β-羥基丁酸)。在不存在胰島素介導的葡萄糖輸送的情況下,β-羥基丁酸可作为一種能量來源,並且是在飢餓的情況下對人體的保護機制。但是,酮體具有低pKa值,因此把血液變為酸性(代謝性酸中毒)。體內最初以重碳酸鹽緩衝系统(Bicarbonate buffering system)緩解變化,但它很快就不能緩解逐漸加重的變化,其他緩和機制必須起動以抵消酸中毒。[3]其中一個機制是以快而深的呼吸降低血液中二氧化碳的含量,此機制在極端情況下,可能會令患者出現庫斯莫呼吸[10]。
在不同的情況下,如感染,或是胰島素的需求上升,胰臟卻無提供足量的胰島素時,血糖就會上升。隨之而來的脫水及胰島素抵抗会進一步使惡性循環恶化。[3][8]
上述機制令成人發生糖尿病酮症酸中毒時平均約有6升(或100毫升/公斤)的總體內水份不足,並且令其身體缺乏鈉、鉀、氯化物、磷酸鹽、鎂和鈣。血糖水平往往超過了13.8毫摩爾/升或250毫克/分升。[16]
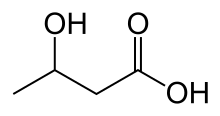
糖尿病酮症酸中毒常見於1型糖尿病患者身上的原因是他們絕對缺乏胰島所産生的胰島素;而在2型糖尿病患者上,胰島素仍有産生,但不足以滿足身體所需,因為末梢器官具有胰島素抗性。正常情況下,2型糖尿病患者體內擁有足夠的胰島素以抑制生酮作用。若糖尿病酮症酸中毒在某2型糖尿病患者身上發生,他的情況就被稱為「帶酮症傾向的2型糖尿病」(ketosis-prone type 2 diabetes)。[14]造成這種現象的確切機制尚不清楚,但有證據表明這與較弱的胰島素分泌及胰島素活性有關[3][14]。一旦2型糖尿病患者得到治療,胰島素恢復產生,患者便有可能可以恢復飲食,及一般建議以片劑治療[3]。
除了上述機制以外,糖尿病酮症酸中毒的臨床狀況還包括各種反調節激素的釋放,如胰高血糖素、腎上腺素以及細胞因子,其中細胞因子即使在沒有感染的情況下,也會導致炎症標誌物的增加[3][17]。
腦水腫是最危險的糖尿病酮症酸中毒併發症,可能有許多因素導致其發生。一些權威人士認為腦水腫的原因是大量地補充水分,但其也可在治療開始前發展[13][18]。它更有可能在較嚴重的糖尿病酮症酸中毒[17]及首發糖尿病酮症酸中毒的人[13]身上發生。併發腦水腫的可能因素有脫水、酸中毒、低二氧化碳水平;此外,凝血和炎症的程度增加,可以與上述因素一同引發腦水腫:導致大腦血流量減少,然後因液體補充而腫脹起來[13]。腦組織腫脹会導致顱內壓增高,最終致命[17][18]。
診斷[编辑]
檢查[编辑]
糖尿病酮症酸中毒的患者在被檢查血糖時,血糖水平一般為較高,並能在血液分析或尿常規中發現酮體,以上可證明患者出現酸中毒[9]。約有10%的糖尿病酮症酸中毒病例中的血糖並不是很高(正常血糖下的糖尿病酮症酸中毒,euglycemic diabetic ketoacidosis)[3]。
一般以動脈血氣分析去證明患者出現酸中毒;這需從動脈抽取血液樣本。隨後的測量(以確保治療是有效的),可以從靜脈抽取血液作血液測試,因為動脈和靜脈的血液的pH值差異不大。[9]酮可透過尿液及血液分别以乙醯乙酸和β-羥基丁酸的形式測量。與以尿液檢測乙醯乙酸作比較,以毛細血管的血液檢測β-羥基丁酸可減少住院的需要、縮短住院時間,並可能減少住院治療的費用[9][19]。當酮體的水平非常高時,以毛細血管的血液測量血酮會較不準確[20]。
除了上述測量之外,血液樣本通常也會用以測量尿素、肌酸酐(測量腎功能,其可能在糖尿病酮症酸中毒中因脱水而受到損害)和電解質。此外,感染(全血細胞計數、C反應蛋白)和急性胰腺炎(澱粉酶和脂肪酶)的指標也有可能測量。由於需排除感染,胸部X光檢查和尿檢一般也會安排予患者。[3]
如果因神志不清、反复嘔吐或其他症狀而被懷疑出現腦水腫,可進行計算機斷層掃描,以評估其嚴重性,並排除其他原因,如中風[18]。
標準[编辑]
糖尿病酮症酸中毒以血液和尿液中存在大量酮體與其他糖尿病應急情況區分,並註明為代謝性酸中毒。高滲性高血糖狀態(Hyperosmolar hyperglycemic state,簡稱HHS,有時稱為「高滲性非酮症狀態」)在2型糖尿病患者中更為普遍,特點為因脫水和血液濃度,而令血漿的滲透壓增加(高於320mosm/公斤)。較輕微的酸中毒和酮血症也有可能會發生在這種狀態下,但不是在糖尿病酮症酸中毒中所觀察到的程度。糖尿病酮症酸中毒和高滲性高血糖狀態之間有一定程度的重疊,如在糖尿病酮症酸中毒中滲透壓也可能增加。[3]
酮症酸中毒不一定是糖尿病所導致。它也可以因酒精攝取過多和飢餓而導致;在這兩種情況下,血糖水平一般是正常或較低的。糖尿病患者可能會因其他原因而發生代謝性酸中毒,如乙二醇或三聚乙醛中毒。[3]
美國糖尿病協會把成人的糖尿病酮症酸中毒以嚴重程度分類[3]:
- 輕度:血液pH值輕微下降到7.25-7.30(正常:7.35-7.45);血清碳酸氢盐降低至15-18毫摩爾/升(正常20以上);患者有所察覺。
- 中度:pH值7.00-7.25,碳酸氢盐10-15毫摩爾/升,患者可能存在輕度嗜睡的情況。
- 重度:pH值低於7.00,碳酸氢盐低於10毫摩爾/升,患者可能神志不清或昏迷。
一份2004年由歐洲兒科內分泌學會及勞森 - 威爾金斯兒科內分泌學會共同發表的聲明顯示,他們使用略有不同的臨界值把糖尿病酮症酸中毒分類,其中,輕度糖尿病酮症酸中毒定義為pH值7.20-7.30(碳酸氢盐10-15毫摩爾/升);中度定義為pH值7.1-7.2(碳酸氫鹽5-10毫摩爾/升);重度則定義為pH值<7.1(碳酸氫鹽低於5毫摩爾/升)[17]。
預防[编辑]
「患病守則」(sick day rules)可在一定程度上防止糖尿病患者發生糖尿病酮症酸中毒,患病守則包括一些關於患上其他疾病時如何處理的明確指示,包括建議血糖水平失控時需額外注射多少胰島素、一種富含無機鹽和碳水化合物的易消化飲食、抑制發熱和治療感染的方法,以及建議何時需尋求醫療協助[3][9]。
糖尿病患者不適時可監察自己的酮體水平。如果酮體升高,就應尋求醫療協助。[21]
治療[编辑]
治療的主要目標是補充失去的體液和電解質,同時施用胰島素抑制高血糖和酮體的產生。必要時患者可能需入住加護病房或類似的相關區域/病房進行密切觀察。[9]
補液[编辑]
補液量取決於失水的程度。如果失水程度嚴重至足以引起休克(因嚴重降低血壓而令身體器官供血不足)或神志不清,推薦以快速滴注鹽水(成人1升,兒童則10毫升/公斤)恢復循環血量[3][22]。如果脫水程度是較輕微的,是有可能根據計算出來的缺水和鈉的程度,以較慢的速度補液,並再次建議使用鹽水[21][22]。沒有出現嘔吐和輕度脫水的輕微酮症酸中毒是可以根據所觀察到的惡化趨勢,改變治療方式:以口服補液和皮下注射取代靜脈注射胰島素[22]。
治療時需留意患者有否出現心源性休克,它是一種較為特殊但不普遍發生的併發症,當中血壓也會下降,但不是脫水所導致,而是心臟無力所致。這種情況就需要入住加護病房並監察中心靜脈壓(這需要在上半身的一條大靜脈置入中心靜脈導管)和施予藥物以增加心臟的泵送功能和血壓[3]。
胰島素[编辑]
一些指引建議胰島素的初始施用劑量為每公斤0.1個單位。這可在體內鉀水平升至大於3.3毫摩爾/升之後立即採用;如果體內鉀水平較3.3毫摩爾/升低,施打胰島素就可能會導致低鉀血症(見下文)[3][9]。其他指引則建議直到補液之前,不要使用胰島素[22]。在輕度或中度的病例下,可以皮下注射速效胰島素類似物[23]。
在一般情況下,胰島素以每小時0.1單位/公斤的速度施打可以降低血糖和抑制酮體的產生。在血糖水平開始下降時,不同的治療指引就开始擁有各異的治療方案;一些指引建議一旦葡萄糖水平低於16.6毫摩爾/升(300毫克/分升)時應減少胰島素的劑量[3],但其他指引則建議在鹽水加入葡萄糖,以容許繼續注射較高劑量的胰島素[9][21][22]。
鉀[编辑]
血鉀水平可能在治療過程中嚴重地波動,因為胰島素會促使其進入細胞,從而導致血液中的鉀水平減少。大部分的細胞外鉀離子已因滲透性利尿流失,低鉀血症常在治療過程中發生,這會增加心律不整的風險。因此建議持續性地監測患者的心跳速率[22],以及重複測量體內的鉀水平,並在靜脈注射液中加入鉀(每次低於5.3毫摩爾/升)。如果鉀水平低於3.3毫摩爾/升,就可能需要中斷施打胰島素,以便治療低鉀血症。[3]
碳酸氫鈉[编辑]
施予碳酸氫鈉溶液以快速提高血液的酸鹼度是具爭議性的。只有少數證據表明與標準治療相比,其能改善治療效果。但它也有可能令身體細胞內的酸鹼度惡化和增加某些併發症的風險。因此雖然有些指引建議它可用於較極端的酸中毒(pH值<6.9)以及少量的重度酸中毒(pH值6.9-7.0)[3],但不建議使用[17][9][21]。
腦水腫[编辑]
如果腦水腫與昏迷有關,患者一般就需要入住重症監護室,人工輔助呼吸並密切觀察。以較慢的速度補液。糖尿病酮症酸中毒併發的腦水腫是沒有公認的理想治療方法,但會以靜脈注射甘露醇和高滲鹽水(3%),像其他類型的腦水腫治療一樣試圖減少腫脹。[17]
治癒[编辑]
糖尿病酮症酸中毒的治癒標準定義為症狀普遍好轉(如耐受口服營養液)、血液酸度回復正常(pH值>7.3),並且在血液或尿液中不存在酮體(<1毫摩爾/升)。一旦滿足以上條件,治療方式可以改為像平時一樣的皮下注射胰島素。靜脈注射可以在治癒後1小時停止。[9][22]
在疑似帶酮症傾向的2型糖尿病患者中,測定谷氨酸脫羧酶和胰島細胞有助決定是否繼續使用胰島素治療(如果發現有抗體);或判斷患者是否不需要胰島素治療,而是像一般的2型糖尿病患者一樣,以口服藥物治療[14]。一般而言,除非需判斷某人患上的是1型糖尿病還是2型糖尿病,否則不推薦以檢測C肽作胰島素產生的一種度量[21]。
流行病學[编辑]
每年於1000名1型糖尿患者者中就有4.6-8.0名病發糖尿病酮症酸中毒[16]。在英國,每年約有4%的1型糖尿病患者發生糖尿病酮症酸中毒;在馬來西亞則為每年約25%[1][5]。在美國,每年約有135000人因糖尿病酮症酸中毒而住院,估計成本達24億美元或四分之一至一半的1型糖尿病人照料總成本。已有記錄顯示住院率呈增加趨勢。[3]很多高危因素會增加發病風險,如飲食失調或不能負擔胰島素的費用[3]。約30%的1型糖尿病兒童患者在發生糖尿病酮症酸中毒後,才診斷出其患有1型糖尿病[24]。
過去糖尿病酮症酸中毒患者大多會死亡,現今若妥善治療則死亡率大約介於1–4%之間[1][6]。大約1%孩童會併發腦水腫[25],在併發腦水腫的兒童患者中約有2至5成會死亡[26]。
歷史[编辑]
在英國曼徹斯特工作的德國病理學家尤利烏斯·德雷施費爾德(Julius Dreschfeld)是首位完整描述糖尿病酮症酸中毒的人,其有關演講在1886年於倫敦皇家內科醫學院進行,他借鑒了阿道夫·庫斯莫的研究報告去闡述糖尿病酮症酸中毒中最主要的酮、乙酰乙酸和β羥基丁酸酯,及相關的化學檢測[27]。直到胰島素於20世紀20年代發現前,糖尿病酮症酸中毒仍普遍令患者死亡;在20世紀30年代時,它的死亡率已降至29%[8],後來在20世紀50年代,它的死亡率已小於10%[28]。在1936年,來自費城的一隊醫生首次闡述糖尿病酮症酸中毒併發的腦水腫[18][29]。自20世紀50年代,許多研究都著重於糖尿病酮症酸中毒的理想治療方式,其中有一定數量的研究項目是由田納西大學健康科學中心和埃默里大學醫學院進行[28]。研究項目包括靜脈注射的劑量應採用較高還是較低的、胰島素應在皮下注射還是肌肉注射、磷酸的補充、胰島素的起始劑量,及在中度糖尿病酮症酸中毒使用碳酸氫鈉療法是否適宜[28]。各種有關治療的問題仍然未解決,如在重度糖尿病酮症酸中毒中使用碳酸氫鈉能否對臨床治療構成任何影響,以及是否需要在成人患者中加重胰島素劑量[28]。
帶酮症傾向的2型糖尿病在1987年於幾個病例報告中充分描述,它最初被認為是年輕人成年型糖尿病(Maturity onset diabetes of the young)的一種形式[30]。在使用現在的術語「帶酮症傾向的2型糖尿病」之前,曾使用其他名稱去描述它,如「特發性1型糖尿病」、「弗拉特布什糖尿病」(Flatbush diabetes)、「非典型糖尿病」和「1.5型糖尿病」等[3][14]。
參考來源[编辑]
- ^ 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 1.11 1.12 1.13 1.14 1.15 1.16 1.17 1.18 1.19 Misra, S; Oliver, NS. Diabetic ketoacidosis in adults.. BMJ (Clinical research ed.). 2015-10-28, 351: h5660. PMID 26510442. doi:10.1136/bmj.h5660.
- ^ 2.0 2.1 Bialo, SR; Agrawal, S; Boney, CM; Quintos, JB. Rare complications of pediatric diabetic ketoacidosis.. World journal of diabetes. 15 February 2015, 6 (1): 167–74. PMID 25685287.
- ^ 3.00 3.01 3.02 3.03 3.04 3.05 3.06 3.07 3.08 3.09 3.10 3.11 3.12 3.13 3.14 3.15 3.16 3.17 3.18 3.19 3.20 3.21 3.22 3.23 3.24 3.25 Kitabchi AE, Umpierrez GE, Miles JM, Fisher JN. Hyperglycemic crises in adult patients with diabetes. Diabetes Care. July 2009, 32 (7): 1335–43. PMC 2699725
 . PMID 19564476. doi:10.2337/dc09-9032. (原始内容存档于2016-06-25).
. PMID 19564476. doi:10.2337/dc09-9032. (原始内容存档于2016-06-25).
- ^ Ferri, Fred F. Ferri's Differential Diagnosis: A Practical Guide to the Differential Diagnosis of Symptoms, Signs, and Clinical Disorders. Elsevier Health Sciences. 2010: 146 [2017-05-18]. ISBN 0323076998. (原始内容存档于2017-09-08) (英语).
- ^ 5.0 5.1 5.2 5.3 Maletkovic, J; Drexler, A. Diabetic ketoacidosis and hyperglycemic hyperosmolar state.. Endocrinology and metabolism clinics of North America. December 2013, 42 (4): 677–95. PMID 24286946.
- ^ 6.0 6.1 6.2 Joint British Diabetes Societies Inpatient Care Group. The Management of Diabetic Ketoacidosis in Adults (pdf): 8. September 2013 [2015-08-14]. (原始内容存档 (PDF)于2016-03-24).
- ^ Maletkovic, Jelena; Drexler, Andrew. Diabetic ketoacidosis and hyperglycemic hyperosmolar state. Endocrinology and Metabolism Clinics of North America. 2013-12, 42 (4): 677–695 [2018-09-09]. ISSN 1558-4410. PMID 24286946. doi:10.1016/j.ecl.2013.07.001. (原始内容存档于2018-09-09).
- ^ 8.0 8.1 8.2 8.3 Eledrisi MS, Alshanti MS, Shah MF, Brolosy B, Jaha N. Overview of the diagnosis and management of diabetic ketoacidosis. American Journal of the Medical Sciences. May 2006, 331 (5): 243–51. PMID 16702793. doi:10.1097/00000441-200605000-00002.
- ^ 9.00 9.01 9.02 9.03 9.04 9.05 9.06 9.07 9.08 9.09 9.10 Joint British Diabetes Societies Inpatient Care Group. The Management of Diabetic Ketoacidosis in Adults (PDF). March 2010 [2016-09-07]. (原始内容存档 (PDF)于2016-03-24).
- ^ 10.0 10.1 10.2 10.3 10.4 10.5 10.6 Powers AC. Kasper DL, Braunwald E, Fauci AS; et al , 编. Harrison's Principles of Internal Medicine 16th. New York, NY: McGraw-Hill: 2152–2180. 2005. ISBN 0-07-139140-1.
- ^ Kliegman, [edited by] Karen J. Marcdante, Robert M. Nelson essentials of pediatrics 7th. 2015: 573–576. ISBN 9781455759804.
- ^ Elzouki, A. Y.; Harfi, H. A.; Nazer, H.; Oh, William; Stapleton, F. B.; Whitley, R. J. Textbook of Clinical Pediatrics. Springer Science & Business Media. 2011: 2567 [2019-12-19]. ISBN 9783642022012. (原始内容存档于2020-02-25) (英语).
- ^ 13.0 13.1 13.2 13.3 Glaser N. New perspectives on the pathogenesis of cerebral edema complicating diabetic ketoacidosis in children. Pediatric Endocrinology Reviews. June 2006, 3 (4): 379–86. PMID 16816806.
- ^ 14.0 14.1 14.2 14.3 14.4 Umpierrez GE, Smiley D, Kitabchi AE. Narrative review: ketosis-prone type 2 diabetes mellitus (PDF). Annals of Internal Medicine. March 2006, 144 (5): 350–7 [2016-03-27]. PMID 16520476. doi:10.7326/0003-4819-144-5-200603070-00011. (原始内容存档 (PDF)于2008-12-05).
- ^ Taylor, Simeon I.; Blau, Jenny E.; Rother, Kristina I. SGLT2 Inhibitors May Predispose to Ketoacidosis. The Journal of Clinical Endocrinology & Metabolism. August 2015, 100 (8): 2849–2852. PMC 4525004
 . PMID 26086329. doi:10.1210/jc.2015-1884.
. PMID 26086329. doi:10.1210/jc.2015-1884.
- ^ 16.0 16.1 Kitabchi AE, Umpierrez GE, Murphy MB, Kreisberg RA. Hyperglycemic crises in adult patients with diabetes: a consensus statement from the American Diabetes Association. Diabetes Care. December 2006, 29 (12): 2739–48 [2016-03-28]. PMID 17130218. doi:10.2337/dc06-9916. (原始内容存档于2010-03-27).
- ^ 17.0 17.1 17.2 17.3 17.4 17.5 Dunger DB, Sperling MA, Acerini CL, et al. European Society for Paediatric Endocrinology/Lawson Wilkins Pediatric Endocrine Society consensus statement on diabetic ketoacidosis in children and adolescents. Pediatrics. February 2004, 113 (2): e133–40 [2016-03-20]. PMID 14754983. doi:10.1542/peds.113.2.e133. (原始内容存档于2009-09-12).
- ^ 18.0 18.1 18.2 18.3 Brown TB. Cerebral oedema in childhood diabetic ketoacidosis: Is treatment a factor?. Emergency Medical Journal. March 2004, 21 (2): 141–4. PMC 1726262
 . PMID 14988335. doi:10.1136/emj.2002.001578. (原始内容存档于2016-04-13).
. PMID 14988335. doi:10.1136/emj.2002.001578. (原始内容存档于2016-04-13).
- ^ Klocker AA, Phelan H, Twigg SM, Craig ME. Blood β-hydroxybutyrate vs. urine acetoacetate testing for the prevention and management of ketoacidosis in Type 1 diabetes: a systematic review. Diabet. Med. July 2013, 30 (7): 818–24. PMID 23330615. doi:10.1111/dme.12136.
- ^ Misra, S; Oliver, NS. Utility of ketone measurement in the prevention, diagnosis and management of diabetic ketoacidosis.. Diabetic medicine : a journal of the British Diabetic Association. January 2015, 32 (1): 14–23. PMID 25307274. doi:10.1111/dme.12604.
- ^ 21.0 21.1 21.2 21.3 21.4 Type 1 diabetes in adults: diagnosis and management. National Institute for Health and Care Excellence. August 2015 [2016-02-10]. (原始内容存档于2016-08-09).
- ^ 22.0 22.1 22.2 22.3 22.4 22.5 22.6 Edge J. BSPED Recommended DKA Guidelines 2009 (PDF). British Society for Paediatric Endocrinology and Diabetes. May 2009 [2009-07-12]. (原始内容 (PDF)存档于2011-10-27).
- ^ Andrade-Castellanos, CA; Colunga-Lozano, LE; Delgado-Figueroa, N; Gonzalez-Padilla, DA. Subcutaneous rapid-acting insulin analogues for diabetic ketoacidosis.. The Cochrane database of systematic reviews. 2016-01-21, 1: CD011281. PMID 26798030. doi:10.1002/14651858.CD011281.pub2.
- ^ Silverstein J, Klingensmith G, Copeland K, et al. Care of children and adolescents with type 1 diabetes: a statement of the American Diabetes Association. Diabetes Care. January 2005, 28 (1): 186–212. PMID 15616254. doi:10.2337/diacare.28.1.186. (原始内容存档于2016-04-19).
- ^ Bialo, SR; Agrawal, S; Boney, CM; Quintos, JB. Rare complications of pediatric diabetic ketoacidosis.. World journal of diabetes. 15 February 2015, 6 (1): 167–74. PMC 4317308
 . PMID 25685287. doi:10.4239/wjd.v6.i1.167.
. PMID 25685287. doi:10.4239/wjd.v6.i1.167.
- ^ Brown TB. Cerebral oedema in childhood diabetic ketoacidosis: Is treatment a factor?. Emergency Medical Journal. March 2004, 21 (2): 141–4. PMC 1726262
 . PMID 14988335. doi:10.1136/emj.2002.001578. (原始内容存档于2016-04-13).
. PMID 14988335. doi:10.1136/emj.2002.001578. (原始内容存档于2016-04-13).
- ^ Dreschfeld J. The Bradshawe Lecture on Diabetic Coma. British Medical Journal. 1886, 2 (1338): 358–63. PMC 2256374
 . PMID 20751675. doi:10.1136/bmj.2.1338.358.
. PMID 20751675. doi:10.1136/bmj.2.1338.358.
- ^ 28.0 28.1 28.2 28.3 Kitabchi AE, Umpierrez GE, Fisher JN, Murphy MB, Stentz FB. Thirty years of personal experience in hyperglycemic crises: diabetic ketoacidosis and hyperglycemic hyperosmolar state. Journal of Clinical Endocrinology and Metabolism. May 2008, 93 (5): 1541–52. PMC 2386681
 . PMID 18270259. doi:10.1210/jc.2007-2577.
. PMID 18270259. doi:10.1210/jc.2007-2577.
- ^ Dillon ES, Riggs HE, Dyer WW. Cerebral lesions in uncomplicated fatal diabetic acidosis. American Journal of the Medical Sciences. 1936, 3 (3): 360–365. doi:10.1097/00000441-193609000-00007.
- ^ Winter WE, Maclaren NK, Riley WJ, Clarke DW, Kappy MS, Spillar RP. Maturity-onset diabetes of youth in black Americans. New England Journal of Medicine. February 1987, 316 (6): 285–91. PMID 3543673. doi:10.1056/NEJM198702053160601.
| ||||||||||||||||||||||||||||||||||||||||||||||
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||
