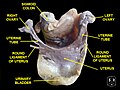
卵巢
| 卵巢 | |
|---|---|
 | |
 女性生殖系统的血液供应。左侧标出的是卵巢静脉 | |
| 基本信息 | |
| 系統 | 女性生殖系統 |
| 动脉 | 卵巢动脉、子宫动脉 |
| 静脉 | 卵巢静脉 |
| 神经 | 卵巢神经 |
| 淋巴 | 腹主动脉旁淋巴结 |
| 标识字符 | |
| 拉丁文 | ovarium |
| MeSH | D010053 |
| TA98 | A09.1.01.001 |
| TA2 | 3470 |
| FMA | FMA:7209 |
| 格雷氏 | p.1254 |
| 《解剖學術語》 [在维基数据上编辑] | |
卵巢(英語:ovary;拉丁語:ovarium)在解剖学中是指动物雌性体内制造卵子的一对性腺体。其中人类的卵巢呈现为卵圆形、偏灰的粉红色,是非常坚实的器官,形状类似于一个大葡萄。在子宫的两侧分别有一个卵巢,其具有两项生理功能,一是制造出卵子(或卵细胞),二是合成雌性激素。[1]
概述
[编辑]雌性脊椎动物都有左右对称的两个卵巢,功能就是产生卵子和分泌支持生殖活动的性激素等;然而在另外一些的无脊椎动物中,比如刺胞动物,其卵巢的形成却跟随着季节而变化,或者在同一动物身体中,同时存在卵巢和睾丸,另外还有些动物会出现性反轉的进程。[2][3]人类在婴儿以及幼儿时期,卵巢仅为一团长型组织体,而后到了青春期才逐步发育变大,外形也会发生改变,待至女性成年时呈现为杏仁状,体积约4cm×2cm×1.5cm,其重量应该在4到8克范围内。卵巢是由韧带连接于子宫和输卵管的,而表面也是不平整的,且存有瘢痕组织。[4]女婴在新生之时卵巢内就有卵泡了,数量在15万至50万个,但是进入青春期以及发育完全之后,其数量却下降到三万多个,而于是年龄增长,其中卵泡的数目还会继续减少,直至绝经期为止,生殖功能几乎退化,剩余的极少量也就随之消退。[5]在女性的生育年龄内,一般仅有300至400个卵泡能够成熟;亦每隔四周的时间,才会有一个卵泡从左侧或者右侧的卵巢中发育成熟。完全成熟的卵子将会被卵巢“请”出去,卵子随后便进入生殖通道内,做好受精的准备。若一直未受精,则将在生理期从阴道中“请”出去,即为月经。除此之外,卵巢还有内分泌的功能,分泌出雌激素以及孕酮。雌激素其实是由卵泡分泌的,以便促进第二性征的继续发育,比如乳房发育、阴毛生长、髋部和臀部储备脂肪等,且在每个月经周期内促使子宫内膜的生长。孕酮则是由黄体细胞分泌出来的,其可以增加受精卵在子宫内膜上着床并进一步发育为胎儿。卵巢的核心又称为髓质,是由诸多的结缔组织构成的,内含有血管、淋巴管以及神经系统等等。髓质外面还有一层厚厚的皮质,其中就含有大量的卵泡。待至卵泡发育成熟时,其自身增大且行进至卵巢的表面,最终变为的卵子将从卵泡排出去,而后所剩的血液与黄体细胞一并滑入滤泡腔内,在此成为黄体。尚若卵子受精,则黄体就要一直留存到妊娠的中止,并在这阶段开始分泌孕酮。若卵子并未受精,黄体就变为白色瘢痕组织,又称白体,之后过段时间也就自行消失。在绝经之后,卵巢会明显缩小,而组成它的也多是陈旧性纤维组织,分泌的雌激素量显著降低,但并未完全停止[6]。[7]
卵
[编辑]卵是人类中特化程度最高的单一的细胞,它也是唯一的无需显微镜,仅凭肉眼就能够直接观察到的单细胞结构。人类的卵直径约有85微米,与一支铅笔尖大小相当。新生婴儿的每个卵巢中都有20-40万个缓慢活动的初级卵细胞,卵就是由这些发育而来。但大多数的初级卵细胞在其成为性成熟以前就会消亡掉,余下来的约有一万个存活着。[1][5]
受精卵
[编辑]在女性的繁殖期内,即为约十岁至五十岁期间,也仅有数百个生存下来的初级卵细胞能够发育为成熟的卵。[5]而在这个过程中,卵会被少许的卵泡液和一些别的细胞包裹起来,就形成一个濾泡。每当经历一次固定时期后,一个或少许的卵就会从卵巢的表面释放出去。成熟的卵细胞从卵巢表面放出去的过程就是排卵。释放出的卵立即会被输卵管绒毛给捕捉住,并经由这条管道通往子宫内。排出卵后,濾泡周围的卵巢组织还有别的功能,它们会变为一种成为黄体的组织,是能分泌出黃體激素的。此种激素是协助子宫内膜组织准备接纳已经成功和精子结合的受精卵植入的。[1]
受精卵的持续性发育生长还会刺激黄体分泌出更多的動情激素和黃體激素。如果卵并没有受精,就会形成一次月经降临,又开启新的一次周期,卵巢重新排卵和子宫重新准备受孕。[1]
结构
[编辑]其他动物
[编辑]
脊椎动物一般都有一对卵巢。在平常时期为椭圆形,然而在生理繁殖期却会因为饱满而导致形状的不规则。圆口类动物的一对卵巢已经结合成为一体,还有部分的真骨鱼也是如此。而有部分的板鳃类的左侧卵巢常常未发育,与此相左的情况是,大多数鸟类以及原始的哺乳类(如鸭嘴兽)等,仅有左侧部分才发育。另外,爬行类和两栖类的卵巢部分都是很单薄且内部是空的,那里面填充着很多的淋巴腔。在另外的情况下,卵巢中央(髓体)部分大部分是结缔组织,而卵和卵泡囊以及生殖上皮一起组成了皮质层。而在真骨鱼类的卵巢则是一个中空的结构,它又直接连在输卵管上。[8][2][3][9][10]
女性
[编辑]左右两侧各有一个卵巢,主要是三部分:[8]
1.结缔组织组成的基质;
2.环绕在表皮的生殖上皮;
3.数量繁多、处于不同的发育阶段的滤泡液,其中有着雌激素,是能促使生殖系统和乳房的发育,及第二性征的成熟。
卵巢是女性重要的性腺器官,主要有排卵和分泌女性激素的功能。[8]

女性的卵巢应位于盆骨的侧壁,处于髂骨内部和外动脉所形成的卵巢窝内,外部被浆膜包裹,是腹膜内位的器官。成熟的卵巢是成对的扁椭圆形体,又分为内侧和外侧两面,上下两端,及前后两缘等。上端凭借着卵巢悬韧带与髂总动脉分叉处连接着,下端由一条平滑肌以及结缔组织组成的卵巢固有韧带在子宫底的两侧固定着。其后缘游离状态,前缘借着卵巢的系膜连接于子宫阔韧带的后部,而那系膜内部分布着进出卵巢的血管、神经以及淋巴管等。[8][4]
卵巢的形状由个体的年龄而产生差异。一般而言,在青春期以前,女性的卵巢有着光滑的表面;到性成熟时期卵巢变成最大。之后,因为多次的排卵过程,卵巢的表面会出现许多的斑痕,使得表面逐步变为凹凸不平了。性成熟后的女性卵巢大约有4cm×3cm×1cm大小,重量有5至6克,呈现灰白色;[4]大约到35岁至40岁左右,卵巢就开始缩小了,而50岁之后,伴随着月经期的停止,卵巢就会逐渐地缩小、变硬,因而失去生理功能。[8] [5] [11] [12]
卵巢的表面没有腹膜,而是由一层扁平的或者立方形的上皮覆盖,称作生发上皮;在其下面还有一层单薄而致密的结缔组织,称作卵巢白膜。其内部就是卵巢的实体部分,又分为皮质层(或实质层)和髓质(或内质层)。皮质层是卵巢的主体部分,位于外部,皮质层内部有着很多的发育不相同的卵泡。还未完全发育的称为始基卵泡。在女孩新生时卵巢内部就有约30万至40万个始基卵泡。在女性的一生当中,只有400到500个卵泡能够发育成熟,其余的发育至不同时期会自行消退,这个过程又称作卵泡闭锁。[5]而卵泡之间有着密集的纤维组织,纤维内还有丰富的血管和神经,且有着被称为间质细胞的许多不规则细胞。卵巢的中心是髓质,而髓质与卵巢门是相连的,并由疏松的结缔组织构成,其内部有着数量密集的神经、血管和淋巴管,以及少量的与卵巢悬韧带相连接的平滑肌纤维,而平滑肌纤维作用于卵巢的运动上。髓质层内部没有卵泡。[8][13]
功能
[编辑]分泌激素
[编辑]動情激素和黃體激素就是两种很重要的卵巢激素。它们与脑下垂体、甲状腺以及肾上腺等所产生的激素一起影响着女性的音调、毛发分布状态、乳房的发育以及子宫的变化。[1][14][15]
卵泡壁细胞则负责分泌出性激素,就是女性体内的少量雄性激素[16],但更多的是雌性激素,包括雌激素和孕激素。这之中,与性成熟关联度最大的就是雌激素,由其主要影响第二性体征的发育成熟以及性功能的运作。若女童体内的雌激素过多可致早熟;成人之后如雌激素过少则可导致早衰;如体内无雌激素补充,就会出现閉經且子宫萎缩。[8][14][15]
排卵
[编辑]由于卵巢皮质上仅有极其少数的神经分布,因而在排卵时才感觉不到疼痛。与此类似,卵巢出现囊肿和肿瘤时,即使它们长得非常的大,也不会引发疼痛感。一般在卵巢部位的疼痛感,多数是由于支撑卵巢的韧带被拉扯或者被扭曲所引发的。[1]
排卵一般发生于两次月经中,在每个月经期内,可同时拥有8至10个卵泡处于发育阶段,但常常仅有一个卵泡达至成熟阶段,而余下的卵泡都会变成闭锁卵泡。成熟的卵泡于卵巢表面突出,在其破裂后能使内部的卵细胞从卵巢中向外排出。卵巢处于排卵期后,卵巢内部残留的卵泡壁崩溃,血管出现破损,血液流入卵泡腔内形成块状,称作血体。且卵泡壁创口会由纤维蛋白迅速封住,留下来的卵泡壁细胞会增生,这些细胞内产生出较多的黄色颗粒,既是颗粒黄体细胞,之后便成为黄体组织。其功能是分泌雌激素和孕激素。如果卵细胞与精子合成为受精卵,黄体会在绒毛膜促性腺激素的作用下发育为妊娠黄体,用以提供妊娠期间所需要的雌激素和孕激素,并将会持续到妊娠的第4至6个月时,才会逐渐消退。[8]
伴随卵泡在多种激素刺激下发育成熟后,卵泡便不断向着卵巢表面移动且逐步向外突出。若卵泡快接近卵巢表层时,此处表层的细胞会变得很薄,直至破裂,便出现排卵。卵子的排出并非驱离出去,而是由大量卵泡也流出去之后,卵子才会排出。排卵是发生于两次经期之中的,通常于后一次经期来临之前的两周左右。卵细胞可以从两侧的卵巢一次排出,也可以从一侧的卵巢持续外排。卵细胞排出后,经历输卵管伞端的收取,由输卵管壁的蠕动下,再输卵管内壁的纤毛活动中,能让其落入输卵管并顺着管道向着子宫内移动。[8]
黄体与白体
[编辑]与此同时,因颗粒膜和卵泡内膜间的基底膜逆聚合效果,促使卵泡膜的毛细血管和结缔组织伸向黄体核心,形成间隔,并促进黄体呈现出花瓣状,卵泡内膜细胞也会伸向黄体的皱褶之间,且呈现相同的变化,称作卵泡膜黄体细胞。在排卵的一周左右(约经期的第22天前后),黄体会发育至峰值,即成为成熟的黄体。其形状相差很大,半径约有5毫米至10毫米,不同程度地向卵巢表层突出去,呈现黄色状。卵泡内膜细胞是排卵之前的雌激素重要来源,排卵以后,黄体细胞分泌出孕激素和雌激素等。[8]
尚若卵细胞未与精子结合,在排卵之后的9天左右黄体就会萎缩。黄体的生存期通常为12到16天。黄体进入衰退期后,便出现月经来潮,此时卵巢中又会出现新的卵泡开始发育,新的周期开始。上个周期的黄体需要经历8至10周才会全部完成退化,最后被其他细胞吸收,组织纤维化,呈现白色,亦称为白体。在性成熟之后,卵巢就会不停地重复出现上述的变化,除非在妊娠和哺乳期间。[8]
源头与病症
[编辑]在女性还处于胚胎发育期间,卵巢开始起源在肾脏附近的组织中,这与男性胚胎的睾丸都是同样的组织发育出来的。伴随着胎儿的逐步成长,约在第210天左右开始,卵巢就慢慢地降落到骨盆内。[17]女婴在出生之时,会出现仅有一个卵巢或者两个都缺失或未发育成熟的状况,但这样的情形概率很低。若有一侧的卵巢是完全正常的,而另一侧的先天性缺失并不会妨碍身体的正常成长,也不会影响正常的月经周期。去除任何一侧卵巢的手术称为卵巢切除术,但假若有部分的卵巢组织遗留下来,即便是非常单薄的一部分,也是能够为健康女性的生理功能提供足够量的激素。[1]
卵巢主要的病症是功能性失调,将造成经期紊乱、闭经甚至更年期综合征等。[11]严重的就会是卵巢出现肿瘤。其肿瘤的种类异常的多,也是所有器官之最。年幼至儿童,年长至老妪等,都可出现卵巢的肿瘤,其中恶性的会占比约一成到两成。卵巢出现恶性肿瘤的早起一般无病症,难以发现,而发现病状时,多数都已处于晚期了,难以治疗,因而倡导女性应该定期前往医院作身体普查。[8]
更多图片
[编辑]-
Left Ovary
-
Ovaries
-
Uterus
参考文献
[编辑]- ^ 1.0 1.1 1.2 1.3 1.4 1.5 1.6 grolier incorporated. 卵巢. 光复书局大美百科全书编辑部 (编). 大美百科全书 21. 台北市: 光复书局企业股份有限公司: 114. 1991. ISBN 957-42-0266-6.
- ^ 2.0 2.1 Romer, Alfred Sherwood; Parsons, Thomas S. The Vertebrate Body. Philadelphia, PA: Holt-Saunders International. 1977: 383–385. ISBN 0-03-910284-X.
- ^ 3.0 3.1 Moravec, František; Justine, Jean-Lou. Philometrids (Nematoda: Philometridae) in carangid and serranid fishes off New Caledonia, including three new species. Parasite. 2014, 21: 21 [2015-01-22]. ISSN 1776-1042. PMID 24836940. doi:10.1051/parasite/2014022. (原始内容存档于2020-11-26).

- ^ 4.0 4.1 4.2 Daftary, Shirish; Chakravarti, Sudip (2011). Manual of Obstetrics, 3rd Edition. Elsevier. pp. 1-16. ISBN 978-81-312-2556-1.
- ^ 5.0 5.1 5.2 5.3 5.4 Hansen KR, Knowlton NS, Thyer AC, Charleston JS, Soules MR, Klein NA. (2008). A new model of reproductive aging: the decline in ovarian non-growing follicle number from birth to menopause. Hum Reprod 23(3):699-708. doi: 10.1093/humrep/dem408. PMID 18192670
- ^ Harris Bernstein, Carol Bernstein and Richard E. Michod (2011). Meiosis as an Evolutionary Adaptation for DNA Repair. Chapter 19 in DNA Repair. Inna Kruman editor. InTech Open Publisher. DOI: 10.5772/25117 http://www.intechopen.com/books/dna-repair/meiosis-as-an-evolutionary-adaptation-for-dna-repair (页面存档备份,存于互联网档案馆)
- ^ 美国不列颠百科全书公司. 卵巢. 中国大百科全书出版社不列颠百科全书编辑部 (编). 不列颠百科全书 国际中文版 12. 北京: 中国大百科全书出版社: 478. 1999. ISBN 7-5000-6060-2.
- ^ 8.00 8.01 8.02 8.03 8.04 8.05 8.06 8.07 8.08 8.09 8.10 8.11 中国大百科全书总编委会 (编). 卵巢. 中国大百科全书(第二版) 18. 北京: 中国大百科全书出版社: 542. 2009年3月. ISBN 978-7-5000-7958-3.
- ^ Fitzpatrick, F. L. 1934. Unilateral and bilateral ovaries in raptorial birds. The Wilson Bulletin 46 (1): 19-22.
- ^ Kinsky, F. C. 1971. The consistent presence of paired ovaries in the Kiwi(Apteryx) with some discussion of this condition in other birds. Journal of Ornithology 112 (3): 334–357.
- ^ 11.0 11.1 Rzepka-Górska I, Tarnowski B, Chudecka-Głaz A, Górski B, Zielińska D, Tołoczko-Grabarek A. (2006). Premature menopause in patients with BRCA1 gene mutation. Breast Cancer Res Treat 100(1):59-63. PMID 16773440
- ^ Titus S, Li F, Stobezki R, Akula K, Unsal E, Jeong K, Dickler M, Robson M, Moy F, Goswami S, Oktay K. (2013). Impairment of BRCA1-related DNA double-strand break repair leads to ovarian aging in mice and humans. Sci Transl Med 5(172):172ra21. doi: 10.1126/scitranslmed.3004925. PMID 23408054
- ^ H.M. Brown, D.L. Russell. Blood and lymphatic vasculature in the ovary: development, function and disease. Human Reproduction Update. 2014-01-01, 20 (1): 29–39 [2018-04-02]. ISSN 1355-4786. doi:10.1093/humupd/dmt049. (原始内容存档于2022-01-26) (英语).
- ^ 14.0 14.1 Normal Testosterone and Estrogen Levels in Women. [2015-01-22]. (原始内容存档于2014-02-20).
- ^ 15.0 15.1 Testosterone: MedlinePlus Medical Encyclopedia. [2015-01-22]. (原始内容存档于2016-07-05).
- ^ Androgens in women (PDF). [2015-01-22]. (原始内容存档 (PDF)于2017-03-29).
- ^ Langman's Medical Embryology, Lippincott Williams & Wilkins, 10th ed, 2006
外部链接
[编辑]- From the American Medical Association (页面存档备份,存于互联网档案馆)
- Merck Online Medical Library: Female Reproductive System (页面存档备份,存于互联网档案馆)
参见
[编辑]
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ||||||||||||