精神分裂症:修订间差异
无编辑摘要 |
|||
| 第160行: | 第160行: | ||
針對不願意或不能定期服用藥物的患者,可以使用長效抗精神病藥物以令其病情受控<ref name=Depo06>{{cite journal |author=McEvoy JP |title=Risks versus benefits of different types of long-acting injectable antipsychotics |journal=J Clin Psychiatry |volume=67 Suppl 5 |issue= |pages=15–8 |year=2006 |pmid=16822092}}</ref>。與口服藥物相比,長效抗精神病藥物能以更大的程度去降低復發的風險<ref name=Relapse2012/>。當與心理社會干預一同施行時,它們可能會改善患者對治療的長期依從性<ref name=Depo06/>。[[美國精神醫學學會]]建議,若患者一年以上没出現任何與精神分裂症有關的症狀,則可考慮停藥<ref name=Harrow2013>{{cite journal|author1=Harrow M |author2=Jobe TH |title=Does long-term treatment of schizophrenia with antipsychotic medications facilitate recovery?|journal=Schizophrenia bulletin|date=19 March 2013|pmid=23512950|volume=39|issue=5|pages=962–5|doi=10.1093/schbul/sbt034|pmc=3756791}}</ref> |
針對不願意或不能定期服用藥物的患者,可以使用長效抗精神病藥物以令其病情受控<ref name=Depo06>{{cite journal |author=McEvoy JP |title=Risks versus benefits of different types of long-acting injectable antipsychotics |journal=J Clin Psychiatry |volume=67 Suppl 5 |issue= |pages=15–8 |year=2006 |pmid=16822092}}</ref>。與口服藥物相比,長效抗精神病藥物能以更大的程度去降低復發的風險<ref name=Relapse2012/>。當與心理社會干預一同施行時,它們可能會改善患者對治療的長期依從性<ref name=Depo06/>。[[美國精神醫學學會]]建議,若患者一年以上没出現任何與精神分裂症有關的症狀,則可考慮停藥<ref name=Harrow2013>{{cite journal|author1=Harrow M |author2=Jobe TH |title=Does long-term treatment of schizophrenia with antipsychotic medications facilitate recovery?|journal=Schizophrenia bulletin|date=19 March 2013|pmid=23512950|volume=39|issue=5|pages=962–5|doi=10.1093/schbul/sbt034|pmc=3756791}}</ref> |
||
。 |
。 |
||
===心理社會治療=== |
|||
許多心理社會干預可能有助於治療精神分裂症,包括{{link-en|家庭治療|Family therapy}}<ref name=FT10>{{cite journal |author1=Pharoah F |author2=Mari J |author3=Rathbone J |author4=Wong W |title=Family intervention for schizophrenia |journal=Cochrane Database of Systematic Reviews |volume=12 |pages=CD000088 |year=2010 |pmid=21154340 |doi=10.1002/14651858.CD000088.pub3 |issue=12}}</ref>、{{link-en|積極性社區治療|Assertive community treatment}}、支持就業、{{link-en|認知矯正治療|Cognitive remediation therapy}}<ref name="Medalia-2009">{{cite journal |author1=Medalia A |author2=Choi J | title = Cognitive remediation in schizophrenia. | journal = Neuropsychology Rev | url = http://www.brown.uk.com/schizophrenia/medalia.pdf | volume = 19 |issue = 3 | pages = 353–364 | year = 2009 | doi = 10.1007/s11065-009-9097-y | pmid = 19444614}}</ref>、技能培訓、 代幣制治療,以及針對物質使用和體重管理的心理干預<ref name=PORT09>{{cite journal |vauthors=Dixon LB, Dickerson F, Bellack AS, etal |title=The 2009 schizophrenia PORT psychosocial treatment recommendations and summary statements |journal=Schizophr Bull |volume=36 |issue=1 |pages=48–70 |date=January 2010 |pmid=19955389 |doi=10.1093/schbul/sbp115 |pmc=2800143}}</ref>。家庭治療或教育能解決患者的家庭問題,這樣可能會減少患者復發和住院的機會<ref name=FT10/>。极少證據顯示認知行為治療(CBT)在預防復發或減輕復發的症狀這方面是有效的<ref>{{cite journal |vauthors=Jauhar S, McKenna PJ, Radua J, etal |title=Cognitive-behavioural therapy for the symptoms of schizophrenia: systematic review and meta-analysis with examination of potential bias|journal=The British Journal of Psychiatry|date=January 2014|volume=204|pages=20–9|pmid=24385461|type=Review|doi=10.1192/bjp.bp.112.116285|issue=1}}</ref><ref>{{cite journal |author1=Jones C |author2=Hacker D |author3=Cormac I |author4=Meaden A |author5=Irving CB |title=Cognitive behaviour therapy versus other psychosocial treatments for schizophrenia |journal=Cochrane Database of Systematic Reviews |volume= 4|issue=4 |pages=CD008712 |year=2012 |pmid=22513966 |doi=10.1002/14651858.CD008712.pub2}}</ref>。沒有較佳質量的研究支持藝術或戲劇治療的有效性<ref>{{cite journal |author1=Ruddy R |author2=Milnes D | title = Art therapy for schizophrenia or schizophrenia-like illnesses. | journal = Cochrane Database of Systematic Reviews | issue = 4 | pages = CD003728 | url = http://www.cochrane.org/reviews/en/ab003728.html | year = 2005 | doi = 10.1002/14651858.CD003728.pub2 | pmid = 16235338 }}</ref><ref name="Ruddy-2007">{{cite journal |author1=Ruddy RA |author2=Dent-Brown K | title = Drama therapy for schizophrenia or schizophrenia-like illnesses. | journal = Cochrane Database of Systematic Reviews | url = http://www.cochrane.org/reviews/en/ab005378.html | issue = 1 | pages = CD005378 | year = 2007 | doi = 10.1002/14651858.CD005378.pub2 | pmid = 17253555 }}</ref>。當與正常治療配合時,音樂療法能改善精神狀態和社會功能<ref>{{cite journal|last1=Mössler|first1=K|last2=Chen|first2=X|last3=Heldal|first3=TO|last4=Gold|first4=C|title=Music therapy for people with schizophrenia and schizophrenia-like disorders.|journal=The Cochrane database of systematic reviews|date=7 December 2011|issue=12|pages=CD004025|pmid=22161383|doi=10.1002/14651858.CD004025.pub3}}</ref>。 |
|||
== 历史 == |
== 历史 == |
||
2016年11月19日 (六) 14:46的版本
| 思覺失調症 Schizophrenia | |
|---|---|
| File:Artistic view of how the world feels like with schizophrenia - journal.pmed.0020146.g001.jpg | |
| 精神分裂症患者的自畫像,表達個人對疾病所引起的現實扭曲經歷的看法。 | |
| 读音 | |
| 症状 | 精神病、cognitive dysfunction[*]、疾病、幻覺 |
| 类型 | 精神病性障碍、精神分裂症谱系障碍[*]、疾病 |
| 治療 | 心理治療 |
| 分类和外部资源 | |
| 醫學專科 | 精神科 |
| ICD-11 | 6A20 |
| ICD-10 | F20 |
| ICD-9-CM | 295 |
| OMIM | 181500 |
| DiseasesDB | 11890 |
| MedlinePlus | 000928 |
| eMedicine | med/2072 emerg/520 |
| MeSH | F03.700.750 |
思覺失調症(英語:schizophrenia[2])是精神疾病的一種。其特徵為患者出現異常的社會行為和不能理解什麼是真實的[3]。它在台灣以往的名稱及香港和中國現在的名稱-精神分裂症[2],是直譯英文名稱「Schizophrenia」而來[4]。常見症狀包括妄想、幻覺、思維混亂、幻聽、社會參與和情緒表達的程度減少,以及缺乏動機[3][5]。精神分裂症患者通常伴有其他心理上的健康問題,例如焦慮症、重性抑郁障碍或物質使用障礙[6]。症狀通常逐漸地出現,且一般在成年早期開始,並持續一段長時間[5][7]。
精神分裂症的成因包括環境因子及遺傳因子[8]。可能的環境因子包括在城市中長大、使用大麻、某些传染病、父母年齡,和自身在母體內時營養攝取不足[8][9]。遺傳因子則包括各種常見和罕見的遺傳變異[10]。精神分裂症的診斷是基於觀察求診者所表現出來的行為及其所主訴的個人經歷[7]。在診斷時,還必須把求診者的文化背景納入考慮範圍之內[7]。截至2013年為止,此病並沒有任何客观的測試予供作診斷[7]。精神分裂症並不等同「多重人格」或「多重人格障礙」——這種混淆的想法常在公眾的認知中出現[11]。
治療的重心是為患者處方抗精神病藥,以及安排諮詢、工作培訓和社會康復[3][8]。目前尚不清楚典型抗精神病藥與非典型抗精神病藥兩者間哪種的效果會較佳[12]。在其他抗精神病藥物都無法改善病情的情況下,就可能會使用氯氮平。必要時,患者可能會被強制住院治療,如患者可能會對自身或他人構成傷害这一種情況,但現在的住院時間比以往更為短暫,且強制住院治療的總次數亦較为少[13]。
約0.3-0.7%的人在其一生中受精神分裂症所影響[14] 。2013年,全球估計有2360萬例精神分裂症患者[15]。男性比女性更常受到精神分裂症的影響[3]。大約20%的人康復得很好,一些人亦能完全康復[7]。患者常伴有一定的社會問題,例如長期失業、貧窮和無家可歸[7][16]。患有精神分裂症的人的平均預期壽命比平均值少10年至25年[17]。其背後原因是患者的身體健康問題增加和自殺率較高(約5%)[14][18]。2013年,估計有16,000人死於與精神分裂症有關或由其引起的行為[19]。
症狀


精神分裂症患者可能會出现的症狀包括幻覺(大多數是以幻聽的形式出現)、妄想(性質通常是較为不合理的,或感到被逼害),以及思維和言語紊亂。「思維和言語紊亂」的程度可從較輕微的思維不清晰,以至較嚴重的胡言亂語。患者亦普遍出現社交退縮、對穿衣和衛生不感興趣,以及失去動力和判斷力的情況[20]。患者也常見出現自我體驗異常的症狀,例如認為一些想法或感覺不是真正屬於自己的,而是他者所植入的,這種症狀有時被稱為「被動體驗」[21]。患者常被觀察到出現了情感障碍,例如缺乏积极的情緒反应[22] 。社會認知障礙也與精神分裂症有關[23],例如患者所表現出來的多疑症狀。患者亦常被社會所孤立。精神分裂症患者也普遍發生在工作记忆、长期记忆和学习、管控功能、注意力這些方面出現困難的情況[14]。在一種罕見的亞型中,患者會經常保持緘默、在異常姿勢中保持不動,或者表現出亳無理由的兴奋狀態——都是僵直症的症狀[24]。大約30%至50%的精神分裂症患者不能接受自己患病的事實,或遵從推薦予他們的治療[25]。精神分裂症的治療可能會對患者的洞察力産生一些影響[26]。精神分裂症患者會發現自己對面部表情的感知存有一定困難[27]。
精神分裂症患者可能比一般人有較高的比率患上大腸激躁症,但除非特別提及此一問題,否則他們通常不会特別指出[28]。
陽性及陰性症狀
精神分裂症通常以陽性及陰性症狀來描述[29]。陽性症狀是大多數人通常不會遇到的症狀,但存在於精神分裂症患者中。包括妄想、思維和言語紊亂,以及在五感上存有幻覺——這些通常被認為是精神病的表現[30]。幻覺通常與妄想的主題內容有關[31]。藥物對治療患者的陽性症狀十分有效[31]。
陰性症狀是指正常情緒反應或其他思維過程中所存有的一些缺陷,藥物對治療陰性症狀的效果較差[20]。包括缺乏情感或情緒淡然(Reduced affect display)、貧語症(Alogia)、享樂不能(Anhedonia,快樂不起來)、缺乏與他人打好關係的欲望(Asociality),和動機缺乏(Avolition)。與陽性症狀相比,陰性症狀對他人的負擔、患者的生活質量以及工作能力的影響較大[32]。擁有較為嚴重的陰性症狀的患者在疾病發病之前通常具有適應不良的生活史,並且藥物對其治療效果通常亦是十分有限[20][33]。
認知功能障礙
認知能力的缺陷被廣泛認為是精神分裂症的核心特徵[34][35][36]。患者的認知缺陷程度是個體功能、工作表現的質量,以及维持治疗效度的預測因素[37]。認知功能障礙的存在及其程度是一項比起陽性或陰性症狀更為良好的指標去評估個體功能[34]。受認知功能缺陷所影響的範疇十分广泛,其中包括工作记忆、长期记忆[38][39]、口語敘述記憶[40] 、語意處理過程[41]、情节记忆[37]、注意力、學習能力(特別是語言學習)[38]。在精神分裂症患者中最明顯的是言語記憶的缺陷,並且不是由注意力不足所致。言語記憶障礙與患者的語意編碼能力(處理與意義有關的信息)下降有關,其被視作為長期記憶缺陷的另一已知原因。[38]當給予受試者上面寫有一列單詞的列表時,健康的人會較常記住一些意思積極的詞語(此現像被稱為波麗安娜效應);然而,精神分裂症患者傾向於不管其涵意如何,一概記住所有詞語,這表明失去愉悦感會使患者對詞語的語義編碼能力受損[38]。這些缺陷在患者的病情發展至某種程度前就能被發現[34][36][42]。精神分裂症患者的一等親和其他高危群體亦表現出一定程度的認知能力缺陷,特別是在工作記憶上[42]。關於精神分裂症患者的認知缺陷的文獻綜述顯示,該缺陷可能在青春期早期,或早至兒童期时就已經存在[34] 。即使隨著時間的推移,認知缺陷在大多數患者中仍傾向保持原来的樣子,少部分患者或因基於環境变数的可識別原因而改變[34][38]。
雖然「隨著時間的推移,認知缺陷仍傾向保持原来的樣子」的證據是可靠和充分的[37][38],但在這個領域的大部分研究都集中於提高注意力和工作記憶的方法[38][39]。研究人員曾利用「設立較高或較低的奖赏」以及「提供教育與否」等環境變數去嘗試改善患者的學習能力,結果顯示:較高的奖赏會使患者的表現更差,而提供教育則能改善患者的表現,這顯示可能存在一些改善認知表現的治療[38]。可通過口語表達訓練,改善患者的思維、注意力和語言行為;亦可通過認知複誦(cognitive rehearsal),給予患者自我教導(self-instructions),其能使患者在處理困擾的處境時有一套應對表现,以及令在患者在成功時自我強化(self-reinforcement):這都能顯著提高回憶任務(recall tasks)的表現[38]。 這種類型的訓練被稱為「自我教導訓練」(self-instructional training),它所產生的好處包括能使患者毫無意義的言語減少,以及改善患者的回憶能力和注意力[38]。
發病
青春期晚期至成年人早期是精神分裂症發病的高峰[14],這亦是青壯年人社會和職業發展的關鍵年齡[43]。經診斷患有精神分裂症的人中,分別有40%和23%的男性及女性在19歲之前就表現出該病的症狀[44]。為了讓與精神分裂症相關的發展障礙的程度減至最低,研究人員已經進行了許多用以鑑定和治療該病的前驅期的研究,使精神分裂症在早至發病前30個月就能被发现[43]。在前驅期期間,病情持續發展的人可能會經歷可以自我控制或短暫的精神病症狀[45],和社交退縮、易怒、煩躁不安、動作笨拙這些非特異性症狀[46][47]。
病因
遺傳和環境因素的配合在精神分裂症的病情發展中扮演了一個關鍵的角色[11][14]。若急性短暫性精神病患者擁有與精神分裂症有關的家族病患史,一年後其被診斷為精神分裂症的機率約有20%-40%[48]。
遺傳因子
遺傳因子對精神分裂症發病的影響估計差异很大,因為難以把遺傳因子和環境因子的影響区分[49];平均值為0.80[50]。發病的最大單一危險因子是一等親(包括父母、子女和手足)中有人患有精神分裂症(風險為6.5%);若同卵雙胞胎中其中一方是精神分裂症患者,另一方則有超過40%的機會也受到精神分裂症的影響[11]。如果雙親中其中一位患有精神分裂症,其子女患上精神分裂症的風險約為13%;如果雙親分別都患有精神分裂症,風險則將近50%[50]。
許多基因被認為與精神分裂症有關,每組都對精神分裂症有少許的影響,以及人類現時尚末完全了解每組基因的傳遞和表達[10][11]。研究員已指出許多可能的目標,包括拷貝數變異、Notch4基因、組蛋白位點[51]。許多全基因組關聯也與精神分裂症有關,如锌指蛋白804A[52]。與精神分裂症有關的基因和與躁鬱症有關的基因之間存有一定程度的重疊[53]。有證據顯示,精神分裂症患者的遺傳結構中包括各種常見和罕見的風險變異[54]。
進化心理學的一個問題就是為什麼增加患上精神障礙的機會的基因會被廣泛散佈。此問題是基於此一假設:從演化的角度而言,增加患上精神分裂症的機會的基因對擁有者而言本身已是一種適應不良的特徵。其中一個關於此問題的構想就是那些基因參與了語言和人性的進化,但直至目前為止,這些構想在本質上仍只是一種假設[55][56]。
環境因子
與精神分裂症的病發相關的環境因子包括生活環境、使用藥物,以及產前壓力[14]。
雖然養育方式對精神分裂症的病發並沒有任何重大的影響,但擁有鼓勵型的父母的人與擁有批評型或敵對型的父母的人相比下,擁有鼓勵型的父母的人日後的病發機會更低[11]。在兒時心靈受創、父母死亡、被欺凌或被辱罵的人,其日後懼患精神病的風險会增加[57]。即使考慮到吸毒、種族和社會群體的規模這些因素[58],在城市環境中渡過童年生活的人或住在城市的成年人,懼患精神分裂症的風險仍會增加至原本的兩倍[11][14]。其他重要因素包括被社會孤立、與社會逆境有關的移民、種族歧視、家庭困難、失業,和居住條件惡劣[11][59]。
已有假設指出,在一些人當中,精神分裂症的病發與腸道功能障礙有關,例如非腹腔麵筋敏感性或腸道菌群異常[60]。精神分裂症患者亞組對麩質的免疫反應不同於乳糜瀉患者,麸质过敏症患者的某些血清生物標誌物會升高,例如抗麥醇溶蛋白IgG或抗麥醇溶蛋白IgA這些抗體[61]。
物質使用
大約一半的精神分裂症患者濫藥或攝取過多的酒精[62]。安非他明、可卡因和較小程度的酒精可導致短暫的刺激性精神障礙或與酒精相關的精神障礙,其與精神分裂症十分類似[11][63]。雖然通常不被認為是病因,但精神分裂症患者使用尼古丁的速度比普通人群高了很多[64]。
酒精濫用可能會通過誘發機制,引起活性物質所致的慢性精神障礙[65]。 但使用酒精與早年發病的精神障礙並不相關[66]。
大麻可能是精神分裂症的其中一個誘發因素[9][67][68]。其可能会令高危人士患上精神分裂症[68]。患病風險可能在配合某些基因的情況下才會增加[68],或可能與先前存在的精神病理有關[9]。早年接触大麻與患病風險的增加密切相關[9]。所增加的程度仍是末知[69],但患上精神障礙的風險估計是增加了2-3倍[67]。吸食較高劑量的大麻以及吸食頻率較高这兩項因素與患上慢性精神障礙的風險增加有關[67]。
患者亦有可能為了消除抑鬱、焦慮、無聊和孤獨這一些負面情緒,而濫用其他藥物[62][70]。
發育因素
若胎兒在母體内發育期間經受缺氧、感染、營養不良和壓力等不良因素影響,則可能會稍微增加其日後患上精神分裂症的風險[14]。被診斷患有精神分裂症的人更可能在冬季或春季出生(至少在北半球情況如是),其可能是胎兒接触病毒的機會增加所致[11]。患病風險因此會增加約5%-8%[71]。若懷孕期間或出生時胎兒受到諸如弓形體和衣原體等病原體所感染,其日後的患病風險可能會增加,[72]。
病理機制
研究人員已經進行了許多嘗試去解釋大脑功能改變和精神分裂症之間的關係[14]。當中最常見的是多巴胺假說,該假説把精神病中所出現的心智缺陷解釋成是因多巴胺能神經元(dopaminergic neurons)異常所致[14]。
心理學
精神分裂症的發病和維持過程中涉及到了很多心理機制。認知偏誤常在高危人士或那些经診斷患上精神分裂症的人中发现,尤其是在有壓力或令人困惑的情況下[73]。一些認知特徵可能反映出整體的神經認知缺陷(global neurocognitive deficits),如記憶力減退;而其他認知特徵則可能與特定的問題和體驗有關[74][75]。患者在避免或制止假想中的威脅时,所採取的「防御或攻击性行為」,實際上可能會使妄想持續化[76] 。
儘管已證實患者受到情緒遲鈍的影響,但研究結果表示許多經診斷患有精神分裂症的人是具有情緒感受性的,特別是在緊張或負面刺激的情況下,而且這種感受性可能會加深症狀或疾病本身的嚴重程度[77][78]。一些證據表明妄想的內容和在精神病中患者所體驗到的個人經歷,可以反映出該病背後的情緒性原因,患者如何解釋所體驗到的經歷亦会對症狀有所影響[79][80][81]。心理治療對症狀的影響被視為更進一步的證據去支持心理機制在精神分裂症中所起的作用[82]。
神經科學
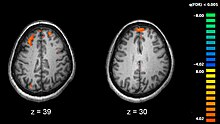

精神分裂症與大脑结构上的細微差異相關,於40%-50%的病例下以及在急性精神病狀態下的大腦化學物質中,都發現了「差異」[14]。使用神经心理测试和神经成像技術(如功能性磁共振成像(fMRI)和正电子发射计算机断层扫描(PET))檢查大腦活動功能差異的研究顯示,差異最常發生於額葉、海马体以及颞叶這些大腦區域上[84]。患者的額葉皮層和顳葉區域的體積減少至少於在阿兹海默病患者中所發現的。目前尚不了解這些體積變化是持續進行的,还是在發病之前就已經存在。[46]這些差異已與精神分裂症相關的神经认知损害聯繫起來[85]。因為神經迴路的改變,所以有一些替代性的建議認為精神分裂症應被視為一種神經發展疾患[86]。已有爭論圍繞着「使用抗精神病藥治療本身會否引起腦容量減少」這一項問題上[87]。
許多神经學上的病理研究都著重於中腦邊緣系統路徑的多巴胺活性。這一聚焦主要是基於一項偶然的發現:阻斷多巴胺活性的藥物——吩噻嗪,可以減少精神病所引致的症狀。此一發現亦被另一項事實所支持:刺激神經細胞釋放多巴胺的安非他命,可能会加劇精神分裂症的症狀[88]。多巴胺假說亦指出,多巴胺受體D2的過度激活是精神分裂症(出現正性症狀)的病因(原因)。儘管所有近20年內常見的抗精神病藥都是基於D2阻斷效應,但在二十世紀九十年代中期正电子发射计算机断层扫描及單光子發射電腦斷層掃描攝影術(SPECT)能提供相關證據支持以前,情況尚不如此。現代的研究人員傾向認为多巴胺假說过於简单,部分原因在於較新的抗精神病藥物(非典型抗精神病藥物)可以跟較舊的抗精神病藥物(典型抗精神病藥物)一樣有效,但都會影響5-羥色胺的活性,及可能具有较低的多巴胺阻斷作用[89]。
研究亦聚焦於谷氨酸這一種神經遞質,以及NMDA受體功能低下在精神分裂症中所扮演的角色,主要原因有兩個:其中一個就是在患者的屍檢中,發現其大腦的谷氨酸受體水平異常地低[90];另一個則是發現谷氨酸阻斷藥物,如苯環利定和氯胺酮,可以引起類似精神分裂症的症狀和認知問題[91]。谷氨酸功能低下與在需用到額葉和海馬功能的測試的表現較差有關。谷氨酸亦影響多巴胺的功能,兩者皆與精神分裂症有關;這些都已顯示谷氨酸神經迴路在精神分裂症中的重要調節作用(和可能的因果關係)[92]。但谷氨酸藥物對陽性症狀沒有效果[93]。
診斷
精神分裂症是根據美國精神醫學學會的精神疾病診斷與統計手冊第五版(DSM-5)或世界衛生組織的國際疾病和相關健康問題統計分類(ICD-10)中的標準而作診斷。這些標準是基於求診者所主訴的個人經歷和他人對求診者的異常行為描述,隨後由精神衛生專業人員進行臨床評估。與精神分裂症相關的症狀在患者中不斷發生,並且在進行診斷之前必須達到一定嚴重性。[11]截至2013年為止,此病並沒有任何客觀的測試予供作診斷[7]。
標準
2013年,美國精神醫學學會發布了精神疾病診斷與統計手冊第五版。必須在至少一個月的大部分時間內滿足兩項診斷標準,以及至少六個月對社會或職業功能有顯著影響,才能診斷求診者患有精神分裂症。若要被診斷成患有精神分裂症,必須具有以下症狀中的其中一項:妄想、幻覺或言语散乱。其他用以診斷作的症狀包括陰性症狀、緊張性行為或行為紊亂[94]。定義基本上與2000年的精神疾病診斷與統計手冊(DSM-IV-TR)相同,但是第五版做出了許多改變。
- 亞型分類——如偏執型或緊張型精神分裂症等,都被去除。這些在以前的修訂中得以保留的原因是基於慣例,但後來經事實證明,亞型在疾病的治療上是沒有價值的。[95]
- 僵直症不再與精神分裂症密切相關[96]。
- 在對精神分裂症患者的病程進行描述時,建議更好地區分病症的當前狀態及其過去發展,令整體描述更為清楚[95]。
- 不再建議對施耐德主要症狀(Schneider's first-rank symptoms)進行特殊治療[95]。
- 為了更明確地把分裂情感性障礙與精神分裂症劃分,故完善了分裂情感性障礙的定義[95]。
- 一項涵蓋精神病理學八個領域的評估——例如是否出現幻覺或躁狂症狀——用以幫助臨床決策[97]。
在歐洲國家,ICD-10的診斷標準較為常用;在美國和世界各地,DSM的診斷標準則較ICD-10的常用,並廣泛應用於研究中。ICD-10的診斷標準更為重視施耐德主要症狀。在醫學實踐中,兩套系統之間的一致性很高。[98]目前正在草擬中的ICD-11,提倡在關於精神分裂症的診斷標準中添加「自體疾患」(self-disorder)這一種症狀[21]。
如果困擾患者的症狀存在超過一個月,但少於六個月,則應診斷為類精神分裂症。若精神症狀持續不到一個月,則可能被診斷為短暫精神病,患者所擁有的各種症狀則可被歸類為未特指的精神分裂症。如果情感性症狀與分裂症狀併存,則會診斷為分裂情感性障礙。如果精神上的症狀是一般醫學病症或物質所直接導致的,則診斷為該病症的精神障礙。[94]如果求診者出現廣泛性發展障礙的症狀,則不能診斷為精神分裂症,除非求診者還明顯地出現了妄想或幻覺等症狀[94]。
亚型
DSM-5中已经删去DSM-IV中提出的所有亚型[99]。DSM-IV-TR中所包含的五個亚型如下[100][101]:
- 偏執型(Paranoid Type):又稱妄想型,存在妄想和幻覺,但是沒有思維障礙、行為紊亂或是情感淡漠。妄想的主題是也許是把事物誇張化,亦有可能令患者感到受迫害。(DSM代碼:295.3/ICD代碼:F20.0)
- 紊乱型(Disorganized Type):在ICD中被称作青春型,症狀既有思维障碍,亦有情感淡漠(inappropriate affect)。(DSM代碼:295.1/ICD代碼:F20.1)
- 紧张型(Catatonic Type):患者几乎僵直不动或者过于兴奋,漫無目的地行动,以及脸部表情和躯体动作异常,症状还包括紧张型木僵或蠟狀屈曲(waxy flexibility)、模仿别人说话及动作等。(DSM代碼:295.2/ICD代碼:F20.2)
- 未分型(Undifferentiated Type):存在精神症状,但是不符合上面几种分类(DSM代碼:295.9/ICD代碼:F20.3)
- 残余型(Residual Type):陽性症狀僅以輕度的形式存在(DSM代碼:295.6/ICD代碼:F20.5)
ICD-10中所包含的亚型[100]:
- 精神分裂症後抑鬱症(Post-schizophrenic depression):精神分裂症發病以後所出現的抑鬱發作,當中仍存有輕度精神分裂症的症狀。(ICD代碼:F20.4)
- 单纯型(Simple Schizophrenia):陰性症狀隐匿地持續發展,在此以前沒有精神病發作史。(ICD代碼:F20.6)
俄羅斯版的ICD-10中亦包含了呆滞型精神分裂症,而其屬於ICD-10第5章F21節——「分裂型」障礙這一索引欄目中[102]。
鑑別診斷
幾種不同的精神障礙的患者之中亦有可能出現跟精神分裂症患者類似的心理症狀,包括边缘性人格障碍[103]、躁鬱症[104]、物質誘發的精神病性疾患、藥物中毒。妄想症、迴避性人格障礙、類精神分裂型人格違常、社交恐懼症的社會退縮等,亦會令該病的患者出現「妄想」這一種症狀(非怪异妄想)。類精神分裂型人格違常的症狀與精神分裂症類似,但相對而言不太嚴重。[7]雖然精神分裂症患者伴發強迫症的常見程度遠高於可用「巧合」來解釋,但難以區分強迫症中所出現的強迫觀念和精神分裂症中所出現的妄想[105]。一些人不再服用苯二氮卓類藥物後,會出現可持續一段長時間的嚴重戒斷症狀。戒斷症狀類似於精神分裂症,故有可能因此而誤診。[106]
可能需要進行更全面的醫學和神經學檢查,以排除求診者患上跟精神分裂症的臨床表現差異不大的疾病,如代謝疾病、全身性感染、梅毒、人類免疫缺陷病毒感染、癫痫、邊緣性腦炎、大腦損傷。中風、多发性硬化症、甲状腺功能亢进症、甲狀腺機能低下症、失智症如阿兹海默病、亨丁頓舞蹈症、額顳癡呆、路易氏體型失智症這一些疾病的臨床表現也有可能與精神分裂症的相似。[107]可能有必要排除求診者出現譫妄,其可通過幻視、急性發作以及知覺水平波動這些特點與精神分裂症區分,亦能把它視為求診者患上其他潛在性疾病的標誌。除非精神分裂症患者有特殊的醫學徵兆或可能對抗精神病藥物存有不良反應,否則通常不會複發。對處於兒童階段的求診者而言,專業人員必須把典型的童年幻想跟幻覺分開看待。[7]
預防
精神分裂症是難以預防的,因為沒有可靠的跡象可用於病發的后期[108] 。已有初步證據指出早期干預對預防精神分裂症是有效果的[109]。雖然有一些證據指出,對精神性發作患者實施早期干預可能會有短期的影響,但五年後這些干預幾乎沒有對患者産生任何益處[14]。試圖在前驅期就預防精神分裂症的益處並不確定,因此截至2009年為止也不推薦施行[110]。實行认知行为疗法一年後,可能會降低高風險人士患上精神病的風險[111],故此它亦被英國國家健康與照顧卓越研究院推薦在高風險人士中施行[112]。另一項預防措施是避免接觸與發病相關的藥物,包括大麻、可卡因和安非他明[11]。
病情管理
精神分裂症的治療重心是為患者處方抗精神病藥物,一般会在此基礎上配合心理及社會支援輔導[14]。當患者嚴重發作時,可能會自願地或強制性地住院(如果當地的精神衛生相關法律條文允許強制住院)。長期住院在現在而言是十分罕見的,因為醫療體系從50年代開始去機構化(Deinstitutionalisation),但長期住院的情況現今仍會發生。[13]社區支援服務包括入住康復中心、社區心理健康團隊的成員訪問、就業能力復康訓練[113] 。一些證據表明,定期運動對精神分裂症患者的身體和精神健康有一定幫助[114]。
藥物治療

精神分裂症的一線治療是為患者處方抗精神病藥物[115],其可在約7至14天內把陽性症狀的程度減輕[115]。然而,抗精神病藥物對陰性症狀和認知功能障礙的改善效果並不顯著[33][116]。若患者持續实行藥物治療,便可降低復發的風險[117][118]。極少證據顯示他們实行藥物治療超過兩三年後的效果会怎樣[118]。
選用抗精神病藥物时應考慮它的成效、風險和成本[14]。典型和非典型抗精神病藥物之間那種的效果較佳這點至今仍有爭議[12][119]。氨磺必利(Amisulpride)、奥氮平(Olanzapine)、維思通(Risperidone)、氯氮平(Clozapine)的效果可能會較佳,但這些藥物也與較大的副作用相關[120]。當以低至中等的劑量使用典型抗精神病藥物時,其症狀復發率和中途放弃率會與非典型抗精神病藥物相同[121]。40-50%的個案對藥物治療的反應良好,30-40%的個案在藥物治療後症狀部分緩解,治療抵抗的則有20%(在服用2-3種不同的抗精神病藥六週後症狀仍没得到令人滿意的改善。)[33]。氯氮平能有效治療對其他藥物反應差的個案(治療抵抗性精神分裂症或难治性精神分裂症)[122]。但它在不到4%的人中會導致一種嚴重的可能副作用——中粒細胞缺乏症(低白细胞计数)[11][14][123]。
大多數接受藥物治療的患者都會受到藥物的副作用所影響。服用典型抗精神病藥物的患者擁有更高的比率出現一種由藥物引發的副作用——錐體外症候群,而一些非典型抗精神病藥物與體重大幅增加,患上糖尿病及代謝症候群的風險上升相關;這在服用奧氮平的情況下最為明顯,利培酮和喹硫平則與體重增加相關[120]。利培酮與氟哌啶醇這兩種藥物引起錐體外症候群的比率類似[120]。目前尚不清楚新一代的抗精神病藥物能否降低誘發抗精神藥物惡性症候群或遲發性運動障礙(罕見但嚴重的神經性障礙)的機會[124]。
針對不願意或不能定期服用藥物的患者,可以使用長效抗精神病藥物以令其病情受控[125]。與口服藥物相比,長效抗精神病藥物能以更大的程度去降低復發的風險[117]。當與心理社會干預一同施行時,它們可能會改善患者對治療的長期依從性[125]。美國精神醫學學會建議,若患者一年以上没出現任何與精神分裂症有關的症狀,則可考慮停藥[118] 。
心理社會治療
許多心理社會干預可能有助於治療精神分裂症,包括家庭治療[126]、積極性社區治療、支持就業、認知矯正治療[127]、技能培訓、 代幣制治療,以及針對物質使用和體重管理的心理干預[128]。家庭治療或教育能解決患者的家庭問題,這樣可能會減少患者復發和住院的機會[126]。极少證據顯示認知行為治療(CBT)在預防復發或減輕復發的症狀這方面是有效的[129][130]。沒有較佳質量的研究支持藝術或戲劇治療的有效性[131][132]。當與正常治療配合時,音樂療法能改善精神狀態和社會功能[133]。
历史
古埃及Ebers的文献中可能提到过思覺失調症。中國思覺失調症屬於中醫癲證或狂證的範疇,相傳為戰國秦越名醫扁鵲所著,成書則在東漢以前。亦為中醫理論開山始祖《難經》二十難,以“重陽者狂,重陰者癫”,真正歸納並闡解了癲狂的病理病機。古希腊和古罗马的文献中记载了其它类型的精神疾病,但没有满足思覺失調症诊断标准的记录。中世纪阿拉伯医学或阿拉伯心理学文献中记载有类似思覺失調症的一些奇异的信念和行为,Avicenna在他的《医典》(The Canon of Medicine)中将这种症状称作Junun Mufrit(严重精神失常),以区别于其它症状,如狂躁症、狂犬病、躁狂抑郁症。倒是15世纪伊斯兰的通用医学教科书中並没有类似思覺失調症的记录,要麼思覺失調症在当代属于常见精神疾病之一,要么它可能是在历史文献中和抑郁症或者狂躁症等相关症状混淆了。
1809年,英国一家医院的主任Jone Haslam(1764-1844)在《对疯狂和抑郁的观察》一书中描述了思覺失調症的一些症状(Haslam,1809/1976,P64-67)。菲利普·皮內爾于1809年发表了医学和精神医学领域第一份详细的思覺失調症个案报告。Bénédict Morel在1853年将思覺失調症命名为démence précoce(早发性痴呆),因为他发现该疾病多发于青少年和年轻人人群中;Arnold Pick于1891年援引了这一概念。Emil Kraepelin于1893年对早发性痴呆和情绪障碍(双相抑郁)做了详细的区分,他認為該病症起因於大腦疾病,屬於癡呆的一種,但是明显不同于阿尔茨海默氏症,后者主要多发于老年人群。有人反对“早发性痴呆”的说法,因为这种病存在治愈的可能,也有人认为应该把它叫做“青少年型精神错乱”。
埃米爾·克雷佩林(1859-1926)有两个重要的成就:第一,他把精神错乱的许多症状综合起来,而这些症状以前被认为反映的是不同类型的精神障碍:紧张型思覺失調症(catatonia,不动和激动性躁动交替出现)、青春型精分(hebephrenia,愚昧和不成熟的情感)和偏执型精分(paranoid,夸大妄想和被害妄想)。尽管不同患者的临床表现很不一样,但他相信,从本质上讲,各种精神障碍起病以后,最终都会发展成为“精神脆弱”。第二个成就是,他把早发性痴呆同躁狂-抑郁障碍(双相障碍)区别开来。对于有早发性痴呆的人来说,早期起病和预后不良是特点,而躁狂-抑郁障碍并不一定具备这一些特点。他还提出了早发性痴呆的很多症状,包括幻觉、妄想、违拗(negativism)和模式化的行为。他认为早发性痴呆是一种伴有妄想、幻觉注意障碍、运动行为异常的综合征,此病通常源于青少年期,会导致不可逆的精神损耗。
“Schizophrenia”一词可以直譯作“分裂的心智”,它的希腊词根是schizein(撕裂)和phren(心智)。Eugen Bleuler于1908第一次提出了这个概念,用来描述人格、思想、记忆、知觉之间的功能分离。他随即提出了“4A”症状诊断标准。对思覺失調症患者而言,情感、知觉和认知(知情意)不是作为一个整合体来进行加工的。情感可能与知觉分离,而知觉可能与现实分离。正如他所说的“人格失去了完整性”人们常常混淆“思覺失調症”和“人格分裂”,这种误解可能是源自字面上的理解,思覺失調症患者可能存在幻听幻视,但他们不存在于多个人格之间来回变换的情形。据文献记载第一个误用的是一名诗人T. S. Eliot(1933)。
在20世纪上半叶,人们認為思覺失調是一種遺傳疾病,鉴于當時(纳粹德國、美国、斯堪地纳维亚地区)的“优生学”运动,很多人就此被强迫做了绝育手术。纳粹在T4行动中谋杀了大量的心智不健全和思覺失調症患者。
1971年美英诊断学大会发现美国的思覺失調症患者要比欧洲多很多,可能的原因是美国使用的DSM-II诊断标准比起欧洲的ICD-9更为宽松。David Rosenhan(1972)的著名研究《On being sane in insane places》指出美国的思覺失調症诊断标准过于主觀和不可靠。學者和醫生对整个DSM手册进行了修订,并于1980年推出了DSM-III。自1970年以来,共提出并审查了超过40条具体的思覺失調症诊断标准。
前苏联也曾经将思覺失調症的诊断用作政治用途,著名的精神病学家Andrei Snezhnevsky提出了思覺失調症的一个子类别叫做“缓慢样渐行性思覺失調症(sluggishly progressing schizophrenia)”,并用它来迅速打击异己,以莫须有的罪名将其逮捕。这种做法传到了西方社会,世界精神病学家协会(WPA)在1977的第六届世界精神病学大会上谴责了这种行为。
社会和文化
被贴有“精神病人”的标签,不被社会重新接受是思覺失調症患者在康复过程中遇到的最大障碍。他们在普通民众眼中的形象就是“疯子”,很多人还无理由的认为他们有暴力倾向,人们不相信这种疾病可以完全康复,认为他们不可能自由控制自己的行为,更不会相信一个正在病情中的人所说的任何话。
2002年,日本精神病学和神经学协会曾试图将此病改名为“统合失调症”(Tōgō-shitchō-shō,integration disorder),以改变传统字面上“精神分裂”带给人们的误解,并且这个新名称是符合最新的生物-心理-社会模型的。
描写诺贝尔經濟學奖得主约翰·福布斯·纳什(John Forbes Nash Jr.)治疗思覺失調症的电影以及書籍《美丽心灵》(A Beautiful Mind,另譯成《美麗境界》)在向普通民众普及思覺失調症知识方面起到了非常大的作用。
2014年5月1日,台灣精神醫學會和中華民國康復之友聯盟宣布將Schizophrenia更名為思覺失調症。同年6月24日,中華民國政府之衛生福利部宣布將「精神分裂症」正式更名為思覺失調症[2],並發函各地衛生局,要求督導所轄醫療院所於8月21日前完成病歷系統、診斷書病名更新[134]。
注释
參考文獻
引用
- ^ Jones, Daniel, Peter Roach, James Hartmann and Jane Setter , 编, English Pronouncing Dictionary, Cambridge: Cambridge University Press, 2003 [1917], ISBN 3-12-539683-2
- ^ 2.0 2.1 2.2 您知道嗎?「精神分裂症」已經更名為「思覺失調症」. www.mohw.gov.tw. 2014-06-24.
- ^ 3.0 3.1 3.2 3.3 Schizophrenia Fact sheet N°397. WHO. September 2015 [3 February 2016].
- ^ 黃敏偉. Schizophrenia中文診斷名稱意見調查說明 (PDF). 台灣精神醫學會. [2016-11-18].
- ^ 5.0 5.1 Schizophrenia. National Institute of Mental Health. January 2016 [2016-02-03].
- ^ Buckley PF; Miller BJ; Lehrer DS; Castle DJ. Psychiatric comorbidities and schizophrenia. Schizophr Bull. March 2009, 35 (2): 383–402. PMC 2659306
 . PMID 19011234. doi:10.1093/schbul/sbn135.
. PMID 19011234. doi:10.1093/schbul/sbn135.
- ^ 7.0 7.1 7.2 7.3 7.4 7.5 7.6 7.7 7.8 American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders 5th. Arlington: American Psychiatric Publishing. : 101–05. ISBN 978-0890425558.
- ^ 8.0 8.1 8.2 Owen, MJ; Sawa, A; Mortensen, PB. Schizophrenia.. Lancet (London, England). 14 January 2016. PMID 26777917. doi:10.1016/S0140-6736(15)01121-6.
- ^ 9.0 9.1 9.2 9.3 Chadwick B; Miller ML; Hurd YL. Cannabis Use during Adolescent Development: Susceptibility to Psychiatric Illness. Front Psychiatry (Review). 2013, 4: 129. PMC 3796318
 . PMID 24133461. doi:10.3389/fpsyt.2013.00129.
. PMID 24133461. doi:10.3389/fpsyt.2013.00129.
- ^ 10.0 10.1 Kavanagh, D H; Tansey, K E; O'Donovan, M C; Owen, M J. Schizophrenia genetics: emerging themes for a complex disorder. Molecular Psychiatry. 2014, 20 (1): 72–76. ISSN 1359-4184. doi:10.1038/mp.2014.148.
- ^ 11.00 11.01 11.02 11.03 11.04 11.05 11.06 11.07 11.08 11.09 11.10 11.11 Picchioni MM; Murray RM. Schizophrenia. BMJ. July 2007, 335 (7610): 91–5. PMC 1914490
 . PMID 17626963. doi:10.1136/bmj.39227.616447.BE.
. PMID 17626963. doi:10.1136/bmj.39227.616447.BE.
- ^ 12.0 12.1 Kane JM; Correll CU. Pharmacologic treatment of schizophrenia. Dialogues Clin Neurosci. 2010, 12 (3): 345–57. PMC 3085113
 . PMID 20954430.
. PMID 20954430.
- ^ 13.0 13.1 Becker T; Kilian R. Psychiatric services for people with severe mental illness across western Europe: what can be generalized from current knowledge about differences in provision, costs and outcomes of mental health care?. Acta Psychiatrica Scandinavica Supplement. 2006, 113 (429): 9–16. PMID 16445476. doi:10.1111/j.1600-0447.2005.00711.x.
- ^ 14.00 14.01 14.02 14.03 14.04 14.05 14.06 14.07 14.08 14.09 14.10 14.11 14.12 14.13 14.14 van Os J, Kapur S. Schizophrenia (PDF). Lancet. August 2009, 374 (9690): 635–45. PMID 19700006. doi:10.1016/S0140-6736(09)60995-8.
- ^ Global Burden of Disease Study 2013, Collaborators. Global, regional, and national incidence, prevalence, and years lived with disability for 301 acute and chronic diseases and injuries in 188 countries, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013.. Lancet (London, England). 5 June 2015. PMID 26063472. doi:10.1016/S0140-6736(15)60692-4.
- ^ Foster, A; Gable, J; Buckley, J. Homelessness in schizophrenia.. The Psychiatric clinics of North America. September 2012, 35 (3): 717–34. PMID 22929875. doi:10.1016/j.psc.2012.06.010.
- ^ Laursen TM, Munk-Olsen T, Vestergaard M. Life expectancy and cardiovascular mortality in persons with schizophrenia. Current opinion in psychiatry. March 2012, 25 (2): 83–8. PMID 22249081. doi:10.1097/YCO.0b013e32835035ca.
- ^ Hor K; Taylor M. Suicide and schizophrenia: a systematic review of rates and risk factors. Journal of psychopharmacology (Oxford, England). November 2010, 24 (4 Suppl): 81–90. PMID 20923923. doi:10.1177/1359786810385490.
- ^ GBD 2013 Mortality and Causes of Death, Collaborators. Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013.. Lancet. 17 December 2014, 385 (9963): 117–71. PMC 4340604
 . PMID 25530442. doi:10.1016/S0140-6736(14)61682-2.
. PMID 25530442. doi:10.1016/S0140-6736(14)61682-2.
- ^ 20.0 20.1 20.2 Carson VB (2000). Mental health nursing: the nurse-patient journey W.B. Saunders. ISBN 978-0-7216-8053-8. p. 638.
- ^ 21.0 21.1 Heinz, A.; Voss, M.; Lawrie, S. M.; Mishara, A.; Bauer, M.; Gallinat, J.; Juckel, G.; Lang, U.; Rapp, M. Shall we really say goodbye to first rank symptoms. European Psychiatry: The Journal of the Association of European Psychiatrists. 2016-07-15, 37: 8–13. ISSN 1778-3585. PMID 27429167. doi:10.1016/j.eurpsy.2016.04.010.
- ^ Hirsch SR; Weinberger DR. Schizophrenia. Wiley-Blackwell. 2003: 21. ISBN 978-0-632-06388-8.
- ^ Brunet-Gouet E; Decety J. Social brain dysfunctions in schizophrenia: a review of neuroimaging studies. Psychiatry Res. December 2006, 148 (2–3): 75–92. PMID 17088049. doi:10.1016/j.pscychresns.2006.05.001.
- ^ Ungvari GS; Caroff SN; Gerevich J. The catatonia conundrum: evidence of psychomotor phenomena as a symptom dimension in psychotic disorders. Schizophr Bull. March 2010, 36 (2): 231–8. PMC 2833122
 . PMID 19776208. doi:10.1093/schbul/sbp105.
. PMID 19776208. doi:10.1093/schbul/sbp105.
- ^ Baier M. Insight in schizophrenia: a review. Current psychiatry reports. August 2010, 12 (4): 356–61. PMID 20526897. doi:10.1007/s11920-010-0125-7.
- ^ Pijnenborg GH; van Donkersgoed RJ; David AS; Aleman A. Changes in insight during treatment for psychotic disorders: a meta-analysis. Schizophrenia Research. March 2013, 144 (1–3): 109–17. PMID 23305612. doi:10.1016/j.schres.2012.11.018.
- ^ Kohler CG; Walker JB; Martin EA; Healey KM; Moberg PJ. Facial emotion perception in schizophrenia: a meta-analytic review. Schizophr Bull. September 2010, 36 (5): 1009–19. PMC 2930336
 . PMID 19329561. doi:10.1093/schbul/sbn192.
. PMID 19329561. doi:10.1093/schbul/sbn192.
- ^ Fadgyas-Stanculete, M; Buga, AM; Popa-Wagner, A; Dumitrascu, DL. The relationship between irritable bowel syndrome and psychiatric disorders: from molecular changes to clinical manifestations.. Journal of molecular psychiatry. 2014, 2 (1): 4. PMID 25408914. doi:10.1186/2049-9256-2-4.
- ^ Sims A. Symptoms in the mind: an introduction to descriptive psychopathology. Philadelphia: W. B. Saunders. 2002. ISBN 0-7020-2627-1.
- ^ Kneisl C. and Trigoboff E. (2009). Contemporary Psychiatric- Mental Health Nursing. 2nd edition. London: Pearson Prentice Ltd. p. 371
- ^ 31.0 31.1 American Psychiatric Association. Task Force on DSM-IV. (2000). Diagnostic and statistical manual of mental disorders: DSM-IV-TR. American Psychiatric Pub. ISBN 978-0-89042-025-6. p. 299
- ^ Velligan DI & Alphs LD. Negative Symptoms in Schizophrenia: The Importance of Identification and Treatment. Psychiatric Times. 1 March 2008, 25 (3).
- ^ 33.0 33.1 33.2 Smith T; Weston C; Lieberman J. Schizophrenia (maintenance treatment). Am Fam Physician. August 2010, 82 (4): 338–9. PMID 20704164.
- ^ 34.0 34.1 34.2 34.3 34.4 Bozikas, Vasilis P.; Andreou, Christina. Longitudinal Studies of Cognition in First Episode Psychosis: A Systematic Review of the Literature. Australian and New Zealand Journal of Psychiatry. 2011-02-01, 45 (2): 93–108. ISSN 0004-8674. PMID 21320033. doi:10.3109/00048674.2010.541418.
- ^ Dauvermann, Maria R.; Whalley, Heather C.; Schmidt, André; Lee, Graham L.; Romaniuk, Liana; Roberts, Neil; Johnstone, Eve C.; Lawrie, Stephen M.; Moorhead, Thomas WJ. Computational neuropsychiatry – schizophrenia as a cognitive brain network disorder. Schizophrenia. 2014-01-01, 5: 30. PMC 3971172
 . PMID 24723894. doi:10.3389/fpsyt.2014.00030.
. PMID 24723894. doi:10.3389/fpsyt.2014.00030.
- ^ 36.0 36.1 Shah, JN; Qureshi, SU; Jawaid, A; Schulz, PE. Is there evidence for late cognitive decline in chronic schizophrenia?. The Psychiatric quarterly. June 2012, 83 (2): 127–44. PMID 21863346. doi:10.1007/s11126-011-9189-8.
- ^ 37.0 37.1 37.2 Goldberg, Terry E.; Keefe, Richard S. E.; Goldman, Robert S.; Robinson, Delbert G.; Harvey, Philip D. Circumstances Under Which Practice Does Not Make Perfect: A Review of the Practice Effect Literature in Schizophrenia and Its Relevance to Clinical Treatment Studies. Neuropsychopharmacology. 2010-04-01, 35 (5): 1053–1062. ISSN 0893-133X. PMC 3055399
 . PMID 20090669. doi:10.1038/npp.2009.211.
. PMID 20090669. doi:10.1038/npp.2009.211.
- ^ 38.00 38.01 38.02 38.03 38.04 38.05 38.06 38.07 38.08 38.09 Kurtz, Matthew M.; Moberg, Paul J.; Gur, Ruben C.; Gur, Raquel E. Approaches to Cognitive Remediation of Neuropsychological Deficits in Schizophrenia: A Review and Meta-Analysis. Neuropsychology Review. 2001-12-01, 11 (4): 197–210. ISSN 1040-7308. doi:10.1023/A:1012953108158.
- ^ 39.0 39.1 Tan, Bhing-Leet. Profile of cognitive problems in schizophrenia and implications for vocational functioning. Australian Occupational Therapy Journal. 2009-08-01, 56 (4): 220–228. ISSN 1440-1630. doi:10.1111/j.1440-1630.2008.00759.x.
- ^ Cirillo, Michael; Seidman, Larry. Verbal declarative memory dysfunction in schizophrenia: from clinical assessment to genetics and brain mechanisms. Neuropsychology Review. 2003 [14 December 2015].
- ^ Pomarol-Clotet, E.; Oh, T. M. S. S.; Laws, K. R.; McKenna, P. J. Semantic priming in schizophrenia: systematic review and meta-analysis. The British Journal of Psychiatry. 2008-02-01, 192 (2): 92–97. ISSN 0007-1250. PMID 18245021. doi:10.1192/bjp.bp.106.032102.
- ^ 42.0 42.1 Barch, Deanna M. Cognition in Schizophrenia Does Working Memory Work?. Current Directions in Psychological Science. 2003-08-01, 12 (4): 146–150. ISSN 0963-7214. doi:10.1111/1467-8721.01251.
- ^ 43.0 43.1 Addington J, Cadenhead KS, Cannon TD, et al. North American prodrome longitudinal study: a collaborative multisite approach to prodromal schizophrenia research. Schizophrenia Bulletin. 2007, 33 (3): 665–72. PMC 2526151
 . PMID 17255119. doi:10.1093/schbul/sbl075.
. PMID 17255119. doi:10.1093/schbul/sbl075.
- ^ Cullen KR, Kumra S, Regan J, et al. Atypical Antipsychotics for Treatment of Schizophrenia Spectrum Disorders. Psychiatric Times. 2008, 25 (3).
- ^ Amminger GP, Leicester S, Yung AR, et al. Early onset of symptoms predicts conversion to non-affective psychosis in ultra-high risk individuals. Schizophrenia Research. 2006, 84 (1): 67–76. PMID 16677803. doi:10.1016/j.schres.2006.02.018.
- ^ 46.0 46.1 Coyle, Joseph. Chapter 54: The Neurochemistry of Schizophrenia. Siegal, George J; et al (编). Basic Neurochemistry: Molecular, Cellular and Medical Aspects 7th. Burlington, MA: Elsevier Academic Press. 2006: 876–78. ISBN 0-12-088397-X.
- ^ Parnas J; Jorgensen A. Pre-morbid psychopathology in schizophrenia spectrum. British Journal of Psychiatry. 1989, 115: 623–7. PMID 2611591. doi:10.1192/bjp.155.5.623.
- ^ Drake RJ; Lewis SW. Early detection of schizophrenia. Current Opinion in Psychiatry. March 2005, 18 (2): 147–50. PMID 16639167. doi:10.1097/00001504-200503000-00007.
- ^ O'Donovan MC; Williams NM; Owen MJ. Recent advances in the genetics of schizophrenia. Hum. Mol. Genet. October 2003,. 12 Spec No 2: R125–33. PMID 12952866. doi:10.1093/hmg/ddg302.
- ^ 50.0 50.1 Herson M. Etiological considerations. Adult psychopathology and diagnosis. John Wiley & Sons. 2011. ISBN 9781118138847.
- ^ McLaren JA; Silins E; Hutchinson D; Mattick RP; Hall W. Assessing evidence for a causal link between cannabis and psychosis: a review of cohort studies. Int. J. Drug Policy. January 2010, 21 (1): 10–9. PMID 19783132. doi:10.1016/j.drugpo.2009.09.001.
- ^ O'Donovan MC; Craddock NJ; Owen MJ. Genetics of psychosis; insights from views across the genome. Hum. Genet. July 2009, 126 (1): 3–12. PMID 19521722. doi:10.1007/s00439-009-0703-0.
- ^ Craddock N; Owen MJ. The Kraepelinian dichotomy - going, going... But still not gone. The British Journal of Psychiatry. 2010, 196: 92–95. PMC 2815936
 . PMID 20118450. doi:10.1192/bjp.bp.109.073429.
. PMID 20118450. doi:10.1192/bjp.bp.109.073429.
- ^ Moore S; Kelleher E; Corvin A. The shock of the new: progress in schizophrenia genomics. Current Genomics. 2011, 12 (7): 516–24. PMC 3219846
 . PMID 22547958. doi:10.2174/138920211797904089.
. PMID 22547958. doi:10.2174/138920211797904089.
- ^ Crow TJ. The 'big bang' theory of the origin of psychosis and the faculty of language. Schizophrenia Research. July 2008, 102 (1–3): 31–52. PMID 18502103. doi:10.1016/j.schres.2008.03.010.
- ^ Mueser KT; Jeste DV. Clinical Handbook of Schizophrenia. New York: Guilford Press. 2008: 22–23. ISBN 1-59385-652-0.
- ^ Dvir Y; Denietolis B; Frazier JA. Childhood trauma and psychosis. Child and adolescent psychiatric clinics of North America. October 2013, 22 (4): 629–41. PMID 24012077. doi:10.1016/j.chc.2013.04.006.
- ^ Van Os J. Does the urban environment cause psychosis?. British Journal of Psychiatry. 2004, 184 (4): 287–288. PMID 15056569. doi:10.1192/bjp.184.4.287.
- ^ Selten JP; Cantor-Graae E; Kahn RS. Migration and schizophrenia. Current Opinion in Psychiatry. March 2007, 20 (2): 111–115. PMID 17278906. doi:10.1097/YCO.0b013e328017f68e.
- ^ Nemani, K; Hosseini Ghomi, R; McCormick, B; Fan, X. Schizophrenia and the gut-brain axis.. Progress in neuro-psychopharmacology & biological psychiatry. 2 January 2015, 56: 155–60. PMID 25240858. doi:10.1016/j.pnpbp.2014.08.018.
- ^ Lachance LR, McKenzie K. Biomarkers of gluten sensitivity in patients with non-affective psychosis: a meta-analysis. Schizophr Res (Review). Feb 2014, 152 (2–3): 521–7. PMID 24368154. doi:10.1016/j.schres.2013.12.001.
- ^ 62.0 62.1 Gregg L; Barrowclough C; Haddock G. Reasons for increased substance use in psychosis. Clin Psychol Rev. 2007, 27 (4): 494–510. PMID 17240501. doi:10.1016/j.cpr.2006.09.004.
- ^ Larson, Michael. Alcohol-Related Psychosis. eMedicine. WebMD. 30 March 2006 [27 September 2006].
- ^ Sagud M, Mihaljević-Peles A, Mück-Seler D, et al. Smoking and schizophrenia (PDF). Psychiatr Danub. September 2009, 21 (3): 371–5. PMID 19794359.
- ^ Alcohol-Related Psychosis 於 eMedicine
- ^ Large M; Sharma S; Compton MT; Slade T; Nielssen O. Cannabis use and earlier onset of psychosis: a systematic meta-analysis. Arch. Gen. Psychiatry. June 2011, 68 (6): 555–61. PMID 21300939. doi:10.1001/archgenpsychiatry.2011.5.
- ^ 67.0 67.1 67.2 Niesink RJ; van Laar MW. Does cannabidiol protect against adverse psychological effects of THC?. Frontiers in Psychiatry (Review). 2013, 4: 130. PMC 3797438
 . PMID 24137134. doi:10.3389/fpsyt.2013.00130.
. PMID 24137134. doi:10.3389/fpsyt.2013.00130.
- ^ 68.0 68.1 68.2 Parakh P; Basu D. Cannabis and psychosis: have we found the missing links?. Asian Journal of Psychiatry (Review). August 2013, 6 (4): 281–7. PMID 23810133. doi:10.1016/j.ajp.2013.03.012.
Cannabis acts as a component cause of psychosis, that is, it increases the risk of psychosis in people with certain genetic or environmental vulnerabilities, though by itself, it is neither a sufficient nor a necessary cause of psychosis.
- ^ Gage, SH; Hickman, M; Zammit, S. Association Between Cannabis and Psychosis: Epidemiologic Evidence.. Biological Psychiatry. 12 August 2015. PMID 26386480. doi:10.1016/j.biopsych.2015.08.001.
- ^ Leweke FM; Koethe D. Cannabis and psychiatric disorders: it is not only addiction. Addict Biol. June 2008, 13 (2): 264–75. PMID 18482435. doi:10.1111/j.1369-1600.2008.00106.x.
- ^ Yolken R. Viruses and schizophrenia: a focus on herpes simplex virus. Herpes. Jun 2004, 11 (Suppl 2): 83A–88A. PMID 15319094.
- ^ Arias, I; Sorlozano, A; Villegas, E; de Dios Luna, J; McKenney, K; Cervilla, J; Gutierrez, B; Gutierrez, J. Infectious agents associated with schizophrenia: a meta-analysis.. Schizophrenia Research. April 2012, 136 (1-3): 128–36. PMID 22104141. doi:10.1016/j.schres.2011.10.026.
- ^ Broome MR, Woolley JB, Tabraham P, et al. What causes the onset of psychosis?. Schizophr. Res. November 2005, 79 (1): 23–34. PMID 16198238. doi:10.1016/j.schres.2005.02.007.
- ^ Bentall RP; Fernyhough C; Morrison AP; Lewis S; Corcoran R. Prospects for a cognitive-developmental account of psychotic experiences. Br J Clin Psychol. 2007, 46 (Pt 2): 155–73. PMID 17524210. doi:10.1348/014466506X123011.
- ^ Kurtz MM. Neurocognitive impairment across the lifespan in schizophrenia: an update. Schizophrenia Research. 2005, 74 (1): 15–26. PMID 15694750. doi:10.1016/j.schres.2004.07.005.
- ^ Freeman D; Garety PA; Kuipers E; Fowler D; Bebbington PE; Dunn G. Acting on persecutory delusions: the importance of safety seeking. Behav Res Ther. January 2007, 45 (1): 89–99. PMID 16530161. doi:10.1016/j.brat.2006.01.014.
- ^ Cohen AS; Docherty NM. Affective reactivity of speech and emotional experience in patients with schizophrenia. Schizophrenia Research. 2004, 69 (1): 7–14. PMID 15145465. doi:10.1016/S0920-9964(03)00069-0.
- ^ Horan WP; Blanchard JJ. Emotional responses to psychosocial stress in schizophrenia: the role of individual differences in affective traits and coping. Schizophrenia Research. 2003, 60 (2–3): 271–83. PMID 12591589. doi:10.1016/S0920-9964(02)00227-X.
- ^ Smith B, Fowler DG, Freeman D, et al. Emotion and psychosis: links between depression, self-esteem, negative schematic beliefs and delusions and hallucinations. Schizophr. Res. September 2006, 86 (1–3): 181–8. PMID 16857346. doi:10.1016/j.schres.2006.06.018.
- ^ Beck, AT. A Cognitive Model of Schizophrenia. Journal of Cognitive Psychotherapy. 2004, 18 (3): 281–88. doi:10.1891/jcop.18.3.281.65649.
- ^ Bell V; Halligan PW; Ellis HD. Explaining delusions: a cognitive perspective. Trends in Cognitive Science. 2006, 10 (5): 219–26. PMID 16600666. doi:10.1016/j.tics.2006.03.004.
- ^ Kuipers E; Garety P; Fowler D; Freeman D; Dunn G; Bebbington P. Cognitive, emotional, and social processes in psychosis: refining cognitive behavioral therapy for persistent positive symptoms. Schizophr Bull. October 2006,. 32 Suppl 1: S24–31. PMC 2632539
 . PMID 16885206. doi:10.1093/schbul/sbl014.
. PMID 16885206. doi:10.1093/schbul/sbl014.
- ^ Torres, US; Portela-Oliveira, E; Borgwardt, S; Busatto, GF. Structural brain changes associated with antipsychotic treatment in schizophrenia as revealed by voxel-based morphometric MRI: an activation likelihood estimation meta-analysis.. BMC psychiatry. 20 December 2013, 13: 342. PMID 24359128.
- ^ Kircher, Tilo & Renate Thienel. Functional brain imaging of symptoms and cognition in schizophrenia. The Boundaries of Consciousness. Amsterdam: Elsevier. 2006: 302. ISBN 0-444-52876-8.
- ^ Green MF. Cognitive impairment and functional outcome in schizophrenia and bipolar disorder. Journal of Clinical Psychiatry. 2006, 67 (Suppl 9): 3–8. PMID 16965182. doi:10.4088/jcp.1006e12.
- ^ Insel TR. Rethinking schizophrenia. Nature. November 2010, 468 (7321): 187–93. PMID 21068826. doi:10.1038/nature09552.
- ^ Antipsychotics for schizophrenia associated with subtle loss in brain volume. ScienceDaily. February 8, 2011 [3 July 2014].
- ^ Laruelle M, Abi-Dargham A, van Dyck CH, et al. Single photon emission computerized tomography imaging of amphetamine-induced dopamine release in drug-free schizophrenic subjects. Proc. Natl. Acad. Sci. U.S.A. August 1996, 93 (17): 9235–40. PMC 38625
 . PMID 8799184. doi:10.1073/pnas.93.17.9235.
. PMID 8799184. doi:10.1073/pnas.93.17.9235.
- ^ Jones HM; Pilowsky LS. Dopamine and antipsychotic drug action revisited. British Journal of Psychiatry. 2002, 181: 271–275. PMID 12356650. doi:10.1192/bjp.181.4.271.
- ^ Konradi C; Heckers S. Molecular aspects of glutamate dysregulation: implications for schizophrenia and its treatment. Pharmacology and Therapeutics. 2003, 97 (2): 153–79. PMID 12559388. doi:10.1016/S0163-7258(02)00328-5.
- ^ Lahti AC; Weiler MA; Tamara Michaelidis BA; Parwani A; Tamminga CA. Effects of ketamine in normal and schizophrenic volunteers. Neuropsychopharmacology. 2001, 25 (4): 455–67. PMID 11557159. doi:10.1016/S0893-133X(01)00243-3.
- ^ Coyle JT; Tsai G; Goff D. Converging evidence of NMDA receptor hypofunction in the pathophysiology of schizophrenia. Annals of the New York Academy of Sciences. 2003, 1003: 318–27. PMID 14684455. doi:10.1196/annals.1300.020.
- ^ Tuominen HJ; Tiihonen J; Wahlbeck K. Glutamatergic drugs for schizophrenia: a systematic review and meta-analysis. Schizophrenia Research. 2005, 72 (2–3): 225–34. PMID 15560967. doi:10.1016/j.schres.2004.05.005.
- ^ 94.0 94.1 94.2 American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders 5th. Arlington: American Psychiatric Publishing. ISBN 978-0890425558.
- ^ 95.0 95.1 95.2 95.3 Tandon R, Gaebel W, Barch DM, et al. Definition and description of schizophrenia in the DSM-5. Schizophr. Res. October 2013, 150 (1): 3–10. PMID 23800613. doi:10.1016/j.schres.2013.05.028.
- ^ As referenced from PMID 23800613, Heckers S; Tandon R; Bustillo J. Catatonia in the DSM--shall we move or not?. Schizophr Bull (Editorial). March 2010, 36 (2): 205–7. PMC 2833126
 . PMID 19933711. doi:10.1093/schbul/sbp136.
. PMID 19933711. doi:10.1093/schbul/sbp136.
- ^ Barch DM, Bustillo J, Gaebel W, et al. Logic and justification for dimensional assessment of symptoms and related clinical phenomena in psychosis: relevance to DSM-5. Schizophr. Res. October 2013, 150 (1): 15–20. PMID 23706415. doi:10.1016/j.schres.2013.04.027.
- ^ Jakobsen KD, Frederiksen JN, Hansen T, et al. Reliability of clinical ICD-10 schizophrenia diagnoses. Nordic Journal of Psychiatry. 2005, 59 (3): 209–12. PMID 16195122. doi:10.1080/08039480510027698.
- ^ American Psychiatric Association DSM-5 Work Groups (2010) Proposed Revisions – Schizophrenia and Other Psychotic Disorders. Retrieved 17 February 2010.
- ^ 100.0 100.1 The ICD-10 Classification of Mental and Behavioural Disorders (PDF). World Health Organization: 26.
- ^ DSM-5 Changes: Schizophrenia & Psychotic Disorders. 29 May 2014 [8 January 2016].
- ^ МКБ-10: Классификация психических и поведенческих расстройств. F21 Шизотипическое расстройство [The ICD-10 Classification of Mental and Behavioural Disorders. F21 Schizotypal Disorder]. Russian.
- ^ Pope HG. Distinguishing bipolar disorder from schizophrenia in clinical practice: guidelines and case reports. Hospital and Community Psychiatry. 1983, 34: 322–28. PMID 6840720. doi:10.1176/ps.34.4.322.
- ^ McGlashan TH. Testing DSM-III symptom criteria for schizotypal and borderline personality disorders. Archives of General Psychiatry. February 1987, 44 (2): 143–8. PMID 3813809. doi:10.1001/archpsyc.1987.01800140045007.
- ^ Bottas A. Comorbidity: Schizophrenia With Obsessive-Compulsive Disorder. Psychiatric Times. 15 April 2009, 26 (4).
- ^ Gabbard GO. Gabbard's Treatments of Psychiatric Disorders, Fourth Edition (Treatments of Psychiatric Disorders). American Psychiatric Publishing. 15 May 2007: 209–11. ISBN 1-58562-216-8.
- ^ Murray ED; Buttner N; Price BH. Depression and Psychosis in Neurological Practice. Bradley WG; Daroff RB; Fenichel GM; Jankovic J (编). Bradley's neurology in clinical practice 1 6th. Philadelphia, PA: Elsevier/Saunders. 2012: 92–111. ISBN 1-4377-0434-4.
- ^ Cannon TD; Cornblatt B; McGorry P. The empirical status of the ultra high-risk (prodromal) research paradigm. Schizophrenia Bulletin. May 2007, 33 (3): 661–4. PMC 2526144
 . PMID 17470445. doi:10.1093/schbul/sbm031.
. PMID 17470445. doi:10.1093/schbul/sbm031.
- ^ Marshall M; Rathbone J. Early intervention for psychosis. The Cochrane database of systematic reviews. Jun 15, 2011, (6): CD004718. PMC 4163966
 . PMID 21678345. doi:10.1002/14651858.CD004718.pub3.
. PMID 21678345. doi:10.1002/14651858.CD004718.pub3.
- ^ de Koning MB, Bloemen OJ, van Amelsvoort TA, et al. Early intervention in patients at ultra high risk of psychosis: benefits and risks. Acta Psychiatr Scand. June 2009, 119 (6): 426–42. PMID 19392813. doi:10.1111/j.1600-0447.2009.01372.x.
- ^ Stafford MR; Jackson H; Mayo-Wilson E; Morrison AP; Kendall T. Early interventions to prevent psychosis: systematic review and meta-analysis. BMJ (Clinical research ed.). 18 January 2013, 346: f185. PMC 3548617
 . PMID 23335473. doi:10.1136/bmj.f185.
. PMID 23335473. doi:10.1136/bmj.f185.
- ^ Psychosis and schizophrenia in adults: treatment and management (PDF). NICE: 7. Mar 2014 [19 April 2014].
- ^ McGurk SR; Mueser KT; Feldman K; Wolfe R; Pascaris A. Cognitive training for supported employment: 2–3 year outcomes of a randomized controlled trial.. American Journal of Psychiatry. Mar 2007, 164 (3): 437–41. PMID 17329468. doi:10.1176/appi.ajp.164.3.437.
- ^ Gorczynski P; Faulkner G. Exercise therapy for schizophrenia. Cochrane Database of Systematic Reviews. 2010, (5): CD004412. PMID 20464730. doi:10.1002/14651858.CD004412.pub2.
- ^ 115.0 115.1 National Collaborating Centre for Mental Health. Schizophrenia: Full national clinical guideline on core interventions in primary and secondary care (PDF). 25 March 2009 [25 November 2009].
- ^ Tandon R; Keshavan MS; Nasrallah HA. Schizophrenia, "Just the Facts": what we know in 2008 part 1: overview (PDF). Schizophrenia Research. March 2008, 100 (1–3): 4–19. PMID 18291627. doi:10.1016/j.schres.2008.01.022.
- ^ 117.0 117.1 Leucht S, Tardy M, Komossa K, et al. Antipsychotic drugs versus placebo for relapse prevention in schizophrenia: a systematic review and meta-analysis. Lancet. June 2012, 379 (9831): 2063–71. PMID 22560607. doi:10.1016/S0140-6736(12)60239-6.
- ^ 118.0 118.1 118.2 Harrow M; Jobe TH. Does long-term treatment of schizophrenia with antipsychotic medications facilitate recovery?. Schizophrenia bulletin. 19 March 2013, 39 (5): 962–5. PMC 3756791
 . PMID 23512950. doi:10.1093/schbul/sbt034.
. PMID 23512950. doi:10.1093/schbul/sbt034.
- ^ Hartling L, Abou-Setta AM, Dursun S, et al. Antipsychotics in Adults With Schizophrenia: Comparative Effectiveness of First-generation versus second-generation medications: a systematic review and meta-analysis. Annals of Internal Medicine. 14 August 2012, 157 (7): 498–511. PMID 22893011. doi:10.7326/0003-4819-157-7-201210020-00525.
- ^ 120.0 120.1 120.2 Barry SJE; Gaughan TM; Hunter R. Schizophrenia. BMJ Clinical Evidence. 2012, 2012. PMC 3385413
 . PMID 23870705.
. PMID 23870705.
- ^ Schultz SH; North SW; Shields CG. Schizophrenia: a review. Am Fam Physician. June 2007, 75 (12): 1821–9. PMID 17619525.
- ^ Taylor DM. Refractory schizophrenia and atypical antipsychotics. J Psychopharmacol. 2000, 14 (4): 409–418. PMID 11198061. doi:10.1177/026988110001400411.
- ^ Essali A; Al-Haj Haasan N; Li C; Rathbone J. Clozapine versus typical neuroleptic medication for schizophrenia. Cochrane Database of Systematic Reviews. 2009, (1): CD000059. PMID 19160174. doi:10.1002/14651858.CD000059.pub2.
- ^ Ananth J; Parameswaran S; Gunatilake S; Burgoyne K; Sidhom T. Neuroleptic malignant syndrome and atypical antipsychotic drugs. Journal of Clinical Psychiatry. April 2004, 65 (4): 464–70. PMID 15119907. doi:10.4088/JCP.v65n0403.
- ^ 125.0 125.1 McEvoy JP. Risks versus benefits of different types of long-acting injectable antipsychotics. J Clin Psychiatry. 2006,. 67 Suppl 5: 15–8. PMID 16822092.
- ^ 126.0 126.1 Pharoah F; Mari J; Rathbone J; Wong W. Family intervention for schizophrenia. Cochrane Database of Systematic Reviews. 2010, 12 (12): CD000088. PMID 21154340. doi:10.1002/14651858.CD000088.pub3.
- ^ Medalia A; Choi J. Cognitive remediation in schizophrenia. (PDF). Neuropsychology Rev. 2009, 19 (3): 353–364. PMID 19444614. doi:10.1007/s11065-009-9097-y.
- ^ Dixon LB, Dickerson F, Bellack AS, et al. The 2009 schizophrenia PORT psychosocial treatment recommendations and summary statements. Schizophr Bull. January 2010, 36 (1): 48–70. PMC 2800143
 . PMID 19955389. doi:10.1093/schbul/sbp115.
. PMID 19955389. doi:10.1093/schbul/sbp115.
- ^ Jauhar S, McKenna PJ, Radua J, et al. Cognitive-behavioural therapy for the symptoms of schizophrenia: systematic review and meta-analysis with examination of potential bias. The British Journal of Psychiatry (Review). January 2014, 204 (1): 20–9. PMID 24385461. doi:10.1192/bjp.bp.112.116285.
- ^ Jones C; Hacker D; Cormac I; Meaden A; Irving CB. Cognitive behaviour therapy versus other psychosocial treatments for schizophrenia. Cochrane Database of Systematic Reviews. 2012, 4 (4): CD008712. PMID 22513966. doi:10.1002/14651858.CD008712.pub2.
- ^ Ruddy R; Milnes D. Art therapy for schizophrenia or schizophrenia-like illnesses.. Cochrane Database of Systematic Reviews. 2005, (4): CD003728. PMID 16235338. doi:10.1002/14651858.CD003728.pub2.
- ^ Ruddy RA; Dent-Brown K. Drama therapy for schizophrenia or schizophrenia-like illnesses.. Cochrane Database of Systematic Reviews. 2007, (1): CD005378. PMID 17253555. doi:10.1002/14651858.CD005378.pub2.
- ^ Mössler, K; Chen, X; Heldal, TO; Gold, C. Music therapy for people with schizophrenia and schizophrenia-like disorders.. The Cochrane database of systematic reviews. 7 December 2011, (12): CD004025. PMID 22161383. doi:10.1002/14651858.CD004025.pub3.
- ^ 精神分裂更名「思覺失調症」|蘋果日報
来源
- 張本聖 等 譯 (2014):Abnormal psychology 12E(原作者:Kring, Davison, Neale, Johnson)。臺北市:雙葉書廊。(原著出版年:2013)
- Bentall, R.(2003)Madness explained: Psychosis and Human Nature. London: Penguin Books Ltd. ISBN 978-0-7139-9249-6
- Green, M.F. (2001)Schizophrenia Revealed: From Neurons to Social Interactions. New York: W.W. Norton. ISBN 978-0-393-70334-4
- Torey, E.F., M.D.(2001)Surviving Schizophrenia: A Manual for Families, Consumers, and Providers(4th Edition). Quill (HarperCollins Publishers) ISBN 978-0-06-095919-7
- Vonnegut, M. The Eden Express. ISBN 978-0-553-02755-6. A personal account of schizophrenia.
- Read, J., Mosher, L.R., Bentall, R. (2004) Models of Madness: Psychological, Social and Biological Approaches to Schizophrenia. ISBN 978-1-58391-906-4. A critical approach to biological and genetic theories, and a review of social influences on schizophrenia.
- Boyle, Mary,(1993年), Schizophrenia: A Scientific Delusion, Routledge, ISBN 978-0-415-09700-0 (Amazon Review).
- Keen, T. M. (1999) Schizophrenia: orthodoxy and heresies. A review of alternative possibilities. Journal of Psychiatric and Mental Health Nursing, 1999, 6, 415-424. PDF. An article reviewing the dominant (orthodox) and alternative (heretical) theories, hypothesis and beliefs about schizophrenia.
- Kelly, Evelyn B., 博士(2001年), Coping with Schizophrenia.
- Szasz, T.(1976)Schizophrenia: The Sacred Symbol of Psychiatry. New York: Basic Books. ISBN 978-0-465-07222-4
参见
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ||||||||||||
|
